Влагалище – отделение женской половой системы, соединяющее внешние половые органы (вульву) и матку. Оно представляет собой гибкую полую трубку, состоящую из мышц, слизистой оболочки и различных желез, которые вырабатывают секрет.
Как и вульва, у каждой женщины влагалище имеет свои индивидуальные особенности. Например, наличие и форма девственной плевы, длина влагалища и его угол относительно входа в матку (шейку матки) у всех различны. Обычно у взрослой женщины длина влагалища составляет от 7 до 12 см.
Через влагалище происходят половые акты, оплодотворение и роды. Благодаря эластичности тканей влагалище может растягиваться, приспосабливаясь к размерам полового члена или головы плода во время родов, а затем снова возвращаться к первоначальной форме.
На слизистой оболочке влагалища в норме находится благоприятная микрофлора, состоящая из полезных лактобактерий. Они поддерживают необходимый уровень кислотности и защищают органы репродуктивной системы от вредных микроорганизмов.
Влагалище также служит для вывода различных жидкостей: месячных выделений, вагинального секрета, а перед родами — околоплодных вод.
Выделения из влагалища представляют собой смесь жидкости, выделяемой железами влагалища, слизи шеечного канала, отмерших клеток слизистой оболочки и бактерий, которые являются частью нормальной микрофлоры. Их состав и количество у каждой женщины индивидуальны, а также их цвет, текстура и интенсивность зависят от возраста и фазы менструального цикла.
Разновидности выделений из влагалища
Из-за того, что внутри влагалища есть железы и покрыто влажной слизистой оболочкой, где обитают микроорганизмы, оно постоянно выделяет слизь с различными добавками. Это нормально, так как влагалище поддерживает микрофлору и очищается от лишних бактерий и отмерших клеток эпителия. Однако если выделения вызывают дискомфорт, зуд, жжение, боль и воспаление вульвы и влагалища, это может быть признаком патологии.
Таким образом, выделения из влагалища могут быть как физиологическими (нормальными), так и патологическими (аномальными).
Естественные выделения из влагалища
Физиологический вагинальный секрет — это обычные выделения, которые характерны для здоровой микрофлоры влагалища. Они имеют различную консистенцию — от жидкой до густой, кремовой. Цвет — от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет белые пятна, иногда с легким желтоватым оттенком.
Нормальные выделения состоят из цервикальной слизи, которую вырабатывает шейка матки, отмерших клеток слизистой оболочки, секрета вагинальных желез, бактерий и молочной кислоты.
Количество вагинального секрета зависит от фазы менструального цикла. Так, в начале цикла выделений мало, и они жидкие. Обильные вязкие выделения характерны для середины цикла — овуляции. У женщин репродуктивного возраста среднее количество выделений может достигать 2 мл в сутки — это примерно половина чайной ложки.
Однако выделения из влагалища характерны не только для женщин, достигших репродуктивного возраста. У девочек выделений практически не бывает, либо они минимальны и не слишком заметны. Количество отделяемого увеличивается вместе с наступлением пубертатного периода, когда начинают развиваться вторичные половые признаки (например, растут молочные железы, изменяется фигура). Под воздействием гормонов меняется микрофлора влагалища — это признак созревания репродуктивной системы, ее подготовки к началу менструального цикла и возможной половой жизни.
Подростки-девочки часто переживают из-за вагинальных выделений, но стесняются об этом спрашивать. Это может привести к неуверенности в себе.
В начале месячных кровотечений становятся более обильными, текучими, с большим содержанием крови и сгустков. Это происходит из-за активного отторжения эндометрия — слоя слизистой оболочки, которая покрывает внутреннюю стенку матки и готовит её к возможному наступлению беременности. В среднем, к 4-5-му дню кровотечения становятся менее обильными, сгущаются, темнеют и, в конечном итоге, прекращаются.
У беременных женщин объем ежедневных выделений из влагалища увеличивается из-за увеличенного кровоснабжения органов репродуктивной системы, повышения уровня половых гормонов — эстрогенов и прогестерона. По химическому составу выделения могут стать более кислыми — так влагалище защищает плод от патогенов, но это не вызывает неприятных ощущений.
Когда женщина находится в состоянии беременности, её выделения могут увеличиться, но обычно это не вызывает дискомфорта
В период менопаузы количество выделений у женщин значительно уменьшается, до почти незаметных. Это связано с понижением уровня женских половых гормонов и постепенным исчезновением функции репродуктивной системы. В результате влагалище становится менее эластичным, возникает ощущение сухости, а иногда также возникает боль при половом акте.
Патологические выделения из влагалища
Нормальные выделения из влагалища без яркого запаха говорят о здоровье репродуктивной системы. Однако если выделения становятся необычными по цвету, запаху и объему, а также вызывают неприятные ощущения, необходимо обратиться к врачу за медицинской помощью.
При заражении патогенной микрофлорой влагалища происходят изменения: увеличивается количество некоторых микроорганизмов, а уменьшается других. Нарушается кислотно-щелочной баланс, снижается активность защитных функций слизистой оболочки.
Болезненная активность патогена может вызвать воспаление влагалища, наружных половых органов и репродуктивной системы. Это может отразиться на репродуктивной функции, в тяжелых случаях привести к бесплодию, а во время беременности вызвать самопроизвольный аборт (выкидыш) и необратимые патологии развития плода.
Основные признаки патологических выделений из влагалища:
- неприятный запах — аромат, несвежий, напоминающий запах протухшей рыбы;
- необычный цвет — оранжевый, голубоватый, коричневый, серо-розовый;
- необычная текстура — кашицеобразная, гранулированная, пузырчатая;
- избыточные выделения — количество вагинального секрета превышает обычное;
- зуд, жжение, воспаление, покраснение в области влагалища и наружных половых органов;
- боль при мочеиспускании;
- боль во время полового акта.
Причины нестандартных выделений из влагалища
В большинстве случаев источником необычных выделений являются патогенные микроорганизмы, вступающие во влагалище и нарушающие естественный баланс микрофлоры.
Среди наиболее распространенных заболеваний, которые могут изменить характер вагинального секрета, следует отметить бактериальный вагиноз, вагинальный кандидоз, трихомониаз, хламидийную инфекцию и гонорею.
Важно понимать, что по виду выделений нельзя сразу поставить верный диагноз. Для этого требуются лабораторные анализы мазка из влагалища и, в некоторых случаях, крови. Однако наличие необычных выделений — это четкий сигнал о возможных проблемах в репродуктивной системе.
Вагинальный кандидоз может вызвать необычные выделения из влагалища
Бактериальный вагиноз
Бактериальный дисбактериоз влагалища — это состояние, при котором уровень молочнокислых бактерий снижается, что нарушает естественный баланс микрофлоры.
Увеличение щелочности среды способствует размножению условно-патогенных микроорганизмов, которые также присутствуют в небольших количествах во влагалище и выполняют определенные функции. Однако при уменьшении количества лактобактерий влагалище становится более щелочным, что создает условия для активного развития условно-патогенных и патогенных микроорганизмов.
Бактериальный дисбактериоз может быть вызван условно-патогенными бактериями, входящими в естественную микрофлору, такими как Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Veillonella spp. и другие.
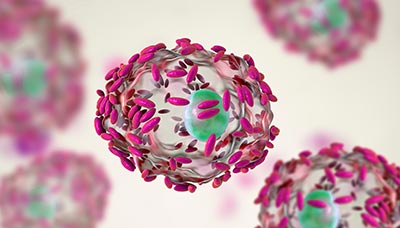
У гарднереллы вагиналис (розовые зёрнышки) покрываются эпителиальными клетками вагинального секрета. Она является условно-патогенным организмом.
Основные причины развития бактериального вагиноза включают в себя следующее:
- Частая смена сексуальных партнёров;
- Недостаточное соблюдение гигиены интимных зон;
- Частое использование спринцевания, а также антисептических средств (например, мирамистина) без контроля со стороны врача;
- Повреждения слизистой оболочки влагалища;
- Применение антибиотиков;
- Нарушения в гормональном балансе.
Признаки бактериального вагиноза — это обильные выделения с необычным запахом белого или светло-серого цвета, иногда пенистые, а также зуд и жжение в области входа во влагалище, а также дискомфорт в области наружных половых органов и боль во время полового акта (диспареуния).
При наличии бактериального вагиноза выделения из влагалища обильные, беловато-серые и плотные, по запаху напоминают тухлую рыбу.
Диагностика бактериального вагиноза включает измерение кислотности влагалища — pH-метрию, аминотест, а также изучение микрофлоры влагалища лабораторными методами. Профилактические исследования на различные инфекции, передаваемые половым путём, назначаются на усмотрение гинеколога в рамках дифференциальной диагностики.
Основная задача лечения бактериального вагиноза заключается в восстановлении баланса микрофлоры влагалища, снижении популяции условно-патогенных микроорганизмов и восполнении недостатка лактобактерий. Для достижения этой цели врач может назначить антибактериальные препараты и вагинальные свечи.
Молочница
Кандидоз, также известный как молочница, является инфекционным заболеванием, вызванным активным размножением условно-патогенного гриба Candida. Этот грибок обычно присутствует в нормальной микрофлоре влагалища, однако при снижении количества лактобактерий или ослаблении иммунной системы кандида начинает интенсивно размножаться.
В 80-90% случаев молочницу вызывает Candida albicans. Другие виды грибков встречаются реже, особенно при длительном течении заболевания, наличии сахарного диабета или у пациенток с иммунодефицитом. Инфекция может передаваться половым путем.
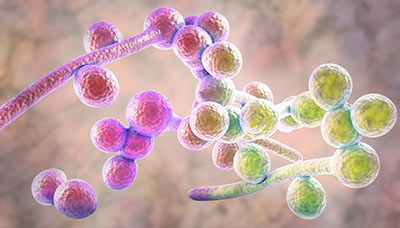
Микроскопические грибы Candida albicans являются причиной молочницы в 80-90% случаев.
Основные причины кандидоза:
- Ослабление защитных сил организма, включая местный иммунитет;
- Заболевания эндокринной системы, которые влияют на обмен веществ, такие как сахарный диабет и патологии щитовидной железы;
- Ношение тесной одежды, такой как обтягивающие брюки и синтетические легинсы;
- Регулярное использование гигиенических прокладок;
- Применение антибиотиков, кортикостероидов и иммунодепрессантов;
- Длительное использование внутриматочных средств, влагалищных диафрагм и спермицидов;
- Частое спринцевание;
- Нарушения гормонального баланса.
Основные симптомы кандидоза — появление белых творожистых выделений, зуд и жжение в области вульвы и влагалища, боль при мочеиспускании (дизурия) и иногда боли во время полового акта (диспареуния).
При кандидозе выделения из влагалища становятся белыми, густыми и творожистыми.
При выявлении молочницы следует обратиться к врачу-гинекологу. После осмотра и выяснения жалоб специалист назначит необходимые лабораторные анализы на грибок Candida и общее обследование микрофлоры влагалища.
Основная задача при лечении молочницы заключается в восстановлении естественной микрофлоры влагалища. Дозировку противогрибковых препаратов и длительность лечения устанавливает врач-гинеколог, опираясь на результаты лабораторных исследований.
Трихомониаз
Трихомонадный вагинит, или трихомониаз, является инфекционным заболеванием, которое передается в основном половым путем (ИППП). Реже трихомониаз передается от матери к ребенку во время родов. Инфекция, как правило, затрагивает не только репродуктивную систему, но и мочевыводящие пути.
Инкубационный период заболевания составляет около 3 дней. У 20–40% людей болезнь протекает без симптомов.
Источником инфекции трихомониаза является патогенный одноклеточный микроорганизм Trichomonas vaginalis, который может распространяться как женщинами, так и мужчинами.
Trichomonas vaginalis представляет собой вид одноклеточных простейших, который вызывает трихомониаз.
Существуют факторы, способствующие развитию трихомониаза:
- незащищенный половой контакт с инфицированным партнером;
- случайные половые связи;
- наличие других инфекций половых путей, таких как бактериальный вагиноз или кандидоз.
Признаки вагинита, вызванного трихомонадами, включают выделения из влагалища серо-желтого цвета, часто пенистые, с неприятным запахом. Также возникают зуд и жжение в области половых органов, возможны боли при мочеиспускании и половом акте. Слизистая оболочка вульвы краснеет и отекает.
Выделения из влагалища при трихомониазе имеют серо-желтый цвет, часто пенистые и плохо пахнут.
Для диагностики трихомониаза проводится микроскопическое исследование мазка из урогенитального тракта и цервикального канала, сев на бактерии, а также анализ на наличие Trichomonas vaginalis.
Лечение трихомониаза обычно включает прием противомикробного препарата обоими супругами.
Инфекция хламидиями
Заражение хламидиозом в урогенитальной области является одним из самых часто встречающихся заболеваний, передаваемых половым путем. Новорожденные могут заразиться этим заболеванием от матери как до, так и во время родов.
Источником хламидийной инфекции является бактерия Chlamydia trachomatis.
Период инкубации заболевания длится от 7 до 14 дней, после чего могут появиться первые симптомы. Однако у большинства женщин (70-95%) и половины мужчин хламидиоз может протекать бессимптомно, что способствует его распространению.
Факторы, способствующие развитию хламидийной инфекции:
- незащищенный половой контакт с инфицированным партнером;
- случайные сексуальные отношения;
- присутствие других инфекций половых путей.
При симптомах урогенитальной инфекции хламидиозом, если они проявились, могут возникнуть нетипичные слизисто-гнойные выделения, кровянистые выделения между менструациями, боли и дискомфорт при мочеиспускании и половом акте, а также боли в нижней части живота.
Выделения из влагалища при инфекции хламидиозом имеют слизисто-гнойный характер.
Диагностику хламидиоза проводит врач-гинеколог. Он может назначить лабораторное общее исследование мазка из урогенитального тракта, а также целевой анализ на наличие хламидий.
Лечение хламидийной инфекции включает применение антибиотиков.
Гонорея
Гонококковая инфекция (гонорея, или триппер) — это заболевание, передаваемое половым путем и во время родов. Передача инфекции по бытовой линии невозможна.
Гонорею вызывает бактерия Neisseria gonorrhoeae.
Гонококковая инфекция может инкубироваться в течение 1-10 дней. За это время болезнь не проявляется, но человек, являющийся носителем бактерии, может заразить других.
Есть несколько факторов, которые могут способствовать развитию гонореи:
- половой контакт с зараженным человеком без презерватива;
- неопределенные сексуальные связи;
- присутствие других инфекций половых органов.
У женщин гонорея в большинстве случаев (более 70%) протекает бессимптомно. Иногда проявляются симптомы, такие как выделения из уретры и влагалища, зуд, жжение, боль при мочеиспускании, боль во время секса (диспареуния) и иногда боли внизу живота.
При гонорее могут наблюдаться гнойно-слизистые выделения из влагалища желтого или зеленого цвета.
Исследование соскоба из урогенитального тракта для выявления микрофлоры и инфекций, передаваемых половым путем, в том числе гонококка, является основой лабораторной диагностики гонореи.
Лечение гонококковой инфекции проводится с применением антибиотиков.
Диагностика и лечение патологических выделений из влагалища
Аномальные выделения из влагалища указывают на инфекционные заболевания репродуктивной системы, а не являются самостоятельной патологией. После выявления и лечения первопричины выделений микрофлора влагалища стабилизируется, а симптомы исчезают.
Обычно заболевания, которые сопровождаются выделениями из влагалища, подлечиваются при помощи антибиотиков или противогрибковых препаратов. Процесс лечения и восстановления микрофлоры может занять от 2 до 3 недель. Однако не стоит самостоятельно назначать себе лечение: каждый возбудитель может быть чувствителен к определённому типу антибиотиков, и только врач, проанализировав результаты лабораторных исследований, сможет правильно подобрать необходимое лечение.
Какому специалисту следует обратиться при проблемах с выделениями из влагалища
Диагностику и лечение заболеваний женской репродуктивной системы проводит гинеколог. Врач соберет анамнез, узнает о половых контактах, методах контрацепции, пройденных инфекциях, а также о симптомах и их продолжительности.
Лечением заболеваний влагалища занимается гинеколог.
После сбора анамнеза врач осмотрит влагалище на гинекологическом кресле и при необходимости возьмет мазок.
По окончании приема гинеколог назначит дополнительные исследования или, если диагноз очевиден, расскажет о плане лечения и выписывает лекарственные препараты.
Какие анализы назначают при патологических выделениях из влагалища
Для ускорения процесса лечения можно сдать комплексный анализ на наиболее распространенные патогены самостоятельно и прийти на прием к врачу с уже готовым результатом.
Однако важно понимать, что по характеру выделений и симптомам многие инфекционные заболевания половых путей похожи. Более точное предположение сможет сделать только специалист после осмотра слизистой оболочки влагалища и шейки матки.
Как предотвратить появление патологических выделений из влагалища
В большинстве случаев причиной появления патологических выделений из влагалища являются инфекции, передающиеся половым путем. Для предотвращения заражения рекомендуется избегать контакта или использовать барьерные методы контрацепции (презервативы) во время полового акта с потенциально инфекционными партнерами.
Кроме того, подросткам и женщинам, ведущим активную половую жизнь, следует регулярно (раз в год) посещать гинеколога для профилактического осмотра и контроля состояния репродуктивной системы.
Женщинам, ведущим активную половую жизнь, рекомендуется посещать гинеколога раз в год.
Также девушкам и женщинам необходимо соблюдать правила интимной гигиены:
- Ежедневно промывать вульву — наружные половые органы. Для этого можно использовать специальные средства для интимной гигиены. Промывать нужно спереди назад — от вульвы к заднему проходу, не наоборот.
- Вытирать вульву отдельным полотенцем. Менять его не реже одного раза в неделю.
- В длительных поездках или при невозможности регулярно промываться следует использовать специальные влажные салфетки для интимной гигиены.
- Не проводить спринцевание влагалища без рекомендаций врача, особенно перед посещением гинеколога. Эта процедура может нарушить естественную микрофлору, повредить полезные бактерии или исказить результаты осмотра. Влагалище способно очищаться самостоятельно с помощью естественных выделений.
- Раз в 3-4 часа менять гигиенические прокладки, тампоны и меcтруальные чаши. В условиях тепла и влаги разные микроорганизмы прекрасно развиваются. Контакт вульвы и влагалища с ними может стать причиной инфекционного заболевания.
- Чаще выбирать белье из натуральных тканей — синтетические материалы плохо пропускают воздух и могут вызвать парниковый эффект в области промежности. Сочетание влаги, тепла и ограниченной циркуляции воздуха создает благоприятные условия для размножения бактерий.
Видео по теме:
Вопрос-ответ:
Что могут означать различного цвета выделения из влагалища?
Выделения различного цвета могут указывать на различные состояния организма. Например, белые выделения могут быть признаком молочницы, желтые или зеленые — инфекционных заболеваний, кровянистые — проблем с маткой, розовые — изменения гормонального фона и т.д. В любом случае, если у вас есть сомнения или беспокойства, лучше проконсультироваться с врачом.
Какие факторы могут влиять на количество выделений из влагалища?
Количество выделений из влагалища может быть повлияно различными факторами, такими как фаза менструального цикла, возраст, гормональный фон, наличие инфекций, прием определенных лекарств и использование контрацепции. Если вы замечаете у себя изменения в количестве выделений, стоит обратиться к врачу для диагностики и необходимого лечения.
Могут ли запахи в выделениях из влагалища быть признаком проблем со здоровьем?
Да, запах в выделениях из влагалища может быть признаком различных заболеваний или инфекций, таких как бактериальный вагиноз, молочница или другие инфекции мочевыводящих путей. Если у вас появляется необычный или неприятный запах, это может быть сигналом о необходимости обратиться к врачу для консультации и лечения.
Может ли изменение консистенции выделений из влагалища быть признаком беременности?
Да, у некоторых женщин с началом беременности может наблюдаться изменение консистенции выделений. Например, увеличение количества выделений или изменение их цвета и запаха. Это связано с гормональными изменениями, происходящими в организме. Если у вас есть подозрения на беременность, рекомендуется сделать тест и проконсультироваться с врачом для подтверждения.
Какие меры профилактики можно принять для предотвращения проблем с выделениями из влагалища?
Для предотвращения проблем с выделениями из влагалища рекомендуется соблюдать гигиену половых органов, избегать ношения слишком тесного белья, правильно подбирать гигиенические средства — не использовать парфюмированные мыла или душистые тампоны. Также важно вести здоровый образ жизни, правильно питаться и вести активный образ жизни.
Почему у женщин возникают выделения из влагалища?
Выделения из влагалища могут быть вызваны различными причинами, включая инфекции (например, вагиноз или грибковые инфекции), физиологические изменения (например, во время овуляции или беременности) или изменения в гормональном балансе. Важно обратить внимание на цвет, запах и консистенцию выделений, чтобы определить возможную причину и обратиться к врачу для диагностики и лечения.



