Прежде из-за похожих признаков ветрянку считали вариантом натуральной (чёрной) оспы, отсюда и аналогичное название. Впоследствии ученые выяснили, что заболевания вызывают разные возбудители, однако термин «ветряная оспа» уже так укоренился, что отказываться от него не стали. Поэтому ветрянку и в самом деле называют ветряной оспой.
Причина возникновения ветрянки у детей: вирус варицелла-зостер
Вирус варицелла-зостер, или вирус герпеса человека III типа (Varicella zoster, VZV, HHV-3), — ДНК-содержащий вирус из семейства Herpesviridae, причина ветрянки (ветрянки) и опоясывающего лишая.
Вне живой клетки вирусы существуют в форме вирионов. Вирион — это полноценная вирусная частица, содержащая генетический материал.
При микроскопическом исследовании вирион вируса варицелла-зостер выглядит как маленький шарик, окруженный жировой оболочкой и украшенный гликопротеиновыми шипами диаметром от 120 до 180 нанометров.
Изображение вириона вируса варицелла-зостер
Когда вирион попадает в организм, его шипы взаимодействуют с рецепторами на поверхности здоровых клеток, что помогает вирусу проникнуть внутрь.
Внутри клетки вирус использует ее ресурсы для размножения. В зараженных клетках происходит синтез компонентов вируса и сборка новых вирионов. После этого они выходят во внеклеточное пространство и попадают в кровоток.
Как правило, ветрянка настигает в детском возрасте, после чего вирус остается в организме навсегда, скрываясь в нервных клетках. При ослаблении иммунитета из-за стресса, переохлаждения или других причин вирус может активироваться и вызвать опоясывающий герпес.
Будьте бдительны! Если человек, страдающий опоясывающим лишаем, будет контактировать с ребенком (обнимет или поцелует), то малыш может заразиться ветрянкой. И наоборот, если ребенок болеет ветрянкой, у переболевших взрослых может внезапно появиться опоясывающий лишай.
Распространение ветрянки среди населения
Ветрянка очень заразна. Источник инфекции — больной ветрянкой или человек с опоясывающим лишаем.
У людей, никогда не болевших ветрянкой, восприимчивость составляет 90%, что означает, что при контакте с зараженным 9 из 10 здоровых могут заболеть.
От 50% случаев заражения ветрянкой приходится на детей в возрасте от 5 до 9 лет, к 15 годам непереболевшими остаются всего лишь 10% населения.
Способы заражения ветрянкой
Возбудитель ветрянки — вирус варицелла-зостер — передается воздушно-капельным путем и может попасть в организм ребенка с вдыхаемым воздухом, частицами слюны инфицированного, реже — при прямом контакте с высыпаниями.
Случаи заражения ветрянкой у детей чаще регистрируют весной и осенью. Летом практически никто не болеет. Точного объяснения у врачей нет, возможно, это связано с быстрой гибелью вируса на солнце или разобщенностью детского коллектива в летний сезон.
Если в замкнутом помещении, например в классе или группе детского сада, есть ребенок с ветрянкой, рискуют заболеть все неболевшие дети
Дети часто заразаются в ожидании очереди у врача-педиатра, в самолете или поезде, а также на детской площадке.
Существуют и экстремальные способы заражения. Например, некоторые родители организуют целые «ветряночные вечеринки», где здоровые дети играют с заразившимся. Родители думают, что таким образом уменьшают риски, поскольку заразают здорового ребенка в удобное для них время. Однако на самом деле все это не так безопасно. Ведь в редких случаях ветрянка может вызвать серьезные осложнения, такие как пневмония и энцефалит. Поэтому, если есть возможность выбора, лучше избегать болезни вообще и пройти вакцинацию против ветрянки (после консультации с врачом-вакцинологом и в отсутствие противопоказаний).
Инкубационный период и степень заразности ветрянки у детей
Инкубационный период ветрянки составляет от 10 до 20 дней, в это время ребенок активен и не чувствует никаких симптомов.
Несколько недель спустя вирус поражает кожу и на ней появляются характерные высыпания в виде красных пятен, на которых образуются пузырьки, наполненные жидкостью — везикулы.
За 2 дня до появления первых высыпаний ребенок уже заразен для окружающих.
Иммунитет к ветрянке и повторное заражение
После первичного заражения вирус навсегда остается в организме и при ослаблении иммунитета может активироваться — происходит повторное заражение. Как правило, так бывает, если первичное заражение прошло в легкой форме или вовсе скрыто. И наоборот, если первый эпизод болезни был ярким, повторный, скорее всего, будет легким.
Активация инфекции взрослом возрасте может привести к появлению опоясывающего лишая.
Факторы, способствующие активации вируса варицелла-зостер:
- Ослабление иммунной защиты, вызванное заболеваниями: ВИЧ, онкология, иммунодефицитные состояния;
- Прохождение лучевой терапии или химиотерапии;
- Использование препаратов, подавляющих иммунную систему (иммунодепрессанты).
Признаки ветрянки у ребенка: как их своевременно распознать
Обычно выявить ветрянку несложно, так как ее характерный симптом — появление пузырьков, наполненных жидкостью, которые сильно зудят.
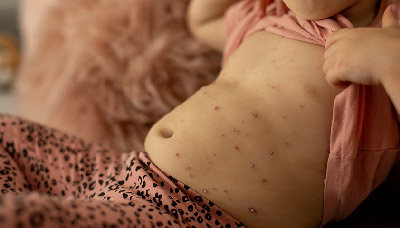
Сыпь на коже и слизистых оболочках обычно появляется волнообразно, чаще на фоне повышения температуры до 39°C.
За 3-4 дня до периода появления первых везикул могут наблюдаться общие признаки интоксикации:
- повышение температуры,
- головная боль,
- усталость,
- снижение аппетита.
Изображение высыпаний при ветрянке у ребенка
Обычно характерные высыпания сначала появляются на груди, спине и лице, затем постепенно распространяются по всему телу. Через 7–10 дней пузырьки покрываются корочкой и постепенно исчезают.
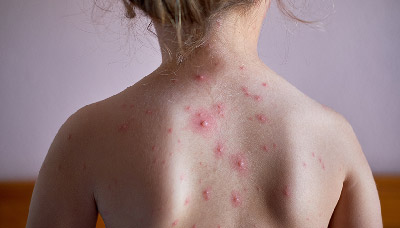
Сыпь при ветрянке на спине у ребенка
Ребенок заразен за 1–2 дня до появления сыпи и до тех пор, пока все высыпания не покроются корочками, поэтому в это время не стоит посещать магазины, детские сады, школы или гости.
Помимо зудящих высыпаний на коже, могут возникнуть везикулы на слизистой оболочке рта. Они быстро лопаются, образуя небольшие язвы, которые могут вызывать жжение и дискомфорт.
Как отличить ветрянку от других инфекций
Симптомы ветрянки похожи на несколько других заболеваний, но только врач может поставить правильный диагноз и назначить лечение.
Есть несколько заболеваний и состояний, которые могут быть похожи на ветрянку:
- Опоясывающий герпес (лишай);
- Инфекция простого герпеса;
- Укусы насекомых;
- Энтеровирусная инфекция;
- Буллёзное импетиго;
- Рожистое воспаление.
Только после осмотра врач сможет поставить точный диагноз. Есть несколько признаков, по которым можно предположить, что у ребёнка ветрянка.
Проверочный список для диагностики ветрянки у ребёнка:
- По телу расположены небольшие выпуклые пузырьки на воспаленной коже, вызывающие зуд и жжение.
- Сыпь появилась спустя несколько дней после повышения температуры или плохого самочувствия.
- Один из друзей или одноклассников вашего ребенка недавно переболел ветрянкой.
Если два или более симптома совпадают, вероятно, у вашего ребенка ветрянка. Следует оставаться дома и уведомить о заражении тот коллектив, который посещал до появления симптомов.
Продолжительность ветрянки
Обычно ветрянка длится 7–10 дней.
Заболевание проходит через четыре последовательных этапа:
- Период инкубации — продолжается от 11 до 21 суток, в это время человек не ощущает симптомов болезни.
- Продромальный период — длится от нескольких часов до 2 суток и сопровождается слабостью, появлением небольшой сыпи.
- Острый период — начинается к концу первых суток и обычно длится от 2 до 5 дней. Усиливается интоксикация, проявляется выраженная слабость и характерная сыпь, температура тела поднимается до 38–39 °C;
- Период выздоровления — продолжается в течение 1–2 недель после исчезновения последних пузырьков. Температура тела возвращается к норме, высыпания покрываются корками, которые постепенно отлущиваются от кожи.
Через 2–3 дня после последнего повышения температуры начинается период выздоровления.
Виды и симптомы ветрянки у детей
Согласно характеру течения заболевания, можно выделить две основные формы ветрянки: типичную и атипичную.
В зависимости от формы проявления симптомов болезни различается их интенсивность.
Так, стандартная форма отличается появлением красных пятен на коже в виде везикул (пузырьков с прозрачной жидкостью).
Атипичная форма ветрянки имеет несколько вариантов:
- рудиментарная — наблюдаются высыпания на коже в виде пятен, но отсутствует общий инфекционный синдром: повышение температуры тела, головная боль;
- геморрагическая — появление на коже пузырьков с кровянистым содержимым, также возможны кровотечения в кожу и слизистые оболочки, насморк крови;
- гангренозная — характеризуется прогрессирующим отмиранием пораженных тканей. Разрастающиеся пузырьки с гнойно-кровянистым содержимым окружены гангренозной ободком, распространяющимся по периферии. После вскрытия на их месте образуются долго не заживающие язвы;
- генерализированная — обширные высыпания и повреждения внутренних органов;
- пустулезная — добавление вторичной (бактериальной) флоры, гнойничество и явное усиление интоксикации, частое образование рубцов;
- буллезная — выраженные признаки интоксикации, образование крупных (до 3 см) пузырей с жидкостью.
В зависимости от степени тяжести выделяют легкое, умеренное и тяжелое течение ветрянки.
Легкое — повышение температуры до 38 °C, небольшие сыпи.
Чаще всего легкая форма ветрянки проходит практически бесследно для ребенка. Она проявляется сыпью в верхней части тела — на щеках, животе и спине — и редко сопровождается появлением пузырьков и зудящих корочек.
Умеренное — повышение температуры до 39 °C, обильные сыпи на коже и слизистых оболочках.
У ребенка может появиться кашель, головная боль. Он может быть слабым и отказываться от еды.
Сыпи покрывают практически все тело, но большая часть из них сосредоточена на спине, животе и бедрах.
Красноватая сыпь быстро заменяется пузырьками, наполненными мутной жидкостью, которые сильно чешутся.
Тяжелое состояние — это повышение температуры выше 39 градусов Цельсия, обильные крупные сыпи на коже и слизистых оболочках, которые иногда могут привести к образованию язв и рубцов после выздоровления.
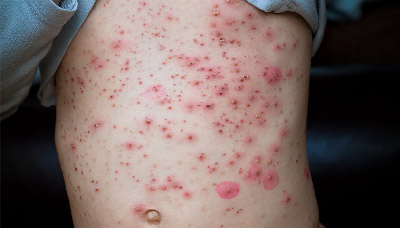
При ветрянке сыпь покрывает всё тело, а иногда даже слизистую оболочку рта
Помимо сыпи, у больного могут быть рвота, кашель, головная боль. Обычно симптомы длительные и держатся более 10 дней. Чаще всего встречается у подростков.
Особенности течения ветрянки у детей
В зависимости от возраста ребёнка ветрянка может проявляться по-разному:
Ветрянка у детей до года
Малыши до 5 месяцев возраста могут оставаться не зараженными. Потому что в этом возрасте остаются материнские антитела в крови, что оберегает детей от инфекции.
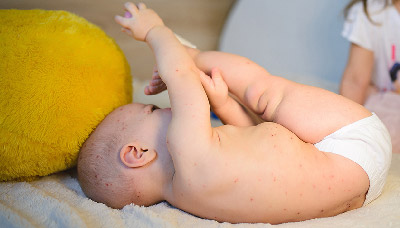
У новорожденных чаще проявляется ветрянка в нетипичной форме и течет очень тяжело
Младенцы младше 5 месяцев, у матерей которых не было ветрянки или не сделанной вакцинации от нее, могут заболеть серьезной ветрянкой с высоким риском осложнений. Передача ветрянки от матери на поздних стадиях беременности или во время родов также может повлечь неблагоприятные последствия для ребенка.
После 5 месяцев дети чаще всего переносят ветрянку в легкой форме: с незначительным повышением температуры и единичными высыпаниями.
Как правило, поддерживающее лечение часто используется при легкой форме ветрянки, и заболевание пройдет самостоятельно в течение 7–10 дней.
Опасности ветрянки для детей от 1 до 3 лет
Дети в этом возрасте обычно переносят болезнь легко: температура редко поднимается выше 38 °C, и сыпь немногочисленна, в основном располагается в области живота и сопровождается слабым зудом.
Дети в возрасте от 1 до 3 лет, как правило, легко переносят ветрянку
Лечение при такой форме ветрянки включает применение жаропонижающих средств, антигистаминных препаратов, лосьонов и гелей для облегчения зуда.
Опасности ветрянки для детей старше 3 лет
Дети, старше 3 лет, переносят болезнь тяжелее, чем малыши. Температура часто поднимается выше 39 °C и трудно снижается, высыпания обширные и распространены по всему телу, включая слизистую оболочку рта.
Обычно лечение ограничивается симптоматическими методами. До полного исчезновения симптомов заболевания необходимо соблюдать постельный режим и употреблять достаточное количество жидкости.
Диагностика ветрянки у детей
Чаще всего врач может определить наличие ветрянки по характерной сыпи.
Личное посещение врача не всегда необходимо: порой врач может провести консультацию онлайн.
В непривычных случаях развития ветрянки врач может назначить лабораторные анализы крови или ПЦР-тест. В редких ситуациях проводится взятие мазка для цитологического исследования или исследование выделения вируса в клеточных культурах (заражение экспериментальной моделью).
Лабораторная диагностика
Большинству детей с ветрянкой не назначают никаких лабораторных исследований.
Ситуации, когда все-таки могут потребоваться анализы:
- Существует необычная форма заболевания. У некоторых пациентов ветрянка проявляется в тяжелой или, наоборот, очень легкой форме, при которой сыпь отличается от типичной: это могут быть небольшие красные пятна и везикулы, которые исчезают без следов и без образования корочек. Такую сыпь сложно отличить от укусов насекомых или аллергической реакции, поэтому врачу может потребоваться лабораторное подтверждение.
- Перед вакцинацией врач может назначить анализы крови, чтобы убедиться, что ребенок ранее не переносил ветрянку.
Для диагностики заболевания, оценки общего состояния и иммунного статуса проводятся клинические и биохимические исследования крови, анализы на антитела к варицелла-зостер, ПЦР-тесты.
Для оценки общего состояния пациента проводят клинический анализ крови. При ветрянке можно обнаружить сниженное количество лейкоцитов и нейтрофилов, а также повышенное содержание лимфоцитов, указывающее на активное сопротивление иммунной системы вирусной инфекции.
Биохимический анализ крови поможет выявить состояние печени и почек на фоне заболевания и предотвратить развитие осложнений. При типичном неосложненном протекании болезни в результатах анализа не будет значительных отклонений.
Диагностика с использованием полимеразной цепной реакции (ПЦР) в режиме реального времени позволит обнаружить генетический материал вируса в крови, моче или выделениях из высыпаний.
Для выяснения наличия иммунитета к ветрянке у ребенка или уточнения стадии болезни используют специальные анализы на антитела. В период острой фазы ветрянки в крови обнаруживается повышенный уровень антител класса IgM, в то время как при реактивации инфекции после болезни или вакцинации уровень антител класса IgG становится выше.
Положительный результат анализа на IgG к вирусу ветрянки-зостера свидетельствует о перенесенной ранее инфекции или проведенной вакцинации.
Для определения острой стадии ветрянки или реактивации инфекции (опоясывающий лишай) наиболее информативным будет сдача анализа на антитела класса М (IgM).
Наличие в крови антител класса lgM или увеличение титров IgG в четыре и более раза указывает на наличие ветрянки (может потребоваться повторный анализ в динамике).
Лечение ветрянки у детей
Чаще всего лечение ветрянки у детей сводится к назначению симптоматической терапии, направленной на снятие зуда и восстановление нормальной температуры тела. Кроме этого, необходимо обеспечить ребенку постельный режим, увеличить его потребление жидкости и следить, чтобы он не царапал высыпания.
Основные принципы лечения ветрянки у детей
- потреблять достаточное количество жидкости, чтобы избежать обезвоживания;
- применять охлаждающие компрессы на места активного зуда;
- избегать расчесывания высыпаний;
- проводить непродолжительные ванны с тёплой водой для уменьшения зуда и стричь ногти, чтобы ребенок случайно не сорвал корочки и не пронес в раны инфекцию;
- чаще менять постельное белье, проветривать помещение и делать влажную уборку;
- одевать ребенка в свободную одежду из натуральных тканей, которая не раздражает кожу;
- по возможности отказаться от использования подгузников в период активных высыпаний или чаще их менять.
Кроме того, для смягчения симптомов ветрянки врач может назначить лекарственные препараты.
Медикаментозное лечение ветрянки у детей
Для облегчения боли и снижения зуда врач может рекомендовать следующее:
- принимайте внутрь антигистаминные препараты;
- используйте наружные средства, которые стимулируют регенерацию кожи и обладают антипривычным или смягчающим действием (например, раствор каламина или средства с цинком и сукральфатом для точечного нанесения на высыпания);
- для понижения температуры применяйте жаропонижающие препараты внутрь.
Для предотвращения осложнений, связанных с печенью и головным мозгом (синдромом Рея), детям до 16 лет не рекомендуется принимать аспирин. Также стоит избегать использования ибупрофена. Его применение в случае ветрянки может увеличить риск развития вторичной бактериальной инфекции.
В случае тяжелого течения ветрянки могут быть назначены противовирусные препараты.
Показания для госпитализации
Обычно дети с ветрянкой лечатся дома под контролем родителей. В стационар направляют только в случае тяжелого течения заболевания.
В случае наличия у ребенка следующих симптомов, необходимо немедленно обратиться к врачу или вызвать скорую помощь:
- многочисленные везикулы на коже, которые становятся чрезмерно чувствительными и болезненными при легком прикосновении;
- температура выше 39 градусов Цельсия;
- сильные боли в животе;
- наличие открытых язв и гнойных высыпаний;
- опухшие и болезненные шейные лимфоузлы;
- сыпь, охватывающая один или оба глаза;
- затруднения при глотании;
- проблемы с дыханием или обильный кашель;
- сильная головная боль, чувствительность к свету, замутнение сознания, тошнота.
Меры профилактики ветрянки у детей
Не существует лекарства от ветрянки, однако проведение вакцинации позволит ребенку либо вовсе не заболеть, либо перенести заболевание в легкой форме.
Для предотвращения ветрянки применяют живые аттенуированные вакцины, содержащие ослабленный вирус варицелла-зостер (Oka/Merck).
Вакцинацию проводят как детям, так и взрослым без осложнений. Схема вакцинации определяется выбранной вакциной и рекомендациями специалиста.
После прививки в месте укола может появиться покраснение, у ребенка возможно незначительное повышение температуры. В редких случаях может появиться сыпь, характерная для ветрянки.
Прививка от ветрянки не включена в обязательный календарь вакцинации. Однако ее можно провести за плату в частных медицинских центрах или центрах иммунизации.
Видео по теме:
Вопрос-ответ:
Чем опасна ветрянка для детей?
Ветрянка является небольшим заболеванием у детей, но может иметь осложнения у лиц с ослабленным иммунитетом. Основные осложнения ветрянки могут быть связаны с инфекцией кожи, пневмонией или воспалением головного мозга.
Как проявляется ветрянка у детей?
Первые симптомы ветрянки у детей могут включать в себя высыпания на коже, зуд, лихорадку, головные боли, усталость и потерю аппетита. Высыпания начинаются с маленьких пузырьков, которые затем превращаются в корочки.
Можно ли предотвратить заболевание ветрянкой у детей?
Вакцинация является наиболее эффективным способом предотвращения ветрянки у детей. Также важно избегать контакта с больными и соблюдать правила личной гигиены.
Как долго длится период инкубации ветрянки у детей?
Период инкубации ветрянки у детей обычно составляет около 10-21 дня. После этого появляются первые симптомы заболевания.