Состояние, когда сердце начинает хуже справляться с перекачиванием крови, называется сердечной недостаточностью. В организме человека сердце работает как двойной насос. Правая часть насоса получает кровь из организма и перекачивает ее в легкие через вены, где она насыщается кислородом. Этот процесс называется малым кругом кровообращения. Левая часть насоса отправляет кровь из легких через артерии по всему телу, это большой круг кровообращения. Когда сердце сокращается, оно выталкивает кровь, а когда расслабляется, кровь возвращается обратно.
Сердечная мышца (миокард) может потерять упругость или ослабеть, что влечет за собой ухудшение ее функциональности. В таком случае сердце начинает перекачивать меньше крови, что приводит к ее застою в легких и других органах, затрудняет дыхание и вызывает одышку, негативно сказывается на функционировании почек, печени, мышц.
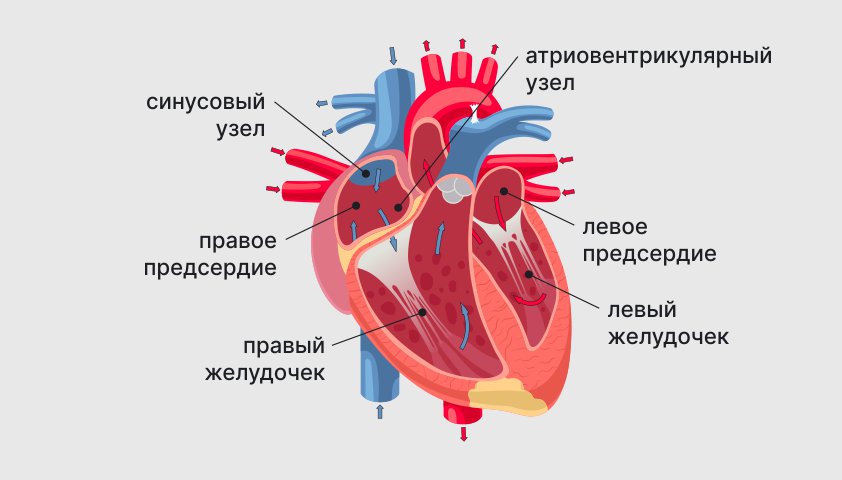
Структура сердца и путь крови
Это приводит к возникновению сердечной недостаточности, которая может быть как хронической, так и острой. В первом случае работа сердца постепенно ухудшается, проявляясь симптомами, такими как одышка, отёки и быстрая утомляемость. Во втором случае возникает угроза жизни. Острая сердечная недостаточность представляет собой критическое состояние, при котором функция сердца ухудшается быстро, что может привести к кардиогенному шоку. Кардиогенный шок — это критическое и резкое нарушение насосной функции сердца, которое может привести к множественной органной недостаточности — отказу двух и более жизненно важных систем организма, отёку лёгких и быстрой смерти.
В России хроническая сердечная недостаточность (ХСН) выявлена у 7% населения. Заболеваемость зависит от возрастной категории: от 0,3% среди молодежи от 20 до 29 лет до 70% среди лиц старше 90 лет. 35% пациентов с этим заболеванием младше 60 лет.
Причины развития сердечной недостаточности
Чаще всего ХСН вызывают ишемическая болезнь сердца и артериальная гипертония. Реже к нарушению функции и упругости сердечной мышцы приводят миокардиты (воспаление) и разнообразные пороки сердца.
К факторам риска ХСН относятся генетические предрасположенности, определенные заболевания, образ жизни и привычки.
Основные факторы риска развития хронической сердечной недостаточности:
- Увековеченные недостатки сердца,
- нарушение ритма сердца,
- перенесенный инфаркт миокарда,
- отложение холестерина на стенках артерий,
- долгосрочная недостаточность почек,
- сахарный диабет,
- тяжелое протекание инфекций,
- абуз алкоголем,
- курение,
- длительные стрессы,
- пожилой возраст,
- избыточный вес,
- недостаточная физическая активность,
- применение химиотерапии.
Острая недостаточность сердца, как правило, возникает вследствие ХСН, но также может развиться на фоне поражения сердечных клапанов, инфаркта миокарда, миокардита. Она может также возникнуть в результате передозировки определенными лекарственными и наркотическими препаратами.

В России каждую минуту умирает один человек с сердечной недостаточностью
Классификация и стадии развития сердечной недостаточности
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра, формы сердечной недостаточности включены в раздел «Другие болезни сердца».
Коды по МКБ-10:
- I50.0 — застойная сердечная недостаточность;
- I50.1 — левожелудочковая недостаточность;
- I50.9 — сердечная недостаточность неуточнённая.
В медицинской практике данное заболевание классифицируется по нескольким показателям.
По характеру течения сердечная недостаточность может быть хронической или острой.
По месту поражения заболевание разделяется на изолированную (левостороннюю и правостороннюю) и общую сердечную недостаточность.
Сердечная недостаточность левой стороны возникает при перегрузке и нарушении работы левого желудочка и левого предсердия, которые отвечают за перекачку крови из легких к остальным органам и тканям тела. Это приводит к нарушению кровообращения в малом круге, из-за чего кровь застаивается в легких, вызывая затруднение дыхания и одышку даже при небольших нагрузках. Уменьшение кровоснабжения мозга может проявляться темнотой перед глазами, головокружением и даже потерей сознания. Также признаками этого состояния могут быть быстрая утомляемость, слабость и бледность кожи.
Поражение правого сердца происходит из-за нарушения работы правых камер сердца, которые выталкивают венозную кровь с высоким содержанием углекислого газа в легкие для очищения и наполнения кислородом. Это нарушает циркуляцию крови в системе большого круга кровообращения. При этом происходит отек конечностей, появляется синюшный оттенок слизистых оболочек и кожи, жидкость накапливается в брюшной полости.
Чаще всего сердечная недостаточность не развивается изолированно в одной части сердца и в той или иной степени затрагивает все отделы этого органа.
Согласно клиническим рекомендациям Минздрава РФ, выделяют несколько этапов развития сердечной недостаточности:
- Этап I. В начальной стадии болезни нарушения работы сердечной мышцы еще не проявляются, а кровообращение значительно не нарушено. При увеличенной физической нагрузке у человека может появляться одышка чаще и восстановление нормального дыхания занимает больше времени.
- Этап IIA. Происходит умеренное нарушение циркуляции в одном из кругов кровообращения. Человек чувствует учащенное сердцебиение, одышку при физических нагрузках, быструю утомляемость, сильное снижение работоспособности. Застой крови в легких проявляется шумами, сухим кашлем, иногда обильным кровохарканием.
- Этап IIB. Обычно на этом этапе нарушается циркуляция в обоих кругах кровообращения. Одышка возникает даже в состоянии покоя. Человек ощущает перебои в сердечном ритме, боль в области сердца, усиливается кашель и шумы. Начинают отекать конечности и туловище, печень увеличивается в размерах и становится более твердой, в брюшной полости скапливается жидкость, нарушается функция почек.
- Этап III. На этой стадии происходят необратимые изменения в сердечно-сосудистой системе, легких, мозге, почках, обмене веществ. Из-за сильной гиподинамии ухудшаются когнитивные функции, что приводит к ослаблению и неспособности нормально передвигаться. Лечение на этой стадии неэффективно.
Симптомы сердечной недостаточности
Острое кардиологическое недомогание — крайне опасное состояние, которое развивается в течение нескольких часов или даже минут.
Признаки острого кардиологического недомогания:
- боли в области груди, учащенное сердцебиение;
- кашель, при котором возможно отхождение пенистой мокроты нежно-розового оттенка;
- недышимость;
- смутное сознание;
- непроизвольное положение тела: человек стремится сесть и наклониться вперед.
При появлении таких признаков необходимо немедленно вызвать скорую помощь.
Развитие хронической сердечной недостаточности может занимать продолжительное время. В начальной фазе заболевания организм пытается самостоятельно справиться с ним. Мозг воспринимает ухудшение работы сердца как стресс и в ответ на это активирует выработку адреналина и норадреналина — гормонов, которые стимулируют сердечную активность и кровообращение в критические моменты. Но это лишь ухудшает положение: симптомы болезни не проявляются, а гормональная нагрузка лишь угнетает сердце дальше.
Признаки хронической сердечной недостаточности:
- Задыхается даже при небольшой активности, после еды или ужина чувствует одышку. После ходьбы или подъёма по лестнице дольше восстанавливает дыхание и силы;
- Слышны хрипы в лёгких, постоянный кашель, иногда кровохарканье;
- Начинаются отёки с ног, а затем плавно поднимаются;
- Жидкость скапливается в грудной и брюшной полости;
- Слизистые оболочки, стопы, ушные раковины приобретают синеватый оттенок;
- Мочеиспускание ухудшается из-за проблем с почками;
- Появляется тяжесть и боль в правом подреберье, связанная с застоем крови в печеночных сосудах;
- Увеличивается масса тела из-за уменьшения физической активности, отеков и нарушений обмена веществ;
- Наблюдаются путаница в сознании и ухудшение когнитивных функций.
Часто начальные признаки сердечной недостаточности приписывают возрасту, усталости и недостатку физических нагрузок.
Последствия сердечной недостаточности
Влияние сердечной недостаточности ощущается на работе почти всех внутренних органов и может привести к опасным заболеваниям и состояниям.
Основные осложнения хронической сердечной недостаточности:
- острая сердечная недостаточность,
- отёк лёгких,
- инфаркт миокарда,
- кардиогенный шок,
- закупорка тромбом сосудов головного мозга и лёгочной артерии.
Какой доктор занимается лечением сердечной недостаточности
Для лечения хронической недостаточности сердца врачи-кардиологи и терапевты принимают участие. При посещении специалист выслушивает жалобы пациента и проводит осмотр. Врач измеряет артериальное давление и пульс, определяет частоту и ритм сердечных сокращений, а также частоту дыхания. Кроме того, он оценивает состояние вен, проводит обследование и пальпацию грудной клетки, осматривает живот и конечности, чтобы выявить или исключить признаки отёков. Для уточнения диагноза и более точной оценки состояния пациента назначаются лабораторные и инструментальные исследования.
Для спасения человека с острой недостаточностью сердца нужны совместные усилия бригады скорой помощи, в том числе реаниматолога.
Лабораторные анализы
Анализ на мозговой натрийуретический пептид, который вырабатывается в левом желудочке сердца, оказывается очень информативным. Даже при незначительной дефиците сердца уровень этого гормона поднимается.
Согласно рекомендациям Минздрава, каждый пациент с подозрением на наличие хронической сердечной недостаточности должен пройти общий анализ крови и проверить уровень ферритина, натрия, калия и креатинина в крови.
Также им назначают анализ гликированного гемоглобина, триглицеридов, холестерина и липопротеинов в крови.
Инструментальные изыскания
У пациентов с предполагаемым нарушением сердечной деятельности первым назначаемым исследованием является проведение электрокардиограммы. Для дальнейшего уточнения диагноза и оценки функционального состояния сердца, а также выявления повреждений, специалисты проводят эхокардиографию (УЗИ сердца). Этот метод исследования позволяет не только отслеживать динамику заболевания, но и корректировать лечение. Также могут быть назначены рентгенография грудной клетки, коронарография (исследование сердечных сосудов) и МРТ сердца.
Методы лечения и реабилитации при сердечной недостаточности
Выбор методов терапии основан на типе и степени сердечного заболевания. Первая неотложная помощь требуется при острой сердечной недостаточности. Для стабилизации состояния пациента специалисты могут использовать нитроглицерин, мочегонные лекарства, кардиотоники, кислородные ингаляции. После восстановления жизненных функций пациенту предписывается поддерживающая терапия.
Для ликвидации симптомов и улучшения качества жизни у пациентов с хронической сердечной недостаточностью проводятся лекарственное и хирургическое лечение.
Лекарственная терапия
Пациентам с диагнозом «хроническая сердечная недостаточность» могут быть назначены различные препараты.
Препараты, применяемые для лечения хронической сердечной недостаточности:
- Препараты, которые помогают стабилизировать артериальное давление;
- Лекарства растительного происхождения, которые улучшают работу сердца — сердечные гликозиды;
- Мочегонные средства, которые выводят из организма лишнюю жидкость и способствуют снижению давления в артериях;
- Препараты, уменьшающие вероятность образования тромбов — антикоагулянты;
- Препараты, которые стабилизируют функцию сердца (ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецептора ангиотензина II).
Их начинают принимать в небольших дозах, постепенно увеличивая до оптимальной.
Хирургическое лечение
Если лекарственная терапия не приносит результатов, врач может решить использовать хирургические методы лечения. В зависимости от формы и степени тяжести заболевания может потребоваться операция.
Возможности оперативного лечения:
- Хирургические вмешательства, направленные на восстановление нормального кровотока по коронарным артериям, которые снабжают сердце кровью. К ним относятся стентирование сосудов и аортокоронарное шунтирование. При стентировании с помощью специальных инструментов пациенту расширяют и прочищают сосуды, которые при атеросклерозе закупориваются холестериновыми бляшками. При шунтировании из сосудистой ткани пациента создаются искусственные коронарные артерии, которые обеспечивают нормальный кровоток в обход пораженных сосудов;
- Терапия ресинхронизации. Применима для людей с нарушением сердечного ритма. Пациенту имплантируют дефибриллятор или кардиостимулятор, который через электроды отправляет импульсы к желудочкам сердца и помогает синхронизировать их сокращения;
- Имплантация искусственных желудочков сердца. Позволяет уменьшить нагрузку и восстановить сократительную способность настоящих желудочков;
- Трансплантация сердца. Применяется, когда другие методы не принесут результатов.

С помощью хирургических методов можно улучшить кровообращение в сердце, справиться с аритмией и поддержать работу желудочков
Здоровое питание и образ жизни
Людям с диагнозом «хроническая сердечная недостаточность» рекомендуется придерживаться принципов здорового образа жизни: отказаться от вредных привычек, соблюдать режим дня, правильно и разнообразно питаться, избегать стрессов. При сердечной недостаточности важно сократить потребление жидкости и соли. Для поддержания хорошего самочувствия рекомендуется умеренная физическая активность, такая как спортивная ходьба, лечебная физкультура и плавание, которая не приводит к излишнему напряжению.
Прогноз
Хроническая недостаточность работы сердца — это проблема, при которой состояние пациента иногда резко ухудшается. Прогноз чаще всего неблагоприятный, смертность достигает 6–12%. Если раньше, до 1990-х годов, 70% больных с хронической сердечной недостаточностью умирали в течение 5 лет после установки диагноза, то в последние годы эта цифра постепенно снижается. Тем не менее, хроническая сердечная недостаточность все еще остается тяжелым и не очень успешно лечимым заболеванием.
Прогноз на длительный срок зависит от общего состояния пациента, формы и степени тяжести заболевания. Если хроническую сердечную недостаточность выявили на ранней стадии, подобрали эффективную терапию и пациент строго следует рекомендациям врача, продолжительность жизни с ХСН может составлять 6–10 лет. Прогноз острой сердечной недостаточности зависит от скорости оказания медицинской помощи пациенту. Без нее большинство людей с острой сердечной недостаточностью погибают.

Пациент с ХСН обязан строго соблюдать рекомендации врача и вести здоровый образ жизни
Профилактика
Нет специальной профилактики для сердечной недостаточности. Для предотвращения ишемической болезни, гипертонии и атеросклероза важно вести здоровый образ жизни. Регулярные аэробные упражнения, такие как гимнастика, ходьба и плавание, помогают снизить риск ХСН. Людям после 30 лет рекомендуется проходить регулярное профилактическое обследование, включающее:
- измерение артериального давления;
- электрокардиограмму;
- лабораторные исследования: общий и биохимический анализ крови, проверка уровня глюкозы и холестерина в крови.
Источники
- Хроническая сердечная недостаточность : клинические рекомендации / Минздрав РФ. 2022.
- Fine N. M. Heart Failure // MSD. 2022.
- Гуревич М. А. Особенности лечения хронической сердечной недостаточности у больных пожилого и старческого возраста // Российский кардиологический журнал. 2008. № 4(72). С. 93–99.
- Ларина В. Н. Хроническая сердечная недостаточность в практике врача : учебное пособие. М., 2016.
- Зимина Ю. Д., Горбунова А. М., Толмачева А. А. и др. Современные генетические маркеры хронической сердечной недостаточности // Атеросклероз. 2023. № 19(2). С. 140–144.
Видео по теме:
Вопрос-ответ:
Что такое сердечная недостаточность?
Сердечная недостаточность — это состояние, при котором сердце не способно эффективно качать кровь по организму, что приводит к недостаточному поступлению крови и кислорода к органам и тканям.
Какие симптомы сопровождают сердечную недостаточность?
Симптомы сердечной недостаточности могут включать усталость, одышку, отечность, чувство слабости, учащенное сердцебиение, учащенное мочеиспускание и другие.
Каковы причины развития сердечной недостаточности?
Причины сердечной недостаточности могут быть различными, включая высокое кровяное давление, заболевания клапанов сердца, инфаркт миокарда, аритмию, диабет, болезни щитовидной железы и другие факторы.
Как диагностируется сердечная недостаточность?
Диагностика сердечной недостаточности включает в себя анамнез, физикальное обследование, анализы крови, электрокардиографию, эхокардиографию, магнитно-резонансную томографию и другие методы.
Каковы методы лечения сердечной недостаточности?
Лечение сердечной недостаточности может включать прием лекарств, режим дня, физические упражнения, диету, хирургическое вмешательство, имплантацию кардиостимулятора или дефибриллятора, трансплантацию сердца и др.
Что такое сердечная недостаточность?
Сердечная недостаточность — это состояние, когда сердце не способно справиться с нормальной нагрузкой и не может эффективно перекачивать кровь по организму. Это может привести к усталости, одышке, отекам и другим сердечным проблемам.