Наследственными опухолевыми синдромами называется группа онкологических заболеваний, которые возникают из-за передачи патогенных генетических мутаций из поколения в поколение.
Примерно 5-10% всех случаев онкологических заболеваний приходится на наследственный рак.
Специалисты начали лучше понимать причины возникновения таких опухолей относительно недавно, примерно с середины 1990-х годов, благодаря прогрессу в геномном анализе.
Обычно наследственные опухолевые синдромы связаны с дефектами генов, которые контролируют рост опухолей, такие гены также именуют антионкогенами.
Работа специальных белков-супрессоров, иначе называемых антионкобелками, определяет действие антионкогенов. Эти белки играют важную роль в исправлении возможных ошибок в генетическом материале (ДНК) во время процесса деления клеток.
Однако, если гены-супрессоры содержат дефекты, антионкобелки не функционируют должным образом. Это приводит к накоплению ошибок в делении клеток, что в конечном итоге может привести к развитию злокачественной опухоли.
При возникновении дефектов в генах-супрессорах, антионкобелки перестают исправно функционировать, что приводит к превращению здоровой ткани в опухоль.
Часто встречающиеся наследственные опухолевые синдромы:
- генетический рак груди и яичников,
- генетический неполипозный рак толстой кишки (синдром Линча),
- семейный аденоматоз толстой кишки,
- генетический рак щитовидной железы.
Самый распространенный из них — генетический рак груди и яичников.
Синдром генетического рака груди и яичников
По данным статистики, рак груди занимает первое место по распространенности среди других онкологических заболеваний у женщин.
15 октября — Всемирный день борьбы с раком груди.
Примерно в 10% случаев причина заболевания — синдром генетического рака груди и яичников (hereditary breast and ovarian cancer syndrome, HBOC).
По своему названию синдром связан не только с раком молочной железы, но также с раком яичников: примерно 10% всех случаев рака яичников имеют наследственную природу.
Этот генетический синдром наследственного рака молочной железы и яичников также связан с другими типами рака, такими как рак поджелудочной железы. Поэтому он представляет опасность не только для женщин. У мужчин он может вызвать рак молочной железы, рак простаты и рак поджелудочной железы.
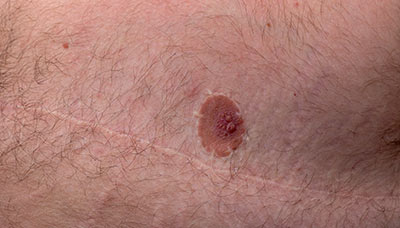
Этот синдром также опасен для мужчин: он может привести к раку молочной железы (на фото шрам после мастэктомии у мужчины)
Какие генетические мутации вызывают этот синдром
Чаще всего этот синдром развивается из-за мутаций (дефектов) в генах BRCA1 и BRCA2.
Оба гена получили свои названия от английских слов breast (BR) — «грудь» и cancer (CA) — «рак», что указывает на связь с раком груди.
О генах BRCA1 и BRCA2 стало известно относительно недавно: BRCA1 был открыт в 1994 году, BRCA2 — в 1995 году. Это открытие помогло объяснить до трети случаев семейного наследственного рака.
BRCA1 и BRCA2 в норме являются генами, которые предохраняют клетки от злокачественного развития.
Ген BRCA1 отвечает за синтез белка, который контролирует процессы роста клеток, предотвращает их неконтролируемое деление и исправляет ошибки в ДНК. При мутациях BRCA1 кодируемый им белок перестаёт выполнять свои функции, что увеличивает риск злокачественного образования в клетках различных органов.
Чаще всего рак развивается в следующих органах при мутациях гена BRCA1:
- молочные железы,
- яичники,
- толстая кишка,
- предстательная железа,
- поджелудочная железа.
Белок-супрессор, контролируемый геном BRCA2, выполняет аналогичные функции. Из-за мутаций в гене BRCA2 клетки могут злокачественно преобразовываться и образовывать опухоли в некоторых органах.
Чаще всего рак развивается в следующих органах при мутациях гена BRCA2:
- молочные железы,
- яичники,
- желудок,
- поджелудочная железа,
- предстательная железа,
- кожа.
Реже наследственный рак молочной железы и яичников связан с мутациями в генах TP53, PTEN, CDH1, ATM, CHEK2, PALB2 и других.
Какова вероятность унаследовать патогенную мутацию
Наследственный рак молочной железы и яичников передается по аутосомно-доминантному типу. Если у одного из родителей есть патогенная мутация, то ребенок с вероятностью 50% может ее унаследовать.
Передача генетического дефекта не зависит от пола: как девочки, так и мальчики могут унаследовать патогенную мутацию от любого из родителей.
Носительство мутаций и заболевание
Носителями мутаций считают здоровых людей, которые унаследовали генетические дефекты от одного или обоих родителей.
По крайней мере 1% населения является носителями патогенных мутаций, значительно увеличивающих риск развития рака.
У людей с мутациями в генах BRCA1 и BRCA2 после 70 лет вероятность заболевания раком молочной железы увеличивается на 65% (заболевают примерно 6 из 10 носителей мутаций), а вероятность развития рака яичников — на 39% (заболевают около 4 из 10 носителей).
Кроме того, у них увеличивается риск развития других типов рака, включая рак предстательной железы, поджелудочной железы, а также рак молочной железы у мужчин.
Оценка риска наследственного рака молочной железы и яичников
Если в семье пациента или у самого пациента уже были случаи рака молочной железы или рака яичников, риск наследственного синдрома, как причины заболевания, значительно увеличивается.
Ситуации повышенного риска наследственного рака:
- У близкого родственника обнаружили синдром наследственного рака груди и яичников;
- У родственников первой линии (мать, сестра, дочь) было выявлено 2 случая рака груди, причем хотя бы в одном из случаев пациентке было меньше 50 лет;
- У родственников первой или второй линии в любом возрасте обнаружили не менее 3 случаев рака груди;
- У родственников первой или второй линии в любом возрасте одновременно были обнаружены рак груди и рак яичников;
- У родственников первой линии был выявлен рак обеих молочных желез;
- У родственников первой или второй линии обнаружили не менее 2 случаев рака яичников;
- У родственника мужского пола выявили рак груди;
- Принадлежность к евреям ашкенази.

Среди представителей ашкеназской еврейской общины часто встречается генетический синдром, приводящий к возникновению рака молочной железы и яичников.
Если у женщины ранее был выявлен рак молочной железы или яичников, или такие заболевания были выявлены у ее близких родственников, рекомендуется пройти генетическое тестирование на наличие патогенных мутаций.
Один из основных методов генетического анализа — полимеразная цепная реакция (ПЦР). С помощью этого теста можно определить 8 наиболее распространенных мутаций, связанных с риском развития рака молочной железы. Такой тест доступен и быстро проводится, поэтому рекомендуется женщинам с высоким риском, имеющим личный или семейный анамнез рака молочной железы или яичников.
Более современный и информативный способ анализа — NGS (секвенирование нового поколения). NGS-тест считается наивысшим стандартом для определения предрасположенности к раку: в отличие от ПЦР-тестов, он анализирует гены в целом. Это непрерывное, а не выборочное считывание генов позволяет выявить все патогенные мутации.
В некоторых случаях наследственный синдром рака молочной железы и яичников может быть связан не только с мутациями в генах BRCA1 и BRCA2, но также в других генах, например CHEK2 и ATM. Если у близких родственников пациента были диагностированы рак молочной железы или яичников, полезно проверить наличие патогенных мутаций не только в BRCA1 и BRCA2, но и в других генах.
Результат исследования помогает врачу оценить вероятность развития онкологического заболевания у пациента и создать эффективный план профилактики.
Методы обнаружения рака груди и рака яичников
После консультации специалиста (гинеколога, маммолога, онколога) и проведения осмотра для определения рака груди или рака яичников любого типа (наследственного или не наследственного) проводятся различные инструментальные и лабораторные исследования для уточнения диагноза.
Лабораторные методы диагностики рака груди
Для выявления рака молочной железы врач может назначить общий и биохимический анализы крови, общий анализ мочи, коагулограмму, а также биопсию опухоли с проведением цитологического, гистологического, иммуногистохимического исследования (определение экспресии рецепторов к эстрогенам (ER) и прогестерону (PR), анализ белка к рецепторам HER2, уровень пролиферативной активности экспрессии Ki67).
При подозрении на гормонозависимый рак молочной железы у пациентки до 60 лет без менструаций также проводится анализ уровня фолликулостимулирующего гормона (ФСГ) и общего эстрадиола.
Если есть подозрение на синдром наследственного рака молочной железы и яичников, то возможно генетическое исследование на наличие мутаций в генах BRCA1 и BRCA2.
Если результаты иммуногистохимического исследования на HER2/Neu вызывают сомнения, то проводится анализ гистологического материала с применением метода гибридизации in situ (FISH).
При необходимости также выполняется анализ на протеин PD-L1 с использованием иммуногистохимического метода, а также тест на выявление мутаций в гене PIK3CA.
Диагностика рака молочной железы с использованием инструментальных методов исследования
Популярные инструментальные исследования:
- Проведение двусторонней маммографии;
- УЗИ молочных желез и окружающих лимфатических узлов;
- Если имеются показания (возраст до 30 лет, обнаруженные мутации в генах BRCA1, BRCA2 и другие) — рекомендуется проведение МРТ молочных желез;
- УЗИ органов брюшной полости, забрюшинного пространства и малого таза;
- При сомнительных результатах УЗИ органов брюшной полости — применяется КТ или МРТ органов брюшной полости с внутривенным контрастированием;
- КТ или рентгенография органов грудной клетки;
- При подозрении на метастазы — выполнение сцинтиграфии костей всего тела.
В процессе диагностики рака молочной железы или яичников также следует изучить состояние сердца пациента при помощи ЭКГ.

Изображение молочной железы на маммографии
Лабораторные исследования в диагностике рака яичников
В процессе лабораторного исследования рака яичников медик может назначить общие и биохимические анализы крови, общий анализ мочи, коагулограмму, а также проверку уровня в крови онкомаркеров СА 125, HE4, и индекса ROMA.
Если имеются подозрения на муцинозную карциному, могут быть предписаны анализы на онкомаркер CA 19-9 и РЭА.
При подозрении на наследственный синдром рака молочной железы и яичников назначается генетическое тестирование на наличие мутаций в генах BRCA1 и BRCA2.
Для выявления рака яичников рекомендуется провести цитологическое исследование мазков из шейки матки и цервикального канала, а также взять аспират из полости матки.
Для уточнения стадии рака яичников пациенткам могут рекомендовать цитологическое исследование мазков с брюшины, экссудата плевральных или брюшной полостей.
<u000D
Инструментальные исследования в диагностике рака яичников
<u000D
При комплексной диагностике рака яичников врач может назначить инструментальные исследования.
<u000D
Эзофагогастродуоденоскопия (ЭГДС) применяется для различения опухоли желудочно-кишечного тракта и рака яичников: в случае злокачественной опухоли желудка опухоль яичников может быть вторичной (метастазы) по отношению к основной опухоли.
<u000D
Колоноскопия проводится для различения опухолей кишечника.
Для выявления степени распространения опухоли и планирования лечения специалисты ординации назначают компьютерную томографию (КТ) органов грудной клетки, брюшной полости и забрюшинного пространства, а также почек.
Также с целью выявления патологий и определения тактики лечения проводится магнитно-резонансная томография (МРТ) органов малого таза.
Если нет возможности выполнить КТ органов грудной клетки, то специалисты могут провести рентгенографию этой области.
В случае необходимости исследования лимфатических узлов шейно-надключичной, подмышечной и паховой области, но не возможности выполнить КТ/МРТ/ПЭТ-КТ, врачи могут назначить ультразвуковое исследование (УЗИ).
Молочные железы подвергаются УЗИ (рекомендуется женщинам младше 40 лет) и маммография (рекомендуется женщинам старше 40 лет) с целью исключения метастазов рака яичников или сопутствующего поражения яичников и молочных желез.
Диагностическая лапароскопия (малоинвазивное хирургическое вмешательство, при котором используются несколько небольших разрезов в брюшной полости вместо одного большого) может быть необходима для уточнения диагноза и планирования лечения.
Полученный в процессе диагностической операции материал отправляется на анализ: это позволяет оценить структуру опухоли, ее злокачественность и спланировать лечение.
Факторы, которые могут указывать на генетическую предрасположенность к раку
Когда врач может заподозрить генетический рак:
- Если у пациентки моложе 50 лет обнаружен рак молочной железы;
- Если рак молочной железы выявлен у пациентки в любом возрасте, у родственников которой диагностировали рак молочной железы до 50 лет;
- Если у пациентки рак молочной железы обнаружен второй раз или чаще, причем первый случай заболевания был выявлен до 50 лет;
- Если у пациентки рак молочной железы обнаружен в любом возрасте, у родственников которой диагностировали метастатический рак простаты, рак яичников или рак поджелудочной железы;
- Если трижды обнаружен отрицательный рак молочной железы (один из наиболее агрессивных видов рака молочной железы) у человека до 60 лет;
- Если рак молочной железы обнаружен у мужчины.
Лечение наследственного рака молочной железы и яичников
Опухоль в молочной железе или яичниках обнаруженную удаляют, затем проводят лучевую терапию или химиотерапию.
Типы операций при раке молочной железы:
- органосохраняющие операции (секторальная резекция с биопсией сигнальных лимфатических узлов) — при небольших образованиях и неагрессивном характере;
- операции по удалению всей ткани молочной железы и подкожно-жирового слоя (мастэктомия), также удаляют некоторые лимфатические узлы (лимфаденэктомия) — при крупных образованиях или неблагоприятном прогнозе болезни (трижды негативный рак молочной железы и другие агрессивные виды опухолей, поражение подмышечных лимфатических узлов).
Типы операций при раке яичников:
- Для молодых пациенток, желающих сохранить возможность забеременеть, проводятся органосохраняющие операции, такие как удаление только одного яичника с резекцией второго, удаление большого сальника, лимфатических узлов тазовой и поясничной областей при диагнозе серозной карциномы низкой степени злокачественности, эндометриоидной или муцинозной карциномы IA и IC1 стадий, если рак яичников не наследственный;
- В остальных случаях проводится удаление обоих яичников, маточных труб, матки, лимфатических узлов.
Назначение химиотерапии и лучевой терапии зависит от стадии заболевания, молекулярно-биологического подтипа опухоли, наличия или отсутствия метастазов.
При подтвержденном наследственном характере опухоли используют таргетные препараты, воздействующие на конкретные гены-мишени.
К какому врачу обратиться при наличии семейного врача по молочно-железистой железе/раку яичников
Занимаются выявлением и лечением синдрома наследственного рака молочной железы и яичников специалисты гинеколог, маммолог и онколог.
Для определения вероятности наследования рака у здорового человека с патогенными мутациями рекомендуется обратиться за консультацией к генетику.
Предсказание наследственного рака молочной железы и яичников в семье
Прогноз данного вида рака сильно зависит от своевременности генетической диагностики и правильного подбора лечения. Современные методы (платиновые препараты для рака яичников, целевая терапия) позволяют значительно отложить возможный рецидив и продлить жизнь пациентов.
Профилактика наследственного рака молочной железы и яичников
Для предотвращения наследственного рака очень важно своевременно выявить наличие патогенных мутаций.
Если у человека обнаружены изменения в генах BRCA1 и BRCA2, важно сообщить об этом близким родственникам и предложить им пройти генетическое тестирование.
Необходимо регулярно проверять себя на предмет развития рака молочной железы. Для этого каждый месяц (в 5-6-й день менструального цикла или в один и тот же день месяца в период менопаузы) следует осматривать грудь перед зеркалом, поднимая руки, и также ощупывать ее в положении стоя и лежа на спине. Во время самопальпации не должно быть обнаружено никаких уплотнений, отеков, покраснений, трещин или других изменений на коже груди и сосков. Из сосков не должно быть выделений.
Также стоит обсудить с врачом-онкологом, какие исследования рекомендуется пройти в рамках скрининга рака груди и рака яичников. Врач может предложить сделать маммографию, МРТ молочных желёз, УЗИ малого таза, сдать анализ крови на онкомаркеры и другие. Список анализов и обследований подбирается индивидуально врачом. Рекомендуется проходить такой скрининг хотя бы раз в год.
Как поступать здоровым носителям патогенных мутаций
Радикальным шагом профилактики для здоровых носителей патогенных мутаций является профилактическая мастэктомия или овариэктомия, то есть удаление здоровых молочных желез или яичников до того, как происходит злокачественное изменение клеток в этих органах.
История о проведении профилактической мастэктомии всплыла в 2013 году, когда известная американская актриса Анджелина Джоли рассказала о своем опыте. Поводом для операции стал высокий риск наследственного рака груди, так как ее мать и бабушка умерли от этого заболевания, а у самой актрисы выявили мутацию в гене BRCA1.
В общем, профилактические операции считаются наиболее эффективным способом предотвращения наследственных опухолей. Однако есть случаи, когда даже после таких мероприятий у пациентов все же возникали опухоли: рак груди из оставшихся клеток после удаления молочных желез или перитонеальная карцинома после удаления яичников.
Профилактическое удаление здоровых органов — это серьезное решение. Кроме того, в России проведение подобных операций сталкивается с рядом проблем, включая негативное отношение медицинского сообщества к удалению здоровых органов, а также недостаточную законодательную базу.
Видео по теме:
Вопрос-ответ:
Чем отличается наследственный рак молочной железы и яичников от обычного рака?
Наследственный рак молочной железы и яичников обусловлен наличием в геноме человека определенных мутаций, которые увеличивают риск развития опухолей в этих органах. Обычный рак может возникнуть под воздействием различных внешних факторов, таких как табачное курение или воздействие канцерогенов.
Какие генетические мутации могут привести к наследственному раку молочной железы и яичников?
Одной из наиболее известных генетических мутаций, повышающих риск развития рака молочной железы и яичников, является мутация в генах BRCA1 и BRCA2. Эти гены участвуют в регуляции роста клеток и ремонте ДНК. Наличие мутаций в этих генах может привести к неправильному функционированию механизмов контроля за клеточным делением и повышению вероятности возникновения опухолей.
Какие методы диагностики помогают выявить наследственный рак молочной железы и яичников?
Для выявления наследственного рака молочной железы и яичников применяют генетическое тестирование, которое позволяет определить наличие мутаций в генах BRCA1 и BRCA2. Также важную роль играет семейный анамнез – информация о наличии рака в семье, особенно у родственников первой линии.
Какие методы лечения применяются при наследственном раке молочной железы и яичников?
Лечение наследственного рака молочной железы и яичников может включать хирургическое удаление опухоли, химиотерапию, лучевую терапию и гормональную терапию. Также возможно профилактическое удаление молочных желез или яичников у высокого риска наследственного рака.
Каков прогноз выживаемости у пациентов с наследственным раком молочной железы и яичников?
Прогноз выживаемости у пациентов с наследственным раком молочной железы и яичников зависит от множества факторов, включая стадию рака, наличие метастазов, эффективность проводимого лечения и общее состояние пациента. В целом, раннее обнаружение и комплексное лечение улучшают прогноз выживаемости.




