Синдром мышечного распада — это состояние, при котором мышцы подвергаются деградации и теряют свою функциональность — проявляется по-разному: от повышенной усталости до полной некомпетентности пациента в самообслуживании. Форма и скорость развития синдрома мышечного распада зависят от конкретного генетического нарушения, вызвавшего это состояние.
Чаще всего заболевание возникает (начинается) у детей в возрасте от 2 до 6 лет. Родители могут заподозрить синдром по тому, что ребенок не начинает ходить в установленное время, сильно устает, просит на руки, часто спотыкается и падает. Однако болезнь может проявиться и у подростков, и в зрелом возрасте.
В Международной классификации болезней 10-го пересмотра (МКБ-10) синдром мышечного распада относят к коду G71 (первичные поражения мышц). Также он обозначается кодами заболеваний, вызвавших это расстройство.
Патогенные коды по Международной классификации болезней 10-го пересмотра, которые связаны с мышечной дистрофией:
- G71.0 — мышечная дистрофия, включая дистрофию Дюшенна;
- G71.1 — миотонические расстройства, включая дистрофию Беккера;
- G71.2 — врожденные миопатии, включая плече-лопаточно-лицевую мышечную дистрофию (FSHD);
- G71.3 — митохондриальная миопатия, не включенная в другие рубрики;
- G71.8 — другие первичные поражения мышц;
- G71.9 — первичное поражение мышцы неуточненное;
- G12.0 — спинальная мышечная атрофия (СМА).
Факторы, влияющие на развитие мышечной дистрофии
Одной из наиболее распространенных причин мышечной дистрофии являются генетические дефекты. Обычно это нарушения в генах, ответственных за синтез и усвоение белков, необходимых для формирования и функционирования мышц. Если белков не хватает, мышечная ткань становится слабее и разрушается. Также мутации могут привести к нарушению передачи нервных импульсов: связь между мышцами и головным или спинным мозгом нарушается, что затрудняет управление собственным телом.
Чаще всего мышечная дистрофия передается по наследству от родителей к детям. Однако в определенных случаях мутации, вызывающие эту патологию, могут возникнуть спонтанно в организме, без наличия наследственной предрасположенности.
Одной из возможных причин мышечной дистрофии является нарушение метаболических процессов в мышцах, такое как дефицит определенных ферментов или отклонения, вызванные воздействием токсичных веществ на клетки и ткани. Этот тип мышечной дистрофии называется метаболической миопатией, которая может быть как врожденной, так и приобретенной.
В определенных случаях мышечная дистрофия может быть вызвана аутоиммунными реакциями. При этом иммунная система нападает на собственные ткани, включая мышцы, рассматривая их как чужеродные и потенциально опасные элементы. В результате аутоиммунной реакции мышечная ткань подвергается повреждениям и атрофии на фоне воспалительного процесса, что приводит к мышечной слабости.
Некоторые виды мышечной дистрофии могут быть вызваны воздействием внешних факторов, таких как инфекция или травма.
Факторы риска
Существует целый ряд факторов, которые позволяют оценить вероятность возникновения мышечной дистрофии. Некоторые из них (как например, пол, возраст или наличие отягощенного семейного наследия) указывают на увеличенный риск заболевания, тогда как другие (в том числе инфекционные заболевания или воздействие радиации) могут спровоцировать его возникновение.
Семейное наследие (если кто-то из близких родственников страдал от этого заболевания) является одним из главных факторов риска. В этом случае вероятность развития мышечной дистрофии у человека увеличивается, однако это не означает, что болезнь явится обязательно. Для расчета риска развития дистрофии необходимо обратиться к генетику на основе анализа информации о семейной истории заболевания и результатов генетических исследований.
Еще два фактора, которые учитываются при оценке рисков, — это пол и возраст. Некоторые формы мышечной дистрофии, такие как болезни Дюшенна и Беккера, чаще встречаются у мальчиков. Время появления симптомов может различаться в зависимости от вида заболевания, но в большинстве случаев нарушение выявляется в детском или молодом возрасте.
В редких ситуациях мышечная дистрофия может возникнуть из-за новых мутаций, не связанных с семейной историей. Поэтому при оценке рисков необходимо учитывать внешние факторы. Это может включать воздействие токсичных веществ на организм (включая лекарства), некоторые инфекции и радиацию.
Признаки мышечной дистрофии
Прогрессивное снижение мышечной массы и силы — вот основные признаки дистрофии. В начальной стадии человек часто испытывает усталость и слабость: поднимать тяжелые предметы или справляться с повседневными делами становится все сложнее.
Выносливость снижается — то, что раньше было легко (дойти до остановки или подняться по лестнице), теперь требует значительных усилий.
Некоторые пациенты ощущают дискомфорт или болевые ощущения в мышцах, особенно после физической активности.

Дистрофия часто поражает отдельные части тела, например, только конечности или верхнюю часть туловища
Уменьшение объема мышц на ранних стадиях дистрофии может происходить незаметно, однако для людей с нормальным весом это может означать похудение


Среди прочих первых сигналов — нарушение согласованности движений. Человек может качаться при ходьбе, чаще сталкиваться с дверными проемами, труднее совершать точные движения.
Если появились подобные признаки, хоть и не очень выраженные, лучше обратиться к врачу и пройти осмотр. Раннее выявление и лечение помогают замедлить ухудшение симптомов и улучшить качество жизни пациента.
Прогрессируя, болезнь становится все более явной. Начальные признаки усиливаются и приводят к новым ограничениям. Двигательная активность значительно ухудшается: чтобы передвигаться, человек может нуждаться в помощи других или инвалидном кресле.
Снижается подвижность суставов: руки и ноги хуже сгибаются, и движения вызывают болевые ощущения. При длительной дистрофии мышц происходит деформация скелета, поскольку мышцы больше не способны эффективно поддерживать его.
Кривизна позвоночника (сколиоз, кифоз) и деформация суставов являются типичными проявлениями дистрофии мышц
Одним из симптомов мышечной дистрофии является синдром Говерса. Он характеризуется слабостью мышц таза и невозможностью самостоятельно выпрямиться. Для принятия вертикального положения человеку необходимо опираться либо на окружающие предметы, либо на самого себя.
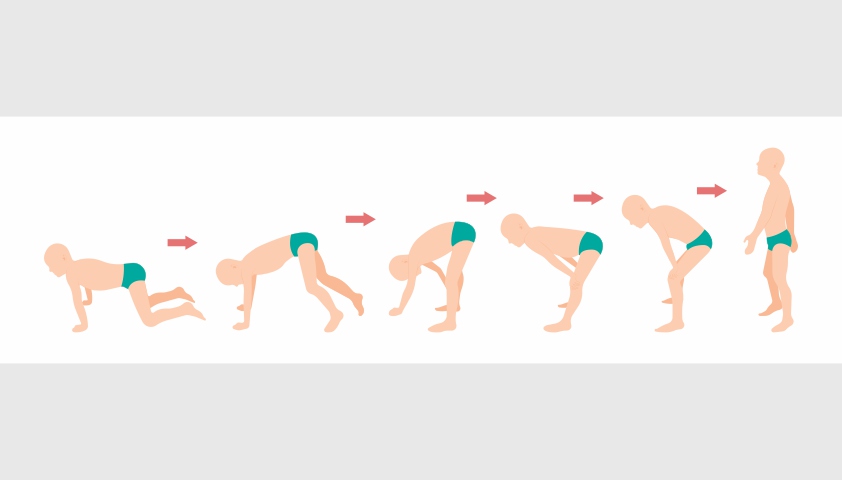
При синдроме Говерса человек как бы поднимается на себя
Со прогрессированием болезни человеку становится сложно не только двигаться, но и поддерживать нормальное функционирование организма: дыхание ухудшается (потребность в дополнительной вентиляции легких), возникают проблемы с пищеварением (затруднения с глотанием и перевариванием пищи, изжога), сердце работает хуже.
Прогрессирование мышечной дистрофии
Для синтеза мышечной ткани и правильной работы мышц организму необходимы белки. У них есть разные функции и задачи. Некоторые отвечают за структуру ткани, другие — за сокращение и растяжение мышц, третьи — за скорость и силу движений.
Если производство белков по каким-то причинам (обычно генетическим) нарушается, это приводит к развитию дистрофии. Например, мутации в гене дистрофина (например, при болезни Дюшенна) приводят к его дефициту, что приводит к уничтожению мышечных клеток. Мутации в генах, которые контролируют передачу нервных импульсов (например, SMN1 в случае спинальной мышечной атрофии), могут вызвать нарушение связи между нервами и мышцами.
Некоторые виды дистрофии сопровождаются воспалительными процессами в мышцах. Это усугубляет дегенерацию мышц, вызывает боли и дискомфорт.
Типы мышечной дистрофии
Существует несколько генетических заболеваний, которые могут привести к дистрофии мышечной ткани.
Одно из наиболее распространенных заболеваний — дистрофия Дюшенна (Duchenne muscular dystrophy, сокращенно DMD). Оно вызвано изменением в гене дистрофине, который играет ключевую роль в структуре и функционировании мышц. Это изменение приводит к отсутствию или недостаточному количеству белка и, следовательно, постепенному изнурению мышечных волокон.
В большинстве случаев заболевание начинается в раннем детском возрасте: ребенок теряет мышечную массу, нарушается двигательная активность, ухудшается функция сердца и дыхательной системы. Дистрофия Дюшенна чаще всего встречается у мальчиков. Большинство пациентов становятся инвалидами до 20 лет.
Миопатия Беккера (Becker muscular dystrophy, BMD) — это вариант заболевания Дюшенна. Оно сопровождается аналогичными признаками, однако проявляется обычно в более позднем возрасте: у подростков и даже у взрослых. Болезнь протекает в менее тяжелой форме и прогрессирует медленнее.
Мышечная атрофия спинного мозга (МАСМ) — это группа наследственных заболеваний, при которых происходит повреждение нейронов спинного мозга, передающих сигналы к скелетным мышцам, что в конечном итоге приводит к их атрофии. Это заболевание имеет несколько видов. МАСМ первого типа — самая тяжелая и распространенная форма. Оно возникает в детском возрасте и, развиваясь, часто вызывает проблемы с дыханием. МАСМ второго типа проявляется в детском или подростковом возрасте и характеризуется умеренной или умеренно тяжелой мышечной слабостью. Например, пациент может сидеть, но перемещаться без поддержки ему не удается. Два других варианта — МАСМ третьего и четвертого типа — встречаются реже и проявляются не так явно. Пациент испытывает ограничения, но может самостоятельно передвигаться и обслуживать себя.
Фасциоскапулохумеральная мышечная дистрофия (FSHD, Landouzi-Dejerine myopathy) — это редкое заболевание, при котором постепенно происходит атрофия мышц лица, плечевого пояса и рук. Один из характерных признаков — изменения в лицевой мускулатуре, что может создать впечатление безразличия. Симптомы могут проявиться как в детском возрасте, так и во взрослом.
Миотоническая дистрофия (Myotonic dystrophy, также известная как DM) характеризуется проявлением миотонии (продолжительным сокращением мышц, например, когда человек сжимает кулак и не может его открыть в течение некоторого времени) и миопатией (ослаблением мышц, особенно в области лица, шеи и конечностей). Кроме того, при этом расстройстве также страдают другие системы: сердечно-сосудистая, дыхательная, эндокринная. Миотоническая дистрофия может быть разделена на два типа: первый — DM1, или болезнь Штейнерта, который более распространен и обычно имеет тяжелое течение. Второй тип, DM2, как правило, имеет более легкое течение и проявляется позже.
В дополнение к основному причиненному заболеванию, которое вызвало мышечную дистрофию, это расстройство также классифицируется по ряду других параметров: степени выраженности симптомов, их локализации и особенностям прогрессирования.
Классификация мышечной дистрофии по механизму:
- связанная с ослаблением мышц,
- вызванная разрушением мышечного вещества,
- вызванная нарушением передачи нервных импульсов.
По месту поражения:
- проксимальная дистрофия — затрагивает мышцы конечностей, расположенные ближе к туловищу, усложняя общие движения;
- дистальная дистрофия — воздействует на более отдаленные от туловища мышцы конечностей, влияя на мелкую моторику и точность движений;
- кардиомиопатическая — характеризуется повреждением сердечной мышцы.
По поражению других органов:
- затрагивает только мышечную ткань;
- распространяется на сердечно-сосудистую, дыхательную, эндокринную системы.
По возрасту возникновения:
- Развитие детских форм начинается с рождения или в раннем детстве;
- Взрослые формы могут возникнуть у взрослых.
По способу наследования:
- Аутосомно-доминантное наследование: болезнь передается от одного родителя к ребенку и проявляется в каждом поколении;
- Аутосомно-рецессивное: болезнь возникает, когда оба родителя передают дефектный ген ребенку.
Проведение диагностики мышечной дистрофии
При наличии мышечной дистрофии важно как можно скорее определить наличие заболевания — это поможет выбрать оптимальное симптоматическое лечение и лучше адаптировать пациента к ограничениям, связанным с болезнью.
Диагностика включает в себя сбор анамнеза и физический осмотр, а также лабораторные и инструментальные исследования. Набор исследований может варьироваться в зависимости от вида и формы прогрессирования заболевания.
Сбор анамнеза и физический осмотр
Перед тем, как начать осмотр, врач проводит подробное опрос пациента: когда и как проявились первые признаки мышечной слабости, сопровождаются ли они болями, затруднением дыхания и другими симптомами.
Доктор спросит о перенесенных заболеваниях (они могут быть связаны с текущим состоянием пациента) и принимаемых препаратах (некоторые лекарства могут вызывать симптомы, похожие на мышечную дистрофию, или влиять на прогрессирование заболевания). Учитывая, что многие формы дистрофии передаются по наследству, специалист попросит рассказать о болезнях близких родственников.
Во время осмотра производится оценка силы мышц (способность поднимать руки и ноги, сгибать и разгибать их), диапазона движения суставов, координации движений при ходьбе и мелкой моторики (точные движения, например, письмо). Кроме того, врач проверяет состояние мышц на предмет уменьшения мышечной массы, обращает внимание на нарушения в речи и проблемы с дыханием.
Собранная информация помогает установить предварительный диагноз, а в некоторых случаях — и определить вид заболевания. По результатам осмотра назначаются дополнительные исследования: анализ крови, инструментальная диагностика.
Лабораторные исследования
Чтобы оценить состояние здоровья и степень повреждений в организме (в том числе разрушение мышечной ткани), назначают биохимический анализ крови.
Генетические исследования позволяют установить конкретный вид заболевания или его наследственную предрасположенность.
Для выявления структурных аномалий тканей может потребоваться проведение биопсии мышц. Врач берет небольшой образец мышечной ткани и отправляет его на анализ в лабораторию.
Приборные исследования
Приборные исследования позволяют не только определить тип мышечной дистрофии, но и оценить степень тяжести заболевания: выявить состояние тканей, выявить патологические изменения.
Электромиография (ЭМГ) — это метод исследования, при котором врач прикрепляет электроды к телу и с помощью специального прибора записывает электрические сигналы, создаваемые мышцами. Это позволяет выявить нарушения в передаче нервных импульсов и оценить степень мышечной слабости.
Исследование мышц при помощи ультразвука (УЗИ) и магнитно-резонансной томографии (МРТ) необходимо для анализа структуры мышечной ткани. Эти методы помогают определить атрофию и уровень повреждения мышц.
Компьютерная томография (КТ) применяется для выявления патологий в костной структуре, которые могут быть симптомами различных форм мышечной дистрофии.
Терапия мышечной дистрофии
Ранее большинство форм мышечной дистрофии считались неизлечимыми. Недавно в России был разрешен препарат «Золгенсма», способный обеспечить полное выздоровление при спинальной мышечной атрофии после всего одной инъекции. Однако из-за высокой стоимости (более 100 миллионов рублей) доступность данного препарата пока остается низкой.
Еще одно средство — «Трансларна» — способно управлять проявлениями миодистрофии Дюшенна, значительно улучшая качество жизни пациента, однако требует постоянного применения. Стоимость этого препарата составляет сотни тысяч рублей.
Если доступ к таким препаратам ограничен, терапия заключается в том, чтобы смягчить проявления болезни: обезболить, замедлить развитие дистрофии тканей и улучшить качество жизни.
Прежде всего пациентам показаны лечебная физкультура и физиотерапия. Программу упражнений и процедур врачи составляют исходя из степени поражения мышц и индивидуальных особенностей здоровья. Эти методы помогают сохранить и замедлить потерю мышечной массы и ухудшение работы опорно-двигательного аппарата, улучшают подвижность, координацию движений, снижают риск травм.
Лечение некоторых форм мышечной дистрофии может включать прием лекарств. Например, при дистрофии Дюшенна применяются глюкокортикоидные препараты, такие как преднизолон, которые способствуют сокращению воспаления и улучшению функционирования мышц. В случае, если дистрофия обусловлена нарушениями метаболизма, лечение предусматривает специальную диету и прием лекарств, нормализующих обменные процессы в мышцах.
Если заболевание затрагивает не только мышцы, но и другие органы, такие как сердце и легкие, может потребоваться специализированное лечение или коррекция их функционирования, например, использование дополнительной вентиляции легких.
Иногда, например, при деформации суставов, необходимо хирургическое вмешательство, чтобы улучшить подвижность и уменьшить болевые ощущения.
При серьезном протекании заболевания применяют вспомогательные средства для поддержки опорно-двигательного аппарата: ортезы, инвалидные коляски.
Терапия мышечной дистрофии у детей
Основные методы лечения мышечной дистрофии у детей схожи с методами для взрослых: это реабилитация и физиотерапия, снижение интенсивности воспалительных процессов, обезболивание, применение вспомогательных устройств. Подход к лечению выбирает врач, учитывая степень тяжести заболевания, индивидуальные особенности здоровья и потребности ребенка в зависимости от возраста.
Важную роль играет эмоциональная поддержка как для ребенка, так и для его родителей. Принять такое состояние непросто, но психолог способен помочь пациенту и его близким адаптироваться к новым условиям и общественно адаптироваться.
Дети, страдающие мышечной дистрофией, также имеют полное право на получение образования и развитие, как и их сверстники. Для более гладкой социализации очень важно осведомлять одноклассников, их родителей и педагогов о данном заболевании. Необходимо им объяснить, что несмотря на физические ограничения, дети с мышечной дистрофией могут успешно учиться, развивать свои таланты и дружить.
Каким врачом следует обращаться при мышечной дистрофии
Для лечения мышечной дистрофии может понадобиться помощь нескольких специалистов. Если есть подозрения на данное заболевание, то стоит обратиться к неврологу. Он проведет первичный осмотр и обследование, чтобы удостовериться, что симптомы не вызваны другими заболеваниями, например, синдромом хронической усталости. Затем он направит на дальнейшее лечение к профильным специалистам.
При подозрении на наследственную форму мышечной дистрофии важно проконсультироваться у генетика. Специалист изучит симптомы и семейный анамнез заболевания, и назначит необходимые дополнительные исследования для определения типа болезни. Это позволит спрогнозировать ее течение и подобрать оптимальный план поддерживающей терапии.
Для разработки реабилитационной программы потребуются помощь физиотерапевта и реабилитолога. Они порекомендуют упражнения и процедуры для поддержания мышечного тонуса, что в свою очередь улучшит качество жизни пациента и замедлит прогрессирование заболевания.
В случае если мышечная дистрофия приводит к деформациям костей и суставов, стоит обратиться к ортопеду. Врач разработает индивидуальный план поддерживающей терапии, направленный на снижение негативных последствий для опорно-двигательного аппарата.
Если возникли проблемы с работой других органов и систем, например, с дыхательной, сердечно-сосудистой или эндокринной, то нужно обратиться к специалисту — пульмонологу, кардиологу или эндокринологу.
Различные заболевания могут вызвать у пациента множество психологических проблем, включая фрустрацию — чувство разочарования, раздражения, или негодования из-за невозможности достижения желаемой цели или удовлетворения потребностей, из-за потери контроля над собственным телом и невозможности самообслуживания, а также из-за трудностей социализации. В таких ситуациях может потребоваться помощь психолога.
При подозрении на мышечную дистрофию у детей нужно обратиться к педиатру.
Прогноз и профилактика дистрофии мышц
Предсказание развития мышечной дистрофии значительно разнится в зависимости от типа и стадии заболевания. Некоторые виды мышечной дистрофии прогрессируют быстро и приводят к потере контроля над собственным телом, в то время как другие развиваются постепенно и не обязательно приводят к инвалидности, а лишь к определенным ограничениям. Прогноз устанавливает врач-генетик, основываясь на результатах анализов и на медицинской истории близких родственников пациента.
Для предотвращения развития заболевания при наличии генетических отклонений нельзя принять предварительные меры, поэтому наиболее эффективным способом профилактики является оценка рисков у будущих родителей на этапе планирования беременности. Если у одного или обоих родителей в семейной истории есть заболевания, связанные с мышечной дистрофией, перед зачатием им рекомендуется обратиться к врачу-генетику. Специалист проведет обследование и назначит лабораторные исследования, результаты которых помогут рассчитать вероятность передачи дефектных генов потомству.
Литература
Видео по теме:
Вопрос-ответ:
Что такое мышечная дистрофия?
Мышечная дистрофия — это группа генетических заболеваний, которые приводят к прогрессивному ослаблению и сокращению мышц. Это неврологическое заболевание поражает мышцы, делая их более слабыми с течением времени.
Какие симптомы проявляются при мышечной дистрофии?
Симптомы мышечной дистрофии могут включать в себя слабость мышц, ухудшение координации движений, сокращение мышц, боли в суставах и мышцах, нарушение походки. Постепенно пациенты теряют способность к самостоятельному передвижению и обслуживанию.
Какие формы мышечной дистрофии существуют?
Существует множество форм мышечной дистрофии, включая дистрофию Дюшенна, дистрофию Беккера, миотоническую мышечную дистрофию, спинальную мышечную атрофию и другие. Каждая форма характеризуется своими особенностями и прогрессией заболевания.
Каковы причины мышечной дистрофии?
Мышечная дистрофия обусловлена нарушением генов, ответственных за производство белков, необходимых для здоровой мышечной ткани. Эти генетические мутации могут наследоваться от родителей или возникать в результате новых мутаций.
Каково лечение мышечной дистрофии?
На сегодняшний день не существует исцеляющего лечения для мышечной дистрофии. Однако симптоматическая терапия может помочь улучшить качество жизни пациентов, включая физическую терапию, поддерживающие приспособления и лекарства для снижения симптомов.
Что такое мышечная дистрофия?
Мышечная дистрофия — это группа генетических заболеваний, которые приводят к прогрессивной слабости и дегенерации скелетных мышц. Это приводит к постепенной утрате мышечной массы и силы, что делает выполнение повседневных задач все труднее.



