Понятие «вульвовагинит» произошло от двух латинских терминов — vulva («внешние половые органы») и vagina («влагалище»).
Вульва — это находящиеся снаружи органы женской репродуктивной системы, включающие лобок, большие и малые половые губы, клитор, преддверие влагалища, девственную плеву, а также внешнее отверстие мочеиспускательного канала — уретру.
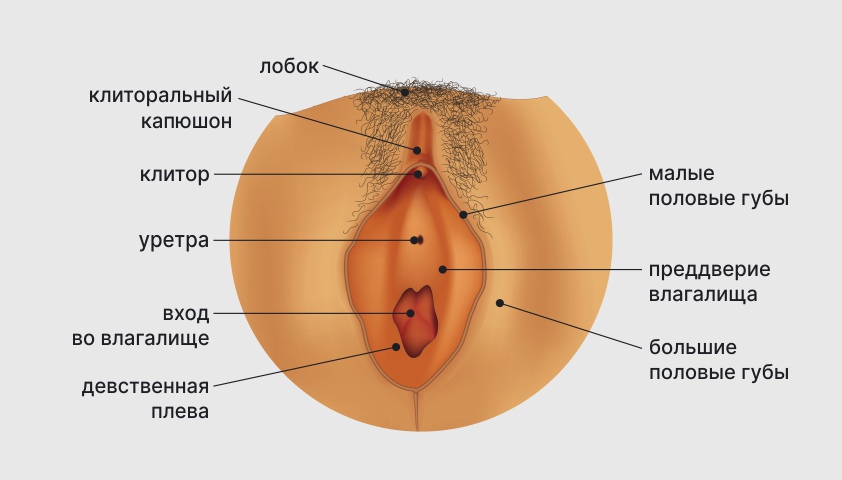
Вульва: внешние половые органы женщины
Влагалище — это канал длиной 8–10 см с эластичными мышечными стенками, который служит началом половых путей. Через влагалище происходит вагинальный половой акт, а также выводятся различные слизистые выделения и менструальная кровь. Во время родов расширение влагалища позволяет ребенку выйти наружу.
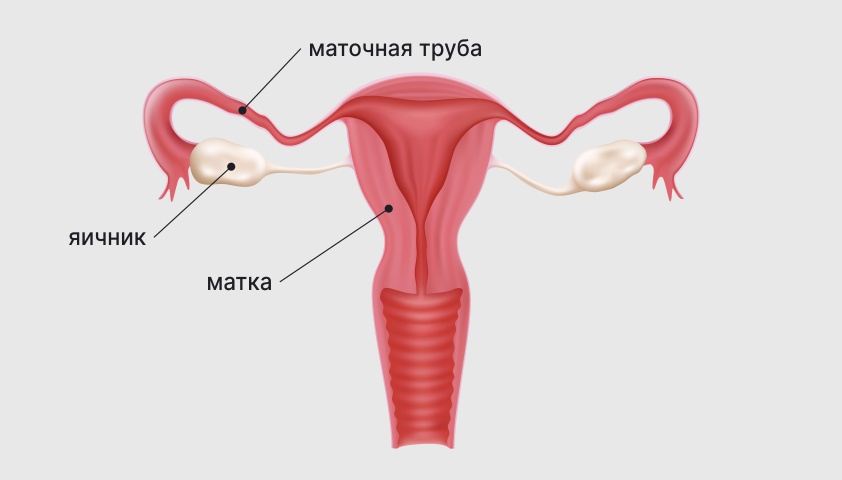
Матка — внутренний половой орган женщины, расположенный в малом тазу
Когда происходит вульвовагинит, вульва и матка воспаляются, что приводит к появлению нетипичных выделений из половых органов, зуда, боли, жжения и отёка.
Причины вульвовагинита
Основной причиной вульвовагинита является инфекция: вирусная, бактериальная, грибковая или паразитарная.
Патология может возникнуть также из-за ослабленного местного иммунитета. Чаще всего так происходит у девочек в возрасте до 10 лет и у женщин во время беременности и в период менопаузы. И у тех, и у других яичники не вырабатывают достаточное количество женских половых гормонов — эстрогенов. В первом случае — у девочек — это связано с тем, что яичники еще не работают на полную мощность. А во втором случае — у женщин в период менопаузы — активность яичников снижается из-за естественных процессов, которые происходят в организме по мере старения.
Из-за недостатка эстрогена возникают проблемы с микрофлорой влагалища, что приводит к уменьшению количества лактобактерий, ответственных за поддержание местного иммунитета. В случае неправильной гигиены половых органов у девочек или женщин (промывание интимных органов не спереди, а сзади) инфекция из ануса может попасть на слизистую оболочку вульвы и во влагалище, что способствует развитию вульвовагинита.
Наиболее частые причины развития вульвовагинита:
- инфекции, вызванные вирусами, бактериями, грибками и паразитами;
- уменьшение локального иммунитета из-за недостатка эстрогена;
- повреждение слизистой оболочки вульвы и влагалища во время полового акта, мастурбации, занятий спортом и травмы от инородных тел;
- воздействие кислот, щелочей, спирта и компонентов лекарств на слизистую оболочку вульвы и влагалища;
- ожоги и обморожения наружных половых органов;
- радиационное воздействие на вульву и влагалище во время лучевой терапии;
- аллергические реакции.
Помимо основных причин, существуют и другие факторы, которые могут спровоцировать развитие вульвовагинита.
Факторы риска развития вульвовагинита:
- слишком частое умывание, использование антисептиков;
- игнорирование гигиены;
- постоянное использование гигиенических прокладок;
- применение контрацептивов и антисептиков;
- неупорядоченные сексуальные контакты;
- нерегулируемое употребление антибиотиков и гормональных препаратов;
- наличие анемии;
- диагностика сахарного диабета;
- отклонения в работе щитовидной железы, снижение продукции гормонов;
- период беременности и лактации;
- опущение стенок влагалища;
- появление экземы в области промежности и ануса;
- постоянные маточные кровотечения;
- длительные заболевания ЖКТ;
- частые стрессы.
Виды и стадии вульвовагинита
В зависимости от длительности заболевания, вульвовагинит обычно разделяют на острый (продолжается менее 2 месяцев) и хронический (симптомы сохраняются в течение 2 месяцев и дольше).
В зависимости от причины заболевания, вульвовагинит подразделяют на инфекционный и неинфекционный.
Типы инфекционного вульвовагинита:
- Специфический — вызван бактериями, которые не должны находиться в нормальной микрофлоре влагалища, а также вирусами, грибками, и простейшими организмами;
- Неспецифический — вызван микроорганизмами, которые обычно присутствуют в малом количестве во влагалищной микрофлоре (например, кишечная палочка, стрептококк), но при определенных условиях, например, при снижении иммунитета, они начинают активно размножаться.
Простейшие — это одноклеточные организмы, которые живут как паразиты на своих носителях
Типы первичного неинфекционного вульвовагинита:
- поврежденный травматический — следствие травмирования внешних половых органов и влагалища;
- химический — вызван повреждением слизистой оболочки вульвы и влагалища агрессивными химическими веществами;
- лучевой — обусловлен воздействием ионизирующей радиации;
- аллергический — возникает из-за усиленной реакции организма на некачественные ткани, компоненты растворов для спринцевания, некоторые лекарства, интимные смазки, латекс;
- дисгормональный — развивается из-за уменьшения уровня гормонов эстрогенов в период менопаузы (слизистые оболочки вульвы и влагалища истончаются и становятся уязвимыми для возбудителей инфекций);
- дисметаболический — формируется из-за нарушения обмена веществ при сахарном диабете и некоторых заболеваниях щитовидной железы.
Особенно стоит отметить вульвовагинит, который довольно часто встречается у беременных женщин. Во время беременности иммунитет женщины уменьшается — это естественный процесс. При этом микрофлора влагалища может нарушиться и на слизистых оболочках начнут активно размножаться условно-патогенные бактерии и грибки.
Чаще всего возбудителями вульвовагинита у беременных женщин становятся грибки рода Candida.
В случае если заболевание не будет лечить, то последствия могут отразиться не только на здоровье матери, но и на течении беременности. Так, вульвовагинит может привести к выкидышу, преждевременным родам, внутриутробному заражению плода.
Признаки вульвовагинита
Несмотря на разнообразие причин, которые могут привести к развитию вульвовагинита, симптомы различных видов заболевания схожи.
Основные признаки острой формы вульвовагинита:
- изобилие выделений — жидких, сгустковидных, гнояных, кровянистых (иногда с неприятным запахом);
- боль, жжение и зуд во влагалище и в области наружных половых органов;
- отёк и покраснение наружных половых органов.
При переходе вульвовагинита в хроническую форму, основными симптомами становятся выделения из влагалища и постоянное зудение в промежности.
Осложнения вульвовагинита
Своевременное выявление и лечение вульвовагинита помогают избежать осложнений заболевания. Однако в некоторых случаях пациентки не обращают внимание на симптомы и не идут к врачу, что сильно увеличивает риск перехода заболевания в хроническую форму и распространения воспаления на другие органы и системы.
Самые частые осложнения вульвовагинита:
- цервицит — воспаление шейки матки;
- метроэндометрит — воспаление мышечной стенки и слизистой оболочки матки;
- уретрит — воспаление мочеиспускательного канала;
- цистит — воспаление мочевого пузыря;
- свищи в области наружных половых органов;
- синехии — сращение половых губ (чаще встречается у девочек до 6 лет);
- образование спаек в малом тазу;
- бесплодие, повторные выкидыши.
Диагностика вульвовагинита
Диагностику и лечение вульвовагинита проводит гинеколог. На приеме врач узнает о предыдущих гинекологических заболеваниях, операциях, беременностях, родах и абортах — хирургических, медикаментозных, самопроизвольных (выкидыши).
Информация о месячных циклах может предоставить врачу гинекологу данные о возможных аномалиях в репродуктивной системе. Поэтому перед приемом у специалиста важно точно сформулировать ответы на три основных вопроса: регулярны ли месячные циклы, какова продолжительность одного цикла и в какой день цикла находится пациентка на момент посещения врача.
Обсуждение сексуальной жизни и методов контрацепции позволяет врачу оценить риск половых инфекций или вероятность беременности пациентки.
После сбора анамнеза врач предложит выполнить осмотр влагалища и шейки матки в гинекологическом кресле. Перед посещением врача допускается процедура очищения наружных половых органов, но не рекомендуется проводить душ — это может исказить клиническую картину заболевания и запутать специалиста.
Признаками вульвовагинита являются покраснение и отёк внешних половых органов, а также изобилие водянистых, творожистых, гнойных или кровянистых выделений из влагалища.
Если у вас подозрения на вульвовагинит, врач может порекомендовать проведение лабораторных исследований.
Общий анализ крови помогает оценить состояние здоровья и выявить возможные воспаления.
Для выявления или исключения инфекций, передающихся половым путём, проводятся комплексные исследования.
Микроскопическое исследование мазка помогает выявить инфекцию, вызванную грибками рода Candida.
Дополнением к микроскопии является культуральный метод, который позволяет определить вид грибов Candida и их чувствительность к различным противогрибковым препаратам.
Иногда может быть назначено ультразвуковое исследование органов малого таза.
Методы лечения вульвовагинита
Исцелением вульвовагинита у взрослых занимается специалист-гинеколог, у детей — педиатр или детский гинеколог.
Стратегия лечения вульвовагинита определяется типом заболевания (острое или хроническое), тяжестью симптомов, возрастом и состоянием здоровья пациентки.
При отсутствии осложнений лечение обычно проводится с использованием местных препаратов — мазей, свечей, суспензий, кремов, растворов.
Основные группы лекарственных средств, применяемых для лечения вульвовагинита:
- Препараты антибиотиков (если вульвовагинит вызван условно-патогенными и патогенными бактериями);
- Средства против вирусов;
- Антимикотики (при подтверждении кандидоза в результате лабораторных исследований);
- Противопаразитарные препараты (при глистной инфекции);
- Пробиотики (способствуют восстановлению микрофлоры влагалища);
- Препараты против аллергии;
- Седативные средства (при нарушениях сна).
Хирургическое вмешательство может потребоваться при образовании синехий (слипание больших и малых половых губ) у пациентки.
Лечение хронического вульвовагинита
В случае хронического вульвовагинита используются те же лекарственные средства, что и при острой форме заболевания. Однако в этом случае их прием продлится значительное время — до нескольких недель или даже месяцев.
Лечение вульвовагинита у детей
Чаще всего у девочек вульвовагинит связан с нарушениями гигиены (например, неправильным подмыванием — от копчика к лобку). Поэтому в некоторых случаях достаточно разобраться с гигиеническими процедурами, и болезнь отступит.
Также у детей вульвовагинит может быть вызван попаданием инородных предметов во влагалище и мастурбацией с использованием доступных средств. Поэтому, если заболевание часто возвращается, важно провести тщательное обследование и подтвердить или исключить эти причины.
После выявления причин вульвовагинита врач назначит лекарства, допустимые в педиатрической практике.
Прогноз и профилактика вульвовагинита
Если терапия правильно подобрана, улучшение состояния при вульвовагините происходит в среднем на 2-й или 3-й день после начала приема лекарств. В случае, если симптомы не угасают, может потребоваться увеличение продолжительности курса лечения или назначение дополнительных препаратов.
Принципы профилактики вульвовагинита:
- Следовать правилам гигиены;
- Использовать чистую воду или специальные средства для ухода за интимной зоной;
- Избегать применения косметических средств (мыла, дезодорантов) в области промежности;
- Отказаться от спринцеваний;
- Поддерживать свой иммунитет;
- Поддерживать здоровье кишечника;
- Использовать презервативы во время секса;
- Регулярно обследоваться на инфекции, передаваемые половым путем, вместе с партнером;
- Своевременно лечить хронические заболевания, включая респираторные и зубные инфекции;
- Поддерживать гормональный баланс при необходимости.
Источники
- Адамян Л. В., Сибирская Е. В., Колтунов И. Е. и др. Вульвовагинит у девочек в пре- и пубертатном периодах // Проблемы репродукции. 2018. №24(3). С. 49–54.
- Соловьева А. В. Рецидивирующие вагиниты, сложности диагностики и лечения // Акушерство и гинекология. 2017. №5. С. 152–155.
Видео по теме:
Вопрос-ответ:
Что такое вульвовагинит?
Вульвовагинит — это воспалительное заболевание влагалища и наружных половых органов у женщин, которое может быть вызвано различными инфекциями, аллергическими реакциями, химическими раздражителями или другими причинами.
Какие симптомы сопровождают вульвовагинит?
Симптомы вульвовагинита могут включать зуд, жжение, отек и красноту наружных половых органов, выделения из влагалища, боль при мочеиспускании, болезненный половой акт и др.
Каковы причины возникновения вульвовагинита?
Вульвовагинит может быть вызван бактериальными или грибковыми инфекциями (например, кандидозом), вирусами (например, герпесом), аллергическими реакциями на прокладки или душистые средства гигиены, химическими раздражителями (например, спермоцидами) и другими факторами.
Как диагностируется вульвовагинит?
Диагностика вульвовагинита включает осмотр гинеколога, анализ мазка из влагалища для определения возбудителя, а также иногда общий анализ крови и мочи. Иногда может быть проведена кольпоскопия.
Как лечится вульвовагинит?
Лечение вульвовагинита зависит от причины заболевания и может включать прием антибиотиков, антимикотиков, противовоспалительных средств, а также отказ от использования раздражающих средств. Важно также соблюдать правила гигиены.
Чем характеризуется вульвовагинит?
Вульвовагинит характеризуется воспалением слизистой оболочки влагалища и вульвы, которое обычно сопровождается зудом, раздражением, выделениями из влагалища и дискомфортом во время мочеиспускания. При этом возможно появление красноты и отека слизистой оболочки гениталий.