Часто неудобство в животе возникает после употребления большого количества жареной и копченой пищи, алкогольных напитков, особенно газированных (пиво, шампанское).
Неприятные ощущения в животе могут возникнуть прямо во время еды или сразу после нее. При этом человеку может быть сложно сделать глубокий вдох. Тяжесть в животе усиливается при наклонах и поворотах туловища, смехе, кашле.
Обычно чувство тяжести в животе, вызванное перееданием, исчезает через несколько часов. Если оно возникает после каждого приема пищи — это может свидетельствовать о заболеваниях органов желудочно-кишечного тракта.
Как справиться с тяжестью в животе, вызванной перееданием:
- Наслаждайтесь горячим чаем с мятой. Лучше делать это медленно, наслаждаясь процессом, чтобы успокоить желудок.
- Не стесняйтесь отрыжки — это поможет избавиться от лишнего воздуха в желудке.
- Не ложитесь как минимум на 3 часа после еды. Лучше прогуляйтесь неспеша в течение 25-30 минут.
Физиологические причины тяжести в нижней части живота у женщин
У женщин тяжесть внизу живота в норме может возникнуть в середине цикла — во время овуляции. Это состояние называется овуляторный синдром.

Обычно овуляторный синдром длится от нескольких часов до 2 суток и сопровождается болью в животе, нерегулярными выделениями
Появление овуляторного синдрома связано с процессами, происходящими в организме женщины во время овуляции. Самый зрелый фолликул (яйцеклетка, окруженная слоем соединительной и эпителиальной тканей) увеличивается в размерах, затем разрывается, высвобождая яйцеклетку. Фаллопиевы трубы начинают активно сокращаться, чтобы перенести ее в полость матки. Эти процессы часто сопровождаются болью и дискомфортом внизу живота.
Еще одной распространенной причиной дискомфорта внизу живота является предменструальный синдром (ПМС). Он обычно проявляется за несколько дней до начала менструации и сопровождается болями и тяжестью внизу живота, головной болью, раздражительностью и слезливостью.
Причины возникновения предменструального синдрома до конца не исследованы. Многие эксперты считают, что его появление связано с колебаниями гормонов во время менструального цикла.
Нормально, что тяжесть внизу живота может возникнуть в первые недели беременности. Это связано с тем, что матка начинает увеличиваться в размерах и надавливать на кишечник и мочевой пузырь.
Если беременная женщина чувствует не только тяжесть внизу живота, но также боль, которая не проходит в течение нескольких часов, ей необходимо немедленно вызвать бригаду скорой помощи.
Патологические причины появления тяжести внизу живота
Помимо физиологических причин, обычно не требующих специального лечения, тяжесть внизу живота может быть вызвана заболеваниями органов желудочно-кишечного тракта, патологиями печени и жёлчного пузыря, инфекциями в малом тазу.
Хронический запор
Ощущение тяжести в нижней части живота часто возникает при постоянном запоре — нарушении работы кишечника, когда опорожнение происходит реже трех раз в неделю. Неприятные ощущения в основном локализуются в левой подвздошной области.
При запорах акт опорожнения кишечника происходит трудно и не всегда полностью. Именно это чувство неполного освобождения кишечника пациенты описывают как ощущение тяжести внизу живота.

Запор — замедленное, затрудненное или недостаточное опорожнение кишечника
Основные причины развития хронического запора:
- Холецистит — заболевание, характеризующееся воспалением стенок желчного пузыря;
- гастрит — патология, вызванная воспалением слизистой оболочки желудка;
- Язвенная болезнь желудка — заболевание, при котором слизистая оболочка желудка поражается язвами;
- спаечная болезнь — патология, при которой в брюшной полости образуются связочные образования;
- диабетическая невропатия — нарушение функции нервной системы, обусловленное сахарным диабетом;
- заболевания и травмы центральной нервной системы, приводящие к нарушению регуляции работы кишечника;
- ожирение;
- портальная гипертензия — повышение давления в воротной вене;
- эмфизема лёгких — хроническое заболевание, характеризующееся увеличением размеров лёгких;
- сердечная недостаточность;
- депрессия.
Признаки хронического запора:
- дефекация менее 3 раз в неделю;
- необходимость сильного напряжения во время дефекации;
- боль и тяжесть внизу живота;
- сухие и плотные каловые массы;
- изжога;
- тошнота и рвота;
- одышка.
Сращения кишечника
Сращения кишечника — это образования соединительной ткани, которые проникают и связывают петли кишечника между собой или с другими органами брюшной полости и таза.
Наиболее распространенной причиной сращений кишечника являются операции с разрезанием брюшины. Травмы живота, воспалительные процессы в органах брюшной полости и малого таза, радиационное лечение онкологических заболеваний также могут стимулировать образование сращений.
Признаки сращений кишечника:
- ощущения боли и дискомфорта в нижней части живота;
- вздутие живота;
- частые приступы тошноты и рвоты;
- затруднение отделения газов;
- проблемы с кишечным движением.
Колит
Колит — это воспаление слизистой оболочки толстой кишки, вызванное неправильным питанием, частым употреблением алкоголя, пищевыми отравлениями, кишечными инфекциями или приемом определенных лекарственных препаратов.
Признаки колита:
- ощущения боли и дискомфорта в нижней части живота;
- проблемы с кишечным движением;
- болезненные и частые ложные позывы к дефекации;
- набухание живота;
- вздутие живота.
Энтерит
Энтерит — это воспаление слизистой оболочки тонкого кишечника. Чаще всего энтерит вызывается бактериальными инфекциями, заражением паразитами, нерациональным питанием: избыточное питание, сухой рацион, чрезмерное употребление пряностей.
Признаки энтерита зависят от характера заболевания — острого или хронического. Острый энтерит проявляется поносом, тошнотой, рвотой и болью в животе. Частота дефекации может достигать 15 раз в день, причем стул обильный и водянистый. Хронический энтерит характеризуется болями и тяжестью внизу живота, поносом, метеоризмом, урчанием и бурлением в животе. Все эти симптомы усиливаются во второй половине дня.
Язвенный колит
Язвенный колит — это воспалительное заболевание слизистой оболочки толстого кишечника. Болезнь обычно протекает периодами: ремиссии чередуются с обострениями.
Причины возникновения язвенных колитов пока полностью не выяснены. Считается, что болезнь может вызвать вирусные и бактериальные инфекции, а также автоиммунные нарушения, когда иммунная система начинает атаковать клетки своего собственного организма.
Признаки язвенного колита:
- неприятные ощущения внизу брюшной полости;
- спазмы в области живота;
- выделения крови из прямой кишки;
- понос с примесями крови;
- потеря аппетита.
Заболевание Крона
Заболевание Крона — хроническое воспалительное заболевание ЖКТ, которое может проявиться в любой его части (от ротовой полости до заднего прохода), но чаще всего влияет на конец тонкой кишки и толстую кишку.
Развитию заболевания Крона могут способствовать генетическая предрасположенность, аллергии, курение, употребление алкоголя, а также неблагоприятная экология.
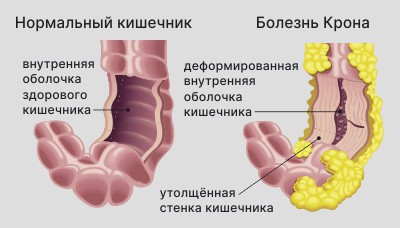
Заболевание Крона — хроническое воспалительное заболевание кишечника
Признаки болезни Крона:
- болезнь и неудобство внизу живота;
- постоянная диарея;
- при язвенном поражении стенок кишечника — кровотечение.
Патология Гиршпрунга
Болезнь Гиршпрунга — врожденное повреждение толстого кишечника, при котором нервные узлы в слизистом и мышечном слое кишки недоразвиты или отсутствуют.
Признаки болезни Гиршпрунга:
- отсутствие натурального стимула к дефекации;
- хронические запоры;
- вздутие живота;
- болезнь и тяжесть внизу живота;
- асимметрия живота.
Чаще всего болезнь Гиршпрунга диагностируется у детей. Однако, иногда признаки становятся неотчетливыми, и заболевание проявляется только в подростковом или даже взрослом возрасте.
Мегаколон
Мегаколон — это увеличение всей толстой кишки или ее отдельных частей, которое может быть как врожденным, так и приобретенным. Среди причин приобретенного мегаколона — опухоли, травмы толстой кишки, свищи, перегибы, колиты.
У ребенка с врожденным мегаколоном обычно проявляется отсутствие стула с первых дней жизни. Возникает метеоризм и увеличение живота. Иногда появляется рвота с желчью. Со временем запоры и вздутие кишечника приводят к истончению брюшной стенки, образуя так называемый «лягушачий живот», сквозь который видна перистальтика кишечника.
Хронический аппендицит
Тяжесть в животе также может наблюдаться при хроническом аппендиците — это затянутое воспаление червеобразного отростка слепой кишки. Как правило, хроническая форма болезни развивается после перенесенного острого аппендицита.
Признаки хронического аппендицита:
- Ощущение тяжести и утомленные, ноющие боли в правом нижнем животе;
- Неприятное ощущение тошноты;
- Избыточное газообразование;
- Нарушения в работе кишечника (запоры или поносы);
- Больное и частое мочеиспускание;
- Боль во время дефекации.
Перитонит
Перитонит — это воспаление брюшной перитонеальной оболочки (ткани, покрывающей внутреннюю стенку живота и органы брюшной полости). Это опасное состояние: смертность от перитонита в гастроэнтерологии составляет 20–30%, а при тяжелейших формах может доходить до 40–50%.
Признаки перитонита зависят от стадии заболевания. В течение суток после поражения брюшины пациенты ощущают дискомфорт внизу живота, боли в области живота — сначала они явно локализованы в области живота, затем могут распространиться в плечо или надключичную область. Постепенно боль распространяется по всему животу, возникают тошнота и рвота. Пациент вынужден занять определенное положение, которое облегчает боль: как правило, лежа на боку или на спине с прижатыми к груди ногами. По мере развития болезни состояние пациента ухудшается: черты лица становятся более выраженными, живот опухает, сознание нарушается.
Хронический холецистит
Хроническое воспаление желчного пузыря, которое сопровождается нарушением оттока желчи, называется хроническим холециститом. Из-за застоя желчи в стенках органа могут образовываться камни. Это заболевание чаще всего возникает у женщин в возрасте от 40 до 60 лет и проявляется циклически: обострения сменяются ремиссиями.
Признаки хронического холецистита:
- неприятная боль в правом подреберье;
- ощущение тяжести внизу живота, которое появляется примерно через 30–40 минут после еды;
- горечь во рту;
- отрыжка;
- тошнота, рвота;
- повышение температуры в период обострения.
Дискинезия желчевыводящих путей
Нарушение функционирования желчного пузыря и желчных путей, при котором желчь не поступает в двенадцатиперстную кишку, называется дискинезией желчевыводящих путей. Женщины в возрасте 20–40 лет, худощавые и недоедающие, находятся в группе риска.
Признаки дискинезии желчевыводящих путей:
- периодическое ощущение тяжести внизу живота;
- боль в правом подреберье, верхней части живота, в районе пупка;
- резкая коликообразная боль в правом подреберье (чаще всего возникает из-за неправильного рациона и интенсивных нагрузок);
- тошнота, иногда до рвоты.
Увеличение печени
Гепатомегалия – увеличение печени из-за алкогольной болезни, вирусных гепатитов, инфекционного мононуклеоза, цирроза, онкологических и кардиоваскулярных заболеваний.
Признаки увеличения печени:
- дискомфорт и боли в правом подреберье;
- нарушения стула;
- зуд кожи;
- отталкивание;
- вздутие живота;
- неприятный запах изо рта.
Обычно симптомы усиливаются при пальпации (ощупывании) печени и при наклонах туловища направо.
Злокачественные заболевания органов брюшной полости
Ещё одной причиной дискомфорта в животе могут быть злокачественные заболевания органов брюшной полости: рак желудка, поджелудочной железы, первичные и метастатические опухоли печени, желчных протоков, рак тонкой и толстой кишки.
Общая черта всех этих заболеваний заключается в том, что они часто не проявляют себя симптомами. Серьезные признаки заболевания появляются лишь тогда, когда опухоли достигают большого размера, прорастают в соседние ткани и сдавливают железы.
Характерные признаки онкологических заболеваний животной полости:
- болезнь и тугость в животе;
- боль в спине;
- ощущение давления в области грудной клетки;
- расстройство пищеварения;
- вздутие живота;
- появление крови в кале или изменение его цвета.
Патологические факторы тяжести внизу живота у женщин
Ощущение тяжести внизу живота — частый симптом заболеваний женской мочеполовой системы. Обычно к ощущению тяжести добавляется унылая тупая боль в нижней части живота.
Основные причины тяжести внизу живота у женщин:
- цистит — воспаление слизистой оболочки мочевого пузыря, вызванное бактериальной инфекцией. Другие характерные симптомы: частые позывы к мочеиспусканию и жжение внизу живота;
- эндометриоз — разрастание слизистой оболочки матки за ее пределами. При эндометриозе может появиться чувство распирания в паховой области, тянущая боль;
- киста яичника — опухолевидное образование, которое может быть расположено как внутри яичника, так и на его поверхности;
- злокачественные новообразования матки и яичников. На ранней стадии они могут вызвать чувство тяжести внизу живота, которое сменяется резкими неожиданными болями;
- инфекционные заболевания органов малого таза: аднексит — воспаление маточных труб и яичников, сальпингит — воспаление маточных труб, параметрит — воспаление околоматочной клетчатки;
- осложнения беременности: внематочная беременность, отслойка плаценты.
Диагностика причин, вызвавших тяжесть внизу живота
Для выявления причин возникновения дискомфорта в нижней части живота необходимо обратиться к врачу-гастроэнтерологу. Медик проведет осмотр и опрос пациента, уточнит длительность симптомов и их возможные причины.
При необходимости специалист направит на дополнительные инструментальные исследования и анализы.
Инструментальные исследования
УЗИ брюшной полости — безболезненный метод, который поможет оценить состояние органов желудочно-кишечного тракта, выявить воспалительные процессы и объемные образования.
Рентгенологическое исследование позволит увидеть камни в желчном пузыре, признаки опухоли или воспаления, а также изменения в положении петель кишечника.
Проведение ирригоскопии (исследование толстого кишечника с применением рентгена и контрастного вещества) рекомендуется при нарушениях функционирования толстой кишки, проявляющихся болями и тяжестью в животе, нарушением стула, наличием в фекалиях примесей слизи, крови и гноя.
Лабораторная диагностика
Для оценки общего состояния здоровья пациента врач может назначить клинический анализ крови.
По результатам анализа можно выдвинуть предположение о наличии воспалительного процесса, определить его степень тяжести и возможную причину развития.
Для выяснения причин хронического запора врач может направить пациента на копрограмму, анализ фекалий на скрытую кровь и посев фекалий на микрофлору.
Один из методов диагностики колита и энтерита (воспаление слизистой оболочки толстого и тонкого кишечника) — это биохимический анализ кала. При таких заболеваниях в кале можно обнаружить кусочки непереваренной пищи, слизь, повышенное содержание жира и волокон мышечной ткани, крахмальные зерна.
Для диагностики колита и энтерита также может быть проведен биохимический анализ крови, который выявит признаки анемии, лейкоцитоза, иногда нейтрофилии (повышенного уровня нейтрофилов).
Если врач предполагает, что недомогание внизу живота и другие симптомы вызваны неспецифическим язвенным колитом или болезнью Крона, то он направит пациента на анализ кала и общий анализ крови (ОАК). Анализ крови при язвенном колите покажет признаки неспецифического воспаления.
Подозрение на болезнь Гиршпрунга можно выявить с помощью общего анализа крови. В этом случае уровень СОЭ и лейкоцитов будет повышен.
Если возник перитонит, то в общем анализе крови выявятся повышенные уровни лейкоцитов, нейтрофилов и СОЭ, что является одним из признаков гнойного отравления организма.
При хроническом холецистите также отмечается повышение уровня СОЭ и лейкоцитов. Также биохимический анализ крови покажет повышение уровня печеночных ферментов АСТ, АЛТ, гамма-ГТ и щелочной фосфатазы.
Для подтверждения или исключения вирусных гепатитов, возможной причины гепатомегалии, целесообразно проводить лабораторные исследования.
Выявление бактериальных инфекций, потенциальной причины инфекционных заболеваний органов малого таза у женщин, возможно при помощи комплексных анализов.
При подозрении на онкологические заболевания органов брюшной полости назначают анализы на онкомаркеры, специальные белки, вырабатываемые опухолями и обнаруживаемые в крови у пациентов с злокачественными новообразованиями.
Лечение тяжести внизу живота
Если дискомфорт в нижней части живота вызван избыточным питанием, то следует улучшить свой рацион: употреблять пищу 4–5 раз в день маленькими порциями, хорошо пережёвывая её, исключить быструю пищу, жареные и жирные блюда, копчёности, а также продукты, способствующие образованию газов — чёрный хлеб, бобовые, капусту.
После еды нельзя ложиться или, наоборот, заниматься физическим трудом. Лучше немного прогуляться, чтобы улучшить работу желудка.
Если дискомфорт в животе обусловлен заболеваниями органов пищеварения, необходимо лечить их основную причину — и симптомы исчезнут. При гастрите могут быть назначены ферменты: они улучшат переваривание пищи и устранят застой в желудке. При застое желчи показано применение желчегонных средств. Для усиления действия их могут комбинировать с лечебными минеральными водами.
Если причиной недомогания в нижней части живота является бактериальная инфекция, врач выписывает антибиотики, которые эффективно борются с воспалительным процессом в органах ЖКТ и помогают избежать осложнений.
Для лечения инфекций, передающихся половым путем, обычно применяют антибиотики.
Литература
- Гастроэнтерология. Национальное руководство / под ред. В. Т. Ивашкина. М., 2018.
- Моисеев В. С., Мартынов А. И., Мухин Н. А. Внутренние болезни : учебник. М., 2016.
- Ведение пациентов с абдоминальной болью : клинические рекомендации / Российская гастроэнтерологическая ассоциация. 2015.
Видео по теме:
Вопрос-ответ:
Что может быть причиной тяжести внизу живота?
Причины тяжести внизу живота могут быть разнообразными, начиная от простудных заболеваний и пищевых отравлений, заканчивая более серьезными проблемами, такими как воспаление органов малого таза, кисты яичников или даже опухоли. Для точного определения причины рекомендуется обратиться к врачу для проведения необходимых обследований.
Может ли тяжесть внизу живота быть связана с беременностью?
Да, тяжесть внизу живота может быть одним из симптомов беременности. Возможно это связано с растяжением связок матки или изменениями в работе кишечника из-за гормонального фона. Если у вас есть подозрения на беременность, рекомендуется сделать тест и посетить врача для подтверждения диагноза.
Что делать, если тяжесть внизу живота сопровождается болями и другими симптомами?
Если тяжесть внизу живота сопровождается болями, то необходимо обратиться к врачу как можно скорее. Другие симптомы, такие как выделения, изменения в мочеиспускании, повышение температуры тела или резкая слабость требуют немедленного медицинского вмешательства.
Может ли психосоматика быть причиной тяжести внизу живота?
Да, психосоматика может быть одной из причин тяжести внизу живота. Стресс, тревога и психологические проблемы могут вызывать физиологические реакции в организме, включая дискомфорт в животе. Важно обратить внимание на свое психическое состояние и при необходимости проконсультироваться с психологом или психиатром.
Какие меры можно принять для снятия тяжести внизу живота?
Для снятия тяжести внизу живота можно попробовать принять теплый душ или горячую ванну, улечься на спину и приложить теплый компресс к животу, выпить травяной чай с успокаивающими травами, такими как мята или ромашка. Однако, если дискомфорт сохраняется или усиливается, необходимо обратиться к врачу.
Что может означать тяжесть внизу живота?
Тяжесть внизу живота может быть вызвана различными причинами, такими как проблемы с желудком, кишечником, мочевыделительной системой или репродуктивными органами. Она может свидетельствовать о пищевом отравлении, запоре, воспалении, дисбактериозе, а также о проблемах с мочевым пузырем, яичниками или маткой. В любом случае, если тяжесть внизу живота беспокоит вас длительное время, необходимо обратиться к врачу для точного диагноза и назначения лечения.