Первым, кто обратил внимание на особенное состояние у некоторых юных пациентов, был французский доктор Августин Жильбер. Иногда у них появлялась желтуха, которая затем исчезала сама собой. В 1901 году Жильбер описал эту болезнь, и она получила свое название.
Симптомы этого заболевания проявляются в возрасте от 7 до 30 лет, но чаще всего его диагностируют у подростков из-за изменений в гормональном фоне.
Синдром Жильбера встречается примерно у 7% населения. У африканцев он диагностируется чаще, чем у европейцев; у мужчин — чаще, чем у женщин.
Причины развития синдрома Жильбера
При этом синдроме уровень билирубина в крови периодически повышается — это желтый пигмент, который образуется при распаде устаревших красных кровяных клеток — эритроцитов.
Обмен билирубина
Ежедневно организм синтезирует около 350 мг данного пигмента. В своем первоначальном состоянии, известном как неиндиректный, билирубин не растворяется в воде и, следовательно, не выводится из организма через кал или мочу. Неиндиректный билирубин токсичен: он проникает в клетки, нарушает их функционирование и накапливается в тканях, окрашивая их в желтый цвет.
В норме печень «дезактивирует» неиндиректный билирубин. Пигмент поступает туда с кровеносным потоком и под воздействием ферментов изменяется: связывается с глюкуроновой кислотой и превращается в прямой билирубин.
В данной форме билирубин способен растворяться в воде. Он попадает в желчный пузырь, затем в тонкий кишечник, откуда выводится с калом. Мочой также выводится небольшое количество билирубина. В итоге в крови остается совсем немного данного вещества.
Изменение в гене UGT1A1
При синдроме Жильбера уровень билирубина в крови поднимается за счет его косвенной части — так развивается гипербилирубинемия.
Это происходит из-за изменений в гене UGT1A1. Он ответственен за синтез одного из печеночных ферментов — уридиндифосфат-глюкуронилтрансферазы 1, или УДФГТ 1. У больных с синдромом Жильбера уровень этого фермента в клетках печени около 40% ниже, чем обычно. Из-за нехватки фермента обмен билирубина замедляется, и увеличивается количество косвенной, «вредной» части пигмента, что придает коже и глазам характерный желтый оттенок.
Замедление обмена билирубина проявляется особенно ярко при стрессе: интенсивных физических нагрузках, обезвоживании, заболеваниях.
Об изменении гена, влияющего на обмен билирубина, можно выявить с помощью специального лабораторного анализа.
Признаки синдрома Жильбера
Приблизительно у одного из трех пациентов с синдромом Жильбера не наблюдается никаких симптомов.
У других могут возникать легкая желтушность кожи и белков глаз на фоне стресса, физической нагрузки, различных заболеваний.
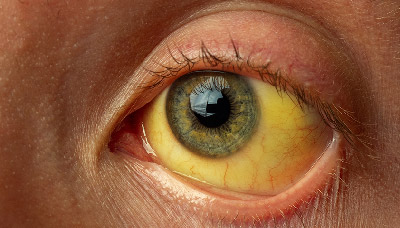
Наиболее часто синдром Жильбера проявляется желтушностью белков глаз
Причины увеличения уровня билирубина у пациентов с синдромом Жильбера:
- избыточная физическая нагрузка,
- обезвоживание,
- голодание,
- менструация,
- острые и хронические заболевания, включая вирусные (например, коронавирусная инфекция),
- хирургические вмешательства.
Повышение уровня билирубина в организме некоторых индивидов может вызвать более выраженные признаки. Однако они обычно исчезают, когда уровень билирубина в крови снижается.
Симптомы синдрома Жильбера:
- приступы тошноты,
- снижение аппетита,
- боли в животе,
- нарушения в стуле,
- общее недомогание,
- снижение концентрации и повышенная усталость.
Иногда у больных синдромом Жильбера возникают тошнота, снижение аппетита и боли в животе
Диагностика синдрома Жильбера
Синдром Жильбера часто обнаруживается случайно во время проведения биохимического анализа крови. Если результаты анализа показывают увеличение уровня общего и непрямого билирубина, врач может подозревать наличие синдрома Жильбера. Для подтверждения диагноза требуются дополнительные биохимические и генетические исследования крови, выявляющие мутации в гене UGT1A1.
Методы лечения синдрома Жильбера
Как правило, эпизоды желтухи при синдроме Жильбера кратковременные и проходят без лечения. Это заболевание не представляет опасности для жизни человека и не требует специального лечения.
Существуют источники, которые утверждают, что даже небольшое увеличение содержания билирубина в крови, как это происходит при синдроме Жильбера, может иметь пользу. Поскольку билирубин является естественным антиоксидантом, его умеренное повышение (до 170 мкмоль/л) уменьшает риск развития сердечно-сосудистых заболеваний, сахарного диабета, метаболического синдрома и ожирения. Существуют данные, что у людей с синдромом Жильбера реже возникают сердечно-сосудистые заболевания, например, атеросклероз.
Последствия синдрома Жильбера
Некоторые исследования показывают, что у пациентов с синдромом Жильбера возрастает вероятность возникновения желчнокаменной болезни.
Из-за особенностей работы печени ферменты у людей с этим синдромом могут вызвать появление желтухи или других побочных эффектов при применении определенных лекарств, таких как статины — препараты для снижения уровня холестерина.
Образ жизни и диета при синдроме Жильбера
Для людей с синдромом Жильбера не требуется специальная диета. Однако недостаток питания и жидкости может вызвать неприятные симптомы, такие как тошнота, боли в животе и прочее. Поэтому важно, чтобы пациенты с синдромом Жильбера придерживались сбалансированного питания: рацион должен быть достаточно калорийным, а приемы пищи — регулярными. Также важно употреблять достаточное количество жидкости.

Важно корректно питаться при синдроме Жильбера
Людям с синдромом Жильбера рекомендуется избегать интенсивных физических нагрузок и стресса, чтобы не вызвать обострение желтухи.
К кому обращаться при синдроме Жильбера
Пациентам с синдромом Жильбера рекомендуется проконсультироваться с терапевтом или гастроэнтерологом-гепатологом перед началом приема лекарств или при появлении симптомов заболевания.
Видео по теме:
Вопрос-ответ:
Что такое синдром Жильбера?
Синдром Жильбера — это генетическое заболевание, характеризующееся нарушением обмена билирубина в организме человека. В результате этого нарушения у пациента наблюдается повышенное содержание непрямого (косвенного) билирубина в крови.
Как проявляется синдром Жильбера?
Основными проявлениями синдрома Жильбера являются желтуха кожи и склеры глаз, слабость, усталость, повышенная явственность белков глаз, боль в животе. Эти симптомы обычно усиливаются после физического напряжения или стресса.
Каковы причины возникновения синдрома Жильбера?
Синдром Жильбера вызван наличием мутации в гене UGT1A1, ответственном за производство фермента, разрушающего непрямой билирубин. Эта мутация приводит к снижению активности фермента, из-за чего происходит нарушение обмена и усиленное накопление билирубина в крови.
Каково лечение синдрома Жильбера?
Лечение синдрома Жильбера направлено на облегчение симптомов и контроль уровня билирубина в крови. Назначаются специальные диеты, учитывающие легкоусвояемую пищу и отсутствие жирной пищи. В некоторых случаях могут быть применены лекарства, помогающие ускорить очищение организма от избыточного билирубина.