Причиной любой аллергии является специфический механизм — атопическая реакция или атопия. Это склонность организма агрессивно отвечать на довольно безвредные для человека белки (аллергены).
Один из проявлений аллергии — ринит (насморк). Он возникает при проникновении частиц аллергена на слизистую оболочку носа. Нередко воспаление распространяется также на глаза — тогда говорят об аллергическом риноконъюнктивите.
В общем аллергический ринит часто сочетается с другими проявлениями аллергии, например с бронхиальной астмой и атопическим дерматитом, образуя так называемую атопическую триаду.
При бронхиальной астме при воздействии аллергена возникает отек и спазм бронхов — дыхательных путей, через которые поступает кислород в легкие. Во время астматического приступа человеку становится трудно дышать и без лекарства есть риск смерти.
Атопический дерматит — аллергическая реакция на коже. Ее основные признаки — покраснение, зуд, жжение, пересыхание и шелушение кожи. Дерматит может существенно влиять на внешний вид человека и вызывать сильный дискомфорт.
По данным Всемирной организации здравоохранения, у 40% пациентов с аллергическим ринитом есть бронхиальная астма, а у 90% пациентов с астмой — аллергический ринит.
Что такое поллиноз
Пыльцовая аллергия, или сезонный аллергический насморк (риноконъюнктивит), в медицине называется реакцией на пыльцу растений, распространяемую ветром Сюда входят: берёза, тополь, ольха, ясень, дуб, липа, рожь, пшеница, овёс, ячмень, тимофеевка, вяз, полынь, амброзия, лебеда.. Другое название этого заболевания — сенная лихорадка, которое происходит от устарелого представления о том, что аллергическую реакцию вызывает покосившаяся трава и сено.
Поллиноз — это типичное аллергическое заболевание, которое возникает в результате контакта с пыльцой и может вызвать другие виды аллергии. Кроме того, поллиноз может привести к развитию перекрестной пищевой аллергии, когда у человека с аллергией на пыльцу возникает чувствительность к определенным овощам, фруктам, орехам и ягодам из-за сходных аллергенов в их составе. Например, люди с аллергией на пыльцу березы часто реагируют на яблоки, груши, сою, морковь, фундук или арахис.
Обычно признаки поллиноза появляются во время цветения ветроопыляемых растений. Начало поллиноза связано с потеплением: деревья цветут в конце апреля и в мае, злаковые растения — с конца мая по июль, а сорные травы — с июля по сентябрь.
Длительность поллиноза зависит от того, на какие растения у человека есть реакция. Если аллергия только на один вид пыльцы, симптомы держатся несколько дней. В худшем случае — при чувствительности сразу к нескольким типам растений — поллиноз может сохраняться на протяжении всего тёплого сезона, с весны по осень.
Распространённость поллиноза
Аллергия — одно из самых распространённых заболеваний XXI века. Согласно данным Всемирной организации здравоохранения, количество людей с соответствующими диагнозами ежегодно растёт.
В целом повышенная чувствительность (сенсибилизация) к каким-либо аллергенам наблюдается у 40% людей во всём мире. При этом от 10 до 30% людей страдают от аллергического ринита.
Частота аллергии на пыльцу зависит от конкретного региона и количества растений, составляющих местную флору. Согласно данным Всемирной аллергологической организации, в Северной и Восточной Европе примерно 12,3% населения страдает поллинозом, в Западной — более 21%. Самые высокие показатели зарегистрированы в Северной Америке и странах Океании: более 33% и почти 40% людей страдают от поллиноза соответственно.
Классификация поллиноза по МКБ-10
Согласно Международной классификации болезней 10-го пересмотра, поллинозу соответствует код J30.1 — «Аллергический ринит, вызванный пыльцой растений».
Причины развития поллиноза
Основной причиной поллиноза является реакция организма на контакт с пыльцой.
Гранулы пыльцы — это мельчайшие частицы, содержащие мужские гаметы разных растений. Существует около 150 видов деревьев, трав и злаков, распространение пыльцы которых может вызвать аллергическую реакцию.
Пыльца, переносимая воздушными потоками, способна преодолевать сотни километров от своего источника. Во время цветения она непрерывно парит в воздухе, оседает на дорогах, автомобилях, животных, одежде и волосах людей. Если окна в помещении открыты, пыльца может оказаться на занавесках, а также на полу, подоконнике и мебели.
Попадая на слизистые оболочки глаз, носа и рта человека, склонного к поллинозу, пыльца вызывает аллергическую реакцию, сопровождаемую первыми признаками заболевания.

Амброзия полыннолистная — растение, которое может вызвать поллиноз
Как развивается поллиноз
Иммунная система производит специальные белки — антитела, чтобы защитить организм. Они узнают и уничтожают болезнетворные микроорганизмы. Когда антитела сталкиваются с патогенами, происходит иммунная реакция, в результате которой враждебные гости должны быть уничтожены.
Иногда защитная система организма выводит из строя и переносит безвредные белки в разряд враждебных патогенов (аллергенов) сразу после первого контакта с ними. Этот процесс называется сенсибилизацией, характеризующейся увеличением чувствительности к белку, который становится аллергеном. Причина сенсибилизации до сих пор не определена. Однако именно благодаря ей начинают формироваться первые антитела, которые проявляют аллергическую реакцию — иммуноглобулины класса IgE.
При последующих контактах с аллергеном (например, с пыльцой в случае поллиноза) иммунитет активизируется и начинает активно выделять в кровь иммуноглобулины. Они реагируют на аллерген и способствуют выработке определенных веществ — медиаторов, отвечающих за немедленную аллергическую реакцию.
Медиаторы аллергических реакций делают сосуды крови более проницаемыми, замедляют кровоток в капиллярах, вызывают воспаление слизистых оболочек и в некоторых случаях спазмы в бронхах. Все эти процессы приводят к появлению характерных симптомов аллергии: отёка и воспаления слизистых оболочек.
Факторы, влияющие на развитие поллиноза
Точная причина возникновения чувствительности к аллергенам все еще не до конца изучена. Однако специалисты выделяют ряд факторов, которые могут повысить риск развития поллиноза.
Факторы, влияющие на развитие поллиноза:
- генетика. По некоторым данным, предрасположенность к аллергии может передаваться по наследству от родителей к детям. Считается, что существует целый ряд генов, определяющих работу иммунной системы и могущих способствовать развитию поллиноза. Однако они пока не выявлены;
- активное и пассивное курение. Вдыхание табачного дыма раздражает слизистые оболочки дыхательных путей, что может привести к чувствительности к аллергенам или усилить симптомы поллиноза;
- экология. Производственные газы и испарения, которые вдыхает человек, оказывают негативное влияние на слизистые оболочки носа, бронхов и легких;
- климат. В умеренных и тёплых климатических зонах растет больше аллергенных растений, распространяемых ветром. Кроме того, глобальное потепление увеличивает продолжительность и интенсивность цветения, что повышает риск развития чувствительности;
- уровень жизни и бытовые условия. Некоторые исследователи утверждают, что выхлопные газы, а также системы отопления, кондиционирования и высокая влажность в помещениях могут способствовать повышенной чувствительности к аллергенам. Исследование показало, что среди детей, проживающих в плохих условиях, аллергический ринит встречается почти в два раза реже, чем среди детей с более высоким уровнем жизни.
Виды поллиноза
Классификация разновидностей поллиноза не установлена. Однако выделены отдельные формы аллергического ринита — это более широкое понятие, включающее и поллиноз. Аллергический ринит различается по течению, степени тяжести и стадии заболевания.
По течению:
- Интермиттирующий — симптомы аллергии наблюдаются менее 4 дней в неделю или менее 4 недель в году;
- Персистирующий — симптомы присутствуют более 4 дней в неделю или более 4 недель в году.
По степени тяжести:
- Слабая степень — симптомы аллергии выражены слабо. Они не влияют на повседневную жизнь человека и на его самочувствие. Возможен незначительный насморк, редко — чихание;
- Средняя степень — наряду с насморком появляется заложенность носа, выделение слизи, чихание. Возможен конъюнктивит — воспаление слизистой оболочки глаза. Симптомы аллергии мешают человеку вести обычный образ жизни, учиться, работать и спать;
- Тяжелая степень — симптомы серьезно влияют на качество жизни человека. Без лечения он неспособен работать и учиться, возникают проблемы со сном, иногда — остановки дыхания во сне. Постоянный зуд в носу и глазах делает человека раздражительным и может отрицательно сказываться на его психическом состоянии.
По стадии заболевания:
- Ухудшение состояния — признаки, возникающие при воздействии аллергена, могут причинять неудобство пациенту;
- Отсутствие симптомов — признаки аллергии временно не проявляются из-за отсутствия аллергена или успешного лечения симптомов.
В зависимости от периода ухудшения:
- сезонное;
- круглогодичное.
Признаки поллиноза
Признаки поллиноза возникают только после контакта слизистых оболочек с пыльцой распространяемых воздушными потоками растений. Продолжительность и выраженность признаков зависят от количества источников аллергии и концентрации аллергенов.
Основные проявления поллиноза:
- пережмёт ноздри;
- слишком много водянистых выделений из носа;
- невольное, часто резкое чихание;
- появление храпа;
- сильное желание почесать нос или область носоглотки;
- зуд на кончике носа;
- характерный способ чесать нос ладонью снизу вверх, что вызывает образование поперечной носовой морщинки;
- нарушение обоняния, вплоть до его полного отсутствия;
- отёк и покраснение носа и век;
- красные глаза, повышенное слезотечение;
- кашель, иногда боль в горле;
- головная боль;
- нарушения сна — частые просыпания, долгое время засыпания;
- снижение общей активности и работоспособности — слабость, усталость, дневная сонливость.
Во время обострения поллиноза у пациентов часто наблюдается увеличенная чувствительность и частые изменения настроения, которые связаны с плохим самочувствием, нарушением сна и раздражающими симптомами.

Зуд в носу и чихание — распространенные проявления поллиноза
Осложнения поллиноза
Если поллиноз не будет выявлен вовремя, а также если не будут известны его причины и не будут приняты меры по лечению, то он может привести к развитию бронхиальной астмы. По данным Всемирной организации здравоохранения, данное осложнение имеется у 40% пациентов с аллергическим ринитом.
Астматическая атака вызывает спазм, отёк и сужение просвета бронхов — дыхательных путей, через которые воздух поступает в лёгкие. Это приводит к основным симптомам — сухому кашлю, одышке и свистящим хрипам в груди при вдохе и выдохе. Человек во время атаки не может нормально дышать, если не примет лекарство. В тяжёлых случаях уровень кислорода в крови падает, а кожа вокруг губ, носа и пальцев приобретает синеватый оттенок.
Без лечения атаки могут возникнуть не только после контакта с аллергеном, но и спонтанно: например, после физического напряжения, эмоционального стресса или из-за резких запахов.
Поллиноз также может вызвать аллергический синусит. Это воспаление и отёк слизистой оболочки или эпителия пазух носа.
Если слизь из-за отека задерживается в пазухах, возникают боли и ощущение распирания в носу, области под глазами или над переносицей. Иногда к аллергическому синуситу добавляется инфекция, усложняющая симптомы и характер болезни.
В некоторых случаях при длительной аллергии и постоянном раздражении слизистых оболочек в пазухах носа формируются полипы — доброкачественные новообразования, состоящие из эпителиальной ткани.
Помимо дыхательных путей, поллиноз может вызвать воспаление среднего или внутреннего уха (отит) или евстахиевой трубы (евстахиит), которая соединена с носоглоткой.
Отит и евстахиит приводят к боли, отеку и ощущению распирания в ушах, а также к снижению слуха.
Одним из опасных аллергических осложнений поллиноза является отёк Квинке. При данном заболевании сильно может набухать ткань различных участков: губы, века, щеки, язык или слизистая оболочка рта и глотки, а иногда все сразу. В тяжелых случаях отёк может привести к сдавливанию гортани и нарушению дыхания у человека. Такое состояние требует срочной медицинской помощи.
Прекращение дыхания во сне на более чем 10 секунд — апноэ сна — наблюдается у некоторых пациентов в период обострения поллиноза. Патология возникает из-за отёка: просвет носоглотки сужается, что ведет к нарушению проходимости воздуха.
Чаще всего остановка дыхания возникает в положении лежа на спине. В сложных случаях апноэ происходит в любой позе во сне и может продолжаться до 3 минут. Частота задержек различна: от отдельных эпизодов до десятков за ночь. Это состояние представляет угрозу для жизни, поскольку человек буквально задыхается во время приступа и не осознает этого из-за сна.
При тяжелом течении заболевания возникает кислородное голодание, которое приводит к повреждению клеток во всех органах и сказывается на функционировании мозга.
Диагностика поллиноза
Диагностикой поллиноза занимается врач-аллерголог.
Существует множество методов выявления аллергии на пыльцу, но все они необходимы для установления точного диагноза, выявления источника аллергии и определения конкретного аллергена, вызывающего реакцию. Дополнительно, подробная диагностика помогает выявить перекрестную аллергию или оценить риск ее развития.
В процессе проведения обследования аллергии на пыльцу диагноз устанавливается постепенно, и не всегда возможно выявить его сразу. Сначала важно выявить отличия поллиноза от инфекционных заболеваний, а затем определить конкретный источник аллергии и сам аллерген.
Для установления диагноза «поллиноз» используются данные анамнеза и жалобы пациента, а также результаты осмотра, инструментальных и лабораторных исследований и специальных тестов.
Жалобы и анамнез
В начале врач проведет сбор анамнеза: запросит у пациента или его родителей (если пациент — ребенок) информацию о хронических и перенесенных заболеваниях, наличии аллергии в семье — если такие случаи имеются, уточнит, на что именно и как проявляются.
После этого специалист попросит описать симптомы. Рассказать о их длительности, силе, частоте проявления.
Также важно сообщить врачу о изменении выраженности симптомов, если аллергия усиливается (или ослабевает) в определенных условиях, зависит от сезона или местоположения. Например, во время летних поездок на море проявления аллергии некоторых пациентов беспокоят меньше, чем в регионе проживания.
Для первоначальной диагностики аллергического насморка характерны следующие симптомы: заложенность более часа, избыточное выделение слизи, чихание или зуд в носу. Обычно не все симптомы проявляются одновременно — достаточно наличия только двух из них.
Чаще всего пациенты жалуются на затрудненное дыхание через нос и избыточное количество слизи (соплей). Также могут наблюдаться симптомы конъюнктивита — отек век, зуд и покраснение глаз, увеличенное слезотечение. Эти признаки указывают на развитие аллергического риноконъюнктивита — распространенной формы поллиноза.
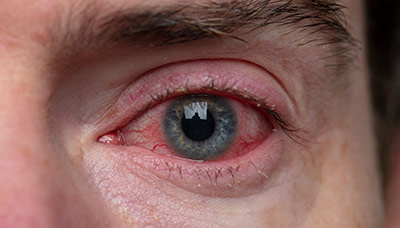
При поллинозе также может развиться конъюнктивит, проявляющийся отеком век, зудом и покраснением глаз, увеличенной слезотечностью
Кроме симптомов аллергии, пациент может сообщить о головной боли и общем недомогании — слабости, усталости, нарушениях сна. Иногда возникает першение в горле, боли в ушах, ухудшение обоняния.
Медицинский осмотр
После сбора истории болезни и жалоб врач произведет осмотр пациента. Сначала он оценит внешние признаки насморка: воспаление и отек слизистой оболочки, чихание, а также краснение крыльев носа. Если пациент будет дышать ртом из-за затрудненного носового дыхания, врач также заметит это.
При аллергическом конъюнктивите врач также проверит глаза: веки могут быть отечными, а конъюнктива — покрасневшей.
Инструментальное обследование
Когда возникают подозрения на аллергический ринит, врач может рекомендовать проведение риноскопии — это метод осмотра полости носа при помощи специального зеркала. Эта процедура помогает специалисту оценить состояние слизистой оболочки носа, обнаружить полипы, воспаление и отёк, а также определить их степень.
В случае тяжёлого аллергического ринита пациентам могут провести эндоскопический осмотр полости носа с использованием специального инструмента. Это позволяет более детально изучить слизистую оболочку, проверить носовые синусы и выявить возможные анатомические нарушения.
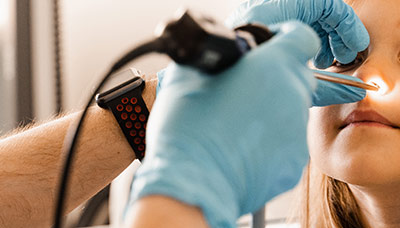
Назальная эндоскопия проводится при помощи специального инструмента — эндоскопа, оборудованного линзой или камерой, который позволяет осмотреть носовую полость изнутри.
В случае, если к аллергическому риниту присоединится бактериальная инфекция, важно провести рентгенографию пазух носа, чтобы выявить возможные гнойные осложнения.
Если пациент жалуется на кашель, свист и хрипы в грудной клетке, а также на затруднение дыхания, то это является показанием для проведения исследования функций внешнего дыхания, например спирометрии. Этот тест поможет оценить вентиляционные возможности легких, определить объем вдыхаемого и выдыхаемого воздуха, что в свою очередь позволит установить наличие препятствий в нижних дыхательных путях и бронхах, а также подозревать наличие бронхиальной астмы.
Лабораторные исследования
При подозрении на поллиноз врач может отправить пациента на анализы. Они помогут определить общее состояние организма и отличить аллергическую реакцию от бактериальной или вирусной инфекции верхних дыхательных путей, таких как острые респираторные заболевания (ОРЗ).
Во-первых, проводят расширенный клинический анализ крови. Результаты исследования покажут возможное воспаление и его степень выраженности, а также маркеры бактериального воспаления — лейкоциты — помогут подтвердить или исключить ОРЗ.
При аллергии также наблюдается увеличение содержания эозинофилов. Это специфическая разновидность лейкоцитов, которые могут быть выявлены и при других заболеваниях (например, при паразитарных и аутоиммунных заболеваниях). Однако при характерных симптомах высокий уровень эозинофилов — один из показателей аллергической реакции.
Для дальнейшего диагностирования аллергического риносинусита пациентам рекомендуется сдать анализ секрета слизистой оболочки носа на эозинофилы. Эти специфические клетки отвечают за развитие аллергической реакции.
Увеличение содержания эозинофилов в организме может указывать на обострение аллергических реакций, но не всегда является однозначным показателем. Это объясняется тем, что эозинофилы могут быть повышены также из-за других проблем, например, паразитарных или грибковых инфекций.
В ряде случаев врачи рекомендуют сдать анализ на иммуноглобулины IgE в крови для дальнейшего исследования. Однако повышение уровня антител не всегда свидетельствует об аллергической реакции — это стоит учитывать при декодировании результатов анализа.
Для точного выявления источника аллергии часто используются кожные пробы. Суть метода заключается в нанесении или введении под кожу (через царапину или прокол) предполагаемых аллергенов.
Однако проведение кожных проб возможно не всегда и не у всех. Например, их не проводят в период обострения аллергической реакции и в первый месяц после неё.
Для точного результата анализа важно, чтобы пациент не принимал препараты от аллергии. Это может исказить данные.
Детям до трёх лет и пациентам с тяжёлыми аллергическими реакциями, такими как отёк Квинке или анафилактический шок, проведение кожной пробы может быть опасным. В таких случаях лучше пройти анализ венозной крови на наличие IgE.
Этот метод более точный, не требует манипуляций с кожей и позволяет узнать количество иммуноглобулинов к различным веществам, не вводя аллергены в организм и не вызывая аллергических реакций.
Существуют более сложные и детальные исследования, известные как аллергочипы. Для проведения теста требуется небольшое количество крови. В лабораторных условиях можно обнаружить реакцию на свыше 300 различных аллергенов, а именно на отдельные белки в составе источника аллергии.
Этот анализ может быть проведен как у взрослых, так и у детей — имеется возможность взятия капиллярной крови, которая подходит даже для младенцев.
Это исследование позволяет точно определить аллергены, а также прогнозировать перекрестные аллергические реакции. Результаты такого теста необходимы для некоторых методов лечения поллиноза.
Методы лечения поллиноза
Поллиноз — это хроническое заболевание, которое невозможно полностью вылечить. Все виды терапии направлены только на контроль симптомов аллергии и снижение реакции организма на раздражители.
Лечение аллергического насморка происходит поэтапно. Первым делом врач может предписать принятие антигистаминных препаратов. Они помогают устранить симптомы насморка: уменьшают зуд в носу, уменьшают воспаление и отек.
У некоторых антигистаминных препаратов есть седативное (успокаивающее) действие, однако их свойства, например, противозудное действие, могут быть необходимы в определенных случаях. Если побочный эффект таких средств от аллергии несовместим с образом жизни, то стоит обсудить с врачом другой метод лечения, и он подберет лекарства нового поколения — без снотворного эффекта.
Для лечения пациентов с поллинозом средней и тяжелой степени рекомендуется применять антигистаминные и гормональные (кортикостероидные) спреи для носа, которые помогают уменьшить симптомы аллергии. Препараты можно принимать как вместе с таблетками, так и отдельно. Если на фоне аллергии возник конъюнктивит, врач назначит глазные капли, которые облегчат воспаление и зуд.
Антагонисты лейкотриеновых рецепторов – еще одна группа препаратов, которые снижают воспаление в слизистой оболочке носа и бронхах. Их можно принимать как самостоятельно, так и в рамках комплексной терапии.
Сосудосуживающие средства в виде спреев назначаются, если пациент не может дышать носом даже после приема противоаллергических препаратов. Важно использовать их в соответствии с инструкцией (обычно – до 7 дней), чтобы избежать привыкания: постепенное уменьшение эффекта, сухость и атрофия слизистой оболочки носа.
При неэффективности других лекарственных препаратов специалист может назначить системные глюкокортикоиды (гормональные средства).
В периоде ремиссии поллиноза врач может рекомендовать проведение аллерген-специфической иммунотерапии (АСИТ). Этот метод лечения способен на долгое время избавить пациента от неприятных проявлений аллергии на пыльцу, однако для его проведения требуется тщательная диагностика и определение конкретного аллергена. В таких случаях врач может порекомендовать использование, например, аллергочипа ALEX 2.
При наличии патологий, связанных с нарушением структуры носовой полости и препятствующих нормальному дыханию во время обострения поллиноза (например, искривление носовой перегородки), может понадобиться хирургическое вмешательство.
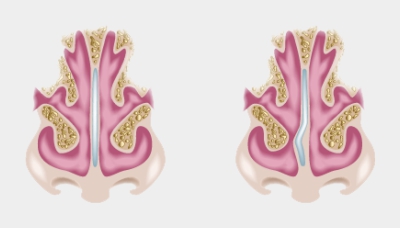
Когда носовая перегородка искривляется, лекарства не всегда помогают устранить аллергический отёк. В таких случаях может потребоваться оперативное вмешательство (коррекция прямой или искривленной носовой перегородки)
При сочетании аллергического ринита с бронхиальной астмой врачи могут дополнить лечение антагонистом лейкотриеновых рецепторов, который предотвращает спазмы в бронхах.
В случае тяжелого течения аллергического ринита и неэффективности примененных методов лечения врач может назначить препарат, уменьшающий уровень иммуноглобулинов IgE.
Прогноз и профилактика
Не существует специальной профилактики поллиноза. Однако возможно предупредить развитие тяжелых форм заболевания и осложнений. Прежде всего стоит обратиться к врачу — он поможет определить аллерген, составить диету для исключения перекрестной реакции, а также подобрать медикаментозное лечение.
Так как полностью избежать контакта с пыльцой сложно, пациентам с поллинозом рекомендуется следить за периодом цветения растения-аллергена — для этого в интернете существуют специальные календари и сервисы мониторинга пыления. Перед началом цветения следует заранее приобрести рекомендуемые врачом препараты, а также средства защиты органов дыхания — маски или респираторы.
Во время распространения пыльцы рекомендуется реже открывать окна, проветривать помещение только при влажной, дождливой погоде или ночью, когда пыльцы в воздухе становится меньше.
Необходимо также принимать ванну, мыть волосы и стирать верхнюю одежду после каждого выхода на улицу: на волосах, коже и ткани могут оседать частицы пыльцы.
Проведение ежедневной влажной уборки поможет уменьшить количество аллергенов в доме. Кроме того, можно приобрести очиститель воздуха — он фильтрует пыль и пыльцу, уменьшая контакт с ними в помещении.
При кросс-аллергии следует внимательно следить за рационом, исключая из питания аллергенные овощи и фрукты.
Источники
- Паванкар Р., Каноника Г. В., Холгейт С. Т., Локи Р. Ф. WAO Белая книга по аллергии 2011-2012. Резюме руководства. 2011.
- Горячкина Л. А, Терехова Е. П., Себекина О. В. Клиническая аллергология. Избранные лекции. Практические рекомендации. М., 2017.
- Аллергический ринит: клинические рекомендации / Минздрав РФ. 2020.
- Аллергология и иммунология: национальное руководство. Под ред. Р. М. Хаитова, Н. И. Ильиной. М., 2009.
- Брожек Л., Бускет Ж., Баена-Каньяни С. Е. и др. Аллергический ринит и его влияние на астму (ARIA): рекомендации 2017 года // J Allergy Clin Immunol, 2017. Том 140(4). С. 950–958. doi:10/1016/j/jaci.2017.03.050
Видео по теме:
Вопрос-ответ:
Что такое поллиноз?
Поллиноз, также известный как сенная лихорадка, представляет собой аллергическое заболевание, вызванное реакцией на растительный пыльцевой аллерген.
Какие симптомы проявляются при поллинозе?
К симптомам поллиноза относятся насморк, заложенность носа, кашель, зуд в глазах, слезотечение, а также ухудшение общего самочувствия.
Какие виды лечения используются при поллинозе?
Для лечения поллиноза применяются антигистаминные препараты, глюкокортикостероиды, десенсибилизация, использование масок и прочие методы.
Можно ли предотвратить развитие поллиноза?
Для предотвращения развития поллиноза рекомендуется избегать контакта с аллергенами, убирать пыль чаще, проветривать помещение, носить маску на улице в период цветения растений.
Какие факторы могут усугубить симптомы поллиноза?
Факторы, усугубляющие симптомы поллиноза, включают в себя повышенное содержание пыльцы в воздухе, аллергию на другие вещества, стресс, некоторые инфекции и ошибки в питании.
Чем вызван поллиноз?
Поллиноз, или сенная лихорадка, вызван аллергической реакцией на пыльцу растений. Когда пыльца попадает в организм аллергика, возникает реакция иммунной системы, которая приводит к симптомам поллиноза.