Защитная система организма, называемая иммунитетом, состоит из различных органов, тканей и биологических процессов. Она предназначена для борьбы с вредными микроорганизмами, паразитами и другими инородными веществами, которые проникают внутрь, а также для уничтожения мертвых и злокачественных клеток. На формирование основных элементов иммунной системы начинает влиять на 13-й неделе развития плода. В ее состав входят лимфатическая система, тимус, костный мозг, вилочковая железа, миндалины, аппендикс, селезенка. Костный мозг производит специальные защитные клетки — лимфоциты, которые борются с патогенами и также образуют антитела. Антитела — это особые белки, вырабатываемые В-лимфоцитами и используемые для нейтрализации вредных организмов, попадающих в организм. Антитела либо сами атакуют вирусы и бактерии, либо активируют другие элементы иммунной системы, такие как клетки-фагоциты и ферменты.
Иммунитет бывает врождённым и приобретённым. С помощью своих лимфоцитов и антител, полученных от матери, организм малыша с самого рождения способен нейтрализовать патогены. Приобретённый иммунитет проявляется после перенесенного инфекционного заболевания или посещения вакцинационного кабинета. Иммунная система «запоминает» патоген и при следующем контакте с ним быстро производит антитела, которые уничтожают его. Противостояние инфекциям с участием лимфоцитов называют клеточным иммунитетом, а защиту антителами — гуморальным иммунитетом.

Вакцинация — один из наиболее эффективных методов формирования иммунитета к инфекциям
Функционирование органов, включенных в иммунную систему, осуществляющих синтез защитных клеток и антител, представляет собой сложные многоступенчатые процессы. Нарушение работы любого из них может привести к иммунодефицитному состоянию.
Понятие первичного иммунодефицита
Существует около 450 форм врожденных нарушений иммунитета, или генетических ошибок иммунитета — так называются эти состояния в последнее время. Первичный иммунодефицит обусловлен генетическими дефектами и проявляется у ребенка практически сразу после рождения или в младенческом возрасте. Из-за сбоя в работе иммунной системы организм не способен сопротивляться вирусам и бактериям, что приводит к тяжелым инфекционным заболеваниям, таким как ОРВИ, бронхиты, пневмонии, отиты, синуситы. Такие дети часто сталкиваются со вспышками воспалительных процессов, аллергическими и аутоиммунными заболеваниями, а также злокачественными опухолями.
Согласно некоторым ученым, первичный иммунодефицит встречается у одного из десяти тысяч человек в мире. Однако этот показатель, вероятно, недооценен из-за множества неправильно установленных диагнозов. По разным оценкам, на планете должно насчитываться примерно 6 миллионов людей с врожденными нарушениями иммунитета. В России было подтверждено только 3,5 тысячи случаев этого заболевания, но на самом деле количество людей с первичным иммунодефицитом в стране значительно больше.
Причины возникновения первичного иммунодефицита
Основной причиной первичного иммунодефицита является наличие мутации в генах, которая передается по наследству от одного или обоих родителей либо возникает спонтанно. Чаще всего ПИД наследуется по аутосомно-рецессивному типу (когда ребенок получает по одной копии поврежденного гена от каждого из родителей) или Х-сцепленному типу (дефективный ген передается мальчику от матери). Ученые выделяют более 300 генов, в которых мутации вызывают данные заболевания.
Также считается, что врожденные нарушения иммунитета могут возникнуть из-за воздействия инфекций, которыми ребенок заражается внутриутробно от матери (краснуха, герпес, токсоплазмоз, цитомегаловирус). Во многих случаях определить причину сбоя, который привел к ПИД, вообще не удается.
Классификация первичного иммунодефицита
Большинство медиков и специалистов ориентируются на классификацию, предложенную экспертами по первичным иммунодефицитам Международного союза иммунологических обществ. Согласно этому подходу в 2019 году врожденные нарушения иммунитета делятся на 10 категорий.
Сочетанные нарушения иммунитета
К ним относятся в первую очередь тяжелые сочетанные иммунодефициты (СИД), которые чаще всего встречаются у мальчиков. При СИД в организме практически отсутствуют некоторые типы лимфоцитов — Т-клетки, а также иногда В-клетки и НК-клетки. Эти заболевания проявляются в первые недели или месяцы жизни ребенка диареей, кандидозами, ОРВИ, пневмониями и другими инфекциями, а также аутоиммунными заболеваниями и нарушениями обмена веществ. Они характеризуются постоянными рецидивами и атипично тяжелым течением: например, цитомегаловирусной инфекцией, которая у здорового человека чаще всего проходит бессимптомно, у таких детей вызывает осложнения в виде пневмонии и гепатита. Лечение СИД включает пересадку костного мозга.
Сочетание ПИД, связанных с симптомами синдромов
Сюда включаются синдромы Вискотта — Олдрича, Неймеген, Луи-Бар, Ди-Джорджи, Кабуки, а также синдром гипериммуноглобулинемии Е. Генетический дефект вызывает не только нарушения в иммунной системе, но и другие дефекты (умственная отсталость, аномалии скелета, повышенный риск онкологических и сердечно-сосудистых заболеваний). У детей с этими синдромами снижена активность Т- и В-клетки, обычно им назначают профилактические курсы антибиотиков, противогрибковые и противовирусные препараты, проводят введение иммуноглобулина. При Вискотта — Олдрича и Неймеген также рекомендуется трансплантация костного мозга.
Преимущественно антителные дефекты (нарушение гуморального иммунитета)
Среди них можно выделить общую вариативную иммунную недостаточность и болезнь Брутона. При таких заболеваниях Т-клетки функционируют как обычно, но В-клетки практически полностью отсутствуют, что приводит к тому, что иммунная система не может производить антитела. Чаще всего эти симптомы проявляются у ребенка в течение нескольких месяцев после рождения, когда количество антител, полученных от матери, уменьшается. Пациенты с дефицитом антител в иммунной системе часто сталкиваются с инфекциями (ОРВИ, ротавирус, гепатиты) и могут иметь нетипичные реакции на прививки, развить аутоиммунные заболевания, даже злокачественные опухоли. Для таких детей проводят профилактическое введение иммуноглобулина и назначают антибиотики при инфекциях.
Иммунодефицит с нарушением иммунной регуляции
Генетические нарушения при некоторых заболеваниях приводят к нарушению работы иммунной системы. С одной стороны, она становится излишне активной, что приводит к развитию аутоиммунных заболеваний, при которых повреждаются органы и ткани собственного организма. С другой стороны, нарушена защитная функция от внешних патогенов. Пациентам с подобными нарушениями ПИД назначают препараты, которые уменьшают излишнюю активность иммунной системы, а также противогрибковые и антибиотические средства для борьбы с инфекциями.
Сбои в числе и функции фагоцитов (клеток, поглощающих патогенные микроорганизмы) с рождения
К таким заболеваниям относятся нейтропении и хроническая гранулематозная болезнь (ХГБ), которая характеризуется частыми инфекциями, анемией, воспалительными процессами в легких, печени, лимфоузлах, ЖКТ. Для лечения этих состояний используются антибиотики, противогрибковые препараты, иммуномодуляторы. Большинству пациентов с ХГБ рекомендуется трансплантация костного мозга.
Нарушения врожденного иммунитета
Для таких заболеваний характерны нарушения в механизмах противовирусной защиты и дефицит лимфоцитов и антител. Из-за этого организм становится уязвимым к микобактериям (вызывают бронхит, туберкулез, хроническую болезнь легких) и вирусным инфекциям. При таких заболеваниях рекомендуется антибактериальная терапия и введение иммуноглобулина.
Аутоиммунные синдромы
У людей с такими синдромами иммунная система излишне активно реагирует на любое раздражение. Например, при указанных заболеваниях регулярно повышается температура и возникают воспалительные процессы, даже без наличия инфекции. При автоиммунных заболеваниях используются препараты, угнетающие активность определенных клеток иммунитета.
Патологии в работе комплемента
Комплементарная система — неотъемлемая часть иммунитета, которая включает в себя ферменты, необходимые для борьбы с инфекциями. При неполадках в образовании этих ферментов или при нарушениях их функций организм менее эффективно справляется с любыми инфекциями, что часто приводит к воспалительным процессам и развитию аутоиммунных заболеваний. Одним из самых серьезных проявлений дефектов комплементарной системы является наследственный ангионевротический отек кожно-подкожной клетчатки и слизистых оболочек (отек Квинке). Это состояние опасно для жизни и возникает у людей с иммунодефицитом без видимых причин. В таких случаях человеку могут вводить нужные ферменты, делать переливание плазмы крови и при необходимости проводить антибактериальную терапию.
Дефицит костного мозга
Эта категория охватывает заболевания, связанные с нарушением функции кроветворения. К ним относятся разные виды анемии Фанкони, врожденные дискератозы и синдромы костномозговой недостаточности. В зависимости от вида и степени тяжести болезни пациентам назначают стимуляцию кроветворения с применением лекарств, переливают необходимые компоненты крови и проводят трансплантацию костного мозга.
Фенокопии первичных иммунодефицитов
К этой категории можно отнести любое из описанных выше иммунодефицитных состояний. Они выделяются в отдельную группу, потому что являются результатом спонтанной мутации и не могут быть унаследованы.
Признаки первичного иммунодефицита
В большинстве случаев первичный иммунодефицит проявляется в первые недели или месяцы жизни, но часто эти состояния остаются нераспознанными, так как их приписывают младенческой незрелости иммунитета.

Специалисты оценивают, что от 70 до 90% случаев первичного иммунодефицита остаются нераспознанными.
Синдромы, входящие в обширную группу ПИД, могут проявляться различными симптомами, но иммунологи выделяют несколько признаков, которые могут указывать на врожденные ошибки иммунитета.
Признаки первичного иммунодефицита:
- частые инфекционные заболевания и воспалительные процессы: восемь и более гнойных отитов, два или более тяжелых синусита, две или более пневмонии в течение года;
- генерализованная форма заболеваний (инфекции быстро охватывают большое количество органов и систем организма), атипичное течение заболеваний;
- плохая восприимчивость к антибактериальной терапии: необходим длительный (более 2 недель) прием антибиотиков или их внутривенное введение;
- нарушение пищеварения, длительная диарея с потерей веса;
- частые абсцессы (гнойные воспаления) кожи или других органов, грибковые заболевания слизистых оболочек и кожи (кандидозы);
- повышенная температура тела, если других признаков инфекции нет, или, наоборот, нехарактерное отсутствие жара при сильном воспалительном процессе;
- аутоиммунные заболевания и пороки развития сердца, органов ЖКТ, скелета;
- серьезные и нетипичные осложнения после прививок и хирургических вмешательств.
Если у вашего малыша обнаружены два или более признака из этого перечня, необходимо незамедлительно обратиться к врачу для исключения или подтверждения первичного иммунодефицита.
Какому специалисту обратиться при подозрении на первичный иммунодефицит
Определение и лечение первичного иммунодефицита осуществляет аллерголог-иммунолог. Для выявления причин и уточнения формы ПИД может потребоваться помощь генетика, а для лечения сопутствующих заболеваний — консультации эндокринолога, инфекциониста, педиатра, дерматолога. Во время приема врач собирает информацию о жалобах, анамнезе развития ребенка и перенесенных заболеваниях, а также выясняет семейный анамнез. После этого разрабатывается план обследования, включающий лабораторные (в том числе генетические тесты) и инструментальные методы диагностики.
Лабораторное обследование
Анализ общего состава крови помогает определить снижение уровня лейкоцитов.
При биохимическом исследовании крови уменьшение уровня белка может указывать на иммунодефицитные состояния.
Для выявления ПИД рекомендуется проведение исследования на наличие антител класса М, G и А, которое позволяет оценить работу гуморального иммунитета, а также различные виды лимфоцитов для выявления эффективности клеточного иммунитета.
Для подтверждения диагноза и выявления причин иммунодефицитного состояния, проводится молекулярно-генетический анализ. При подозрении на конкретную форму ПИД выполняется исследование генов, ответственных за это нарушение иммунитета. Если мутация не обнаружена, необходимо провести полное экзомное или геномное секвенирование для уточнения формы ПИД. Экзомное секвенирование — это исследование, позволяющее расшифровать гены, участвующие в кодировании белков, а геномное секвенирование — более глубокий тест, анализирующий также «молчаливые» области генома, не участвующие в кодировании.
Анализ на обнаружение TREC и KREC является также полезным для выявления дефектов в Т-клеточном и В-клеточном звене иммунитета. Эти маленькие фрагменты ДНК отсекаются от цепи ДНК в процессе созревания Т- и В-клеток. По количеству таких фрагментов можно определить, достаточно ли этих лимфоцитов для нормального функционирования иммунной системы.
Диагностика с использованием инструментальных методов
Кроме того, пациенту могут назначить УЗИ, компьютерную томографию или рентгенографию, чтобы определить степень повреждения внутренних органов вследствие нарушений иммунитета и сопутствующих заболеваний.
Методы лечения первичного иммунодефицита
Для пациентов с первичным иммунодефицитом очень важно избегать заражений и вакцинации живыми вакцинами (против полиомиелита, ветрянки, паротита, кори, туберкулеза). Лечение инфекционных заболеваний проводится с помощью антибиотиков, а при необходимости осуществляются профилактические курсы антибактериальной терапии. Если дефицит иммунитета вызван недостатком защитных антител, пациентам назначают иммуноглобулины, которые увеличивают организму сопротивляемость.
Для большинства видов первичного иммунодефицита рекомендуется трансплантация костного мозга или гемопоэтических стволовых клеток. В настоящее время также активно развиваются генные методы лечения первичных иммунодефицитов.
Процедура трансплантации костного мозга
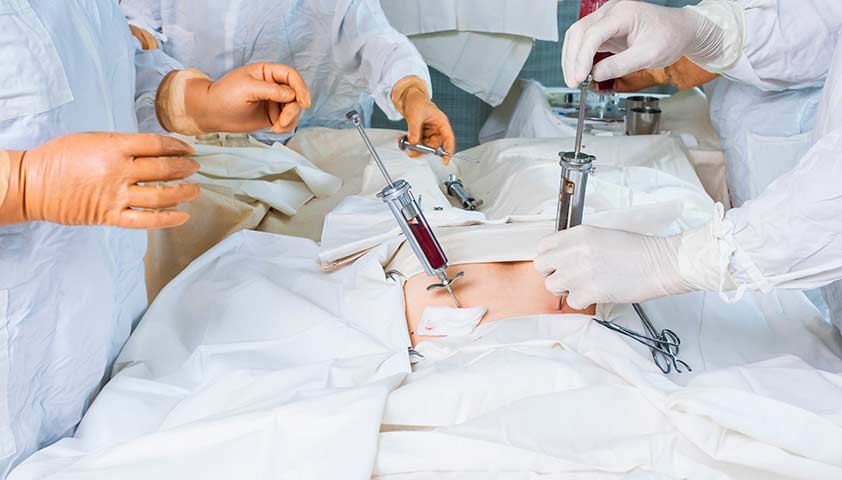
Костный мозг производит гемопоэтические клетки, из которых впоследствии образуются все составляющие крови, включая лимфоциты, необходимые для нормального функционирования иммунной системы. Успешная трансплантация донорского костного мозга или его стволовых клеток «перезапускает» кровообращение у человека с ПИД, в организме реципиента РеципиентЧеловек, которому переливают донорскую кровь или пересаживают донорский орган. начинает производиться необходимое количество здоровых лимфоцитов. Обычно это происходит по следующей схеме.
Сначала происходит подбор донора: необходимо, чтобы он был максимально совместим с получателем, иначе организм принимающего отвергнет пересаженные клетки. Совместимость определяется наличием одинаковых антигенных комплексов системы HLA — набора белков-антигенов, которые находятся на поверхности клеток и регулируют иммунный ответ. Костный мозг у донора извлекается из тазовых костей с помощью специальных игл. Эта процедура проводится под наркозом и абсолютно безболезненна и безопасна, даже для маленьких детей. Существует также альтернативный метод: донору проводят специальную обработку, после чего в его крови появляется значительное количество стволовых клеток. Затем их собирают при помощи специального оборудования.
Перед проведением трансплантации пациенту с иммунодефицитным состоянием проводят курс химиотерапии, который практически полностью уничтожает его кроветворную систему, ведь и слабый иммунитет может привести к отторжению иностранного биоматериала.
Во время и после трансплантации пациент находится в стерильной палате, чтобы избежать инфекций. Ему также переливают тромбоконцентрат и эритроцитную массу — препараты, содержащие тромбоциты и эритроциты, которых не хватает пациенту в период восстановления кроветворной системы. Даже после успешного завершения лечения пациент остается под наблюдением врача и нуждается в регулярных осмотрах.
Родители не могут выступать в качестве доноров костного мозга для своих детей. Подходящими донорами для реципиента могут быть его братья или сестры
Процедура пересадки костного мозга не всегда оказывается успешной, так как в 20–50% случаев организм получателя начинает атаковать клетки донора, воспринимая их как чужеродные элементы, что называется реакцией «трансплантат против хозяина» (РТПХ). В лучшем случае это приводит к возвращению организма к исходному иммунодефицитному состоянию. В худшем – собственные клетки начинают атаковать организм, что напоминает аутоиммунное заболевание. Для подавления РТПХ применяются лекарства, угнетающие иммунитет.
Генная терапия
Применение генной терапии включает в себя использование стволовых клеток, но в отличие от донорских, они берутся у самого пациента. У людей с первичным иммунодефицитом (ПИД) происходит сбор стволовых клеток, в которые с помощью вируса вводится здоровая версия гена, дефект которого привел к иммунодефицитному состоянию. Обработанный материал переливают обратно пациенту. Этот метод терапии исключает необходимость трансплантации костного мозга, однако существует риск возникновения лейкемии из-за вирусов, используемых для внедрения здорового гена. В настоящее время такое лечение является экспериментальным и не подходит для всех форм ПИД, однако в будущем оно, вероятно, сможет заменить пересадку костного мозга.
Прогноз первичного иммунодефицита
Прогноз зависит от характера заболевания и скорости установления диагноза и начала лечения. В случае тяжелых комбинированных иммунодефицитов благоприятное исход возможно, если правильный диагноз был поставлен в первые 3 месяца жизни и после этого успешно проведена трансплантация костного мозга. В таких случаях ребенок выживает в 90–95% случаев. Без необходимой терапии 98% детей с этим диагнозом умирают в первые 2 года жизни.
Пациенты с дефектом комплемента или дефицитом антител при ранней диагностике и адекватной терапии в большинстве случаев имеют благоприятный прогноз. При ошибках клеточного иммунитета и иммунодефицитах, ассоциированных с синдромальными проявлениями, прогноз зависит от множества факторов.
Меры по профилактике первичного иммунодефицита
Нет специфических методов профилактики первичных иммунодефицитов, так как их появление обусловлено генетическими дефектами, на которые невозможно воздействовать.
Будущие родители могут снизить риск рождения ребенка с первичным иммунодефицитом, проходя до зачатия скрининг на наиболее распространенные генетические мутации. Это особенно важно для тех, у кого в семье уже были случаи детей с наследственными заболеваниями, включая иммунодефицит.
Для оценки вероятности врожденных заболеваний, включая синдромы, связанные с первичным иммунодефицитом, используются неинвазивные методы обследования плода: комбинированный скрининг, проводимый в 1-м и 2-м триместрах, а также НИПТ — неинвазивные пренатальные тесты. При высоком риске наследственных и генетических заболеваний могут быть назначены инвазивные исследования с использованием хорионических ворсин и околоплодной жидкости для точного уточнения диагноза.
Самые сложные формы ПИД — серьезные комбинированные иммунодефициты, а также некоторые другие типы врожденных дефектов иммунитета, могут быть выявлены непосредственно после рождения ребенка с помощью тестов TREC и KREC. Например, в США это исследование является частью обязательного скрининга новорожденных. Вовремя обнаруженные заболевания увеличивают шансы на успешное лечение и сохранение качества жизни.
Источники
- Болков М. А., Тузанкина И. А., Шинвари Х. З., Черемохин Д. А. Классификация врожденных дефектов иммунитета человека, обновленная экспертами комитета Международного союза иммунологических обществ в 2019 году / Российский иммунологический журнал. 2021. №24(1). С. 7–68.
- Первичные иммунодефициты с преимущественной недостаточностью синтеза антител: клинические рекомендации / Российская ассоциация аллергологов и клинических иммунологов, Национальная ассоциация экспертов в области первичных иммунодефицитов. 2022.
- Фернандез Дж. Обзор иммунодефицитных состояний // MSD. 2023.
- Buckley R. H. Molecular defects in human severe combined immunodeficiency and approaches to immune reconstitution // Annu Rev Immunol. 2004. Vol. 22. P. 625–655. doi:10.1146/annurev.immunol.22.012703.104614
- Bousfiha A., Jeddane L., Picard C., et al. Human Inborn errors of immunity: 2019 Update of the IUIS Phenotypical Classification // J Clin Immunol. 2020. Vol. 40(1). P. 66–81. doi:10.1007/s10875-020-00758-x
- Meyts I., Bousfiha A., Duff C., et al. Primary immunodeficiencies: a decade of progress and a promising future // Front Immunol. 2021. Vol. 18:11. P. 625753. doi:10.3389/fimmu.2020.625753
Видео по теме:
Вопрос-ответ:
Чем характеризуется первичный иммунодефицит?
Первичный иммунодефицит – это группа наследственных заболеваний, которые связаны с нарушением развития или функции элементов иммунной системы. У пациентов с первичным иммунодефицитом наблюдается повышенная восприимчивость к инфекциям и возможные аутоиммунные проявления.
Каковы основные признаки первичного иммунодефицита?
Основные признаки первичного иммунодефицита включают частые и тяжелые инфекции, которые не поддаются стандартному лечению, рецидивирующие инфекции, замедленное заживление ран и язв, а также возможные аутоиммунные проявления, такие как аллергии или воспалительные заболевания.
Как диагностируется первичный иммунодефицит?
Диагностика первичного иммунодефицита включает в себя клинический анализ симптомов и анамнеза, проверку уровня антител в крови, иммуноглобулинов, а также проведение генетических тестов. Точная диагностика позволяет определить вид и характер иммунодефицита для выбора оптимального лечения.
Каков прогноз для пациентов с первичным иммунодефицитом?
Прогноз для пациентов с первичным иммунодефицитом зависит от типа и тяжести заболевания, своевременности диагностики и назначенного лечения. При поддерживающей терапии и профилактике инфекций большинство пациентов способны вести активный образ жизни и минимизировать риски осложнений.
Можно ли предотвратить появление первичного иммунодефицита?
Поскольку первичный иммунодефицит обусловлен генетическими нарушениями, предотвратить его развитие путем изменения стиля жизни невозможно. Однако ранняя диагностика и своевременное начало лечения могут значительно улучшить прогноз для пациентов с этим заболеванием.
Чем характеризуется первичный иммунодефицит?
Первичный иммунодефицит — это группа редких наследственных заболеваний, которые снижают функцию иммунной системы организма и делают его более уязвимым к инфекциям. Эти расстройства могут проявляться различными способами, включая повышенную частоту и тяжесть инфекций, задержку роста и развития, аутоиммунные проявления и другие.