Орган печени играет ключевую роль во множестве физиологических процессов, необходимых для поддержания жизнедеятельности всего организма.
Регуляция усвоения углеводов. При употреблении продуктов с высоким содержанием углеводов (например, хлеб или макароны), они превращаются в глюкозу, которая затем поступает в кровь. Печень контролирует уровень глюкозы в крови, сохраняя излишки в виде гликогена. В случае снижения содержания глюкозы в крови, например, при большом промежутке между приемами пищи или во время физических нагрузок, печень преобразует гликоген обратно в глюкозу и высвобождает ее в кровь, чтобы обеспечить организм необходимой энергией.
Обработка жиров. Главная функция печени заключается в том, чтобы перерабатывать жиры, поступающие с пищей: здесь они расщепляются на жирные кислоты и глицерин, после чего либо используются в качестве источника энергии, либо превращаются в энергетические резервы и сохраняются в жировой ткани.
Синтез холестерина. Одна из основных функций печени — это производство холестерина. Это вещество, по своей консистенции напоминающее воск, необходимо для построения клеточных мембран и синтеза некоторых гормонов (среди них — эстрогены, тестостерон, кортизол).
Хотя холестерин участвует во многих важных процессах в организме, его избыток представляет опасность: он способствует образованию атеросклеротических бляшек на стенках артерий, что увеличивает риск сердечных заболеваний и опасных осложнений: инфаркта, инсульта. Задача печени — производить холестерин с учетом того, что частично это вещество поступает в организм с пищей. При необходимости орган нейтрализует его излишки и выводит их из организма.
Часть синтезируемого холестерина печень преобразует в желчные кислоты. Они необходимы для расщепления и переваривания жиров, поступающих с пищей, усвоения жирорастворимых витаминов — A, D, E, K.
Печень служит местом хранения важных питательных веществ, включая витамины A, D, E, K и B12, а также железа и меди.
Производство белков. Белки создаются в печени, где они играют ключевую роль во многих физиологических процессах. Например, альбумин помогает предотвратить проникновение крови через стенки сосудов в ткани и отвечает за доставку гормонов, витаминов и лекарств по всему организму. Протромбин и фибриноген поддерживают нормальное свертывание крови, образуя сгусток на месте раны, чтобы предотвратить излишнюю потерю крови. Липопротеины отвечают за перенос жиров.
Отдельная группа белков, которые синтезируются печенью, включает в себя иммунные белки. Например, это иммуноглобулины, которые участвуют в иммунной реакции, или белки острой фазы, которые активизируются в ответ на воспаление. Они играют важную роль в борьбе с инфекциями.
Очищение организма от токсинов. Ещё одно важное задание, которое выполняет печень — это очищение и вывод из организма вредных веществ, поступающих с пищей или лекарствами, а также образующихся в процессе обмена веществ. Например, она нейтрализует токсичный для организма аммиак, превращая его в мочевину, которая затем выводится с мочой.
Что такое печеночная недостаточность
Печеночная недостаточность — это опасное состояние, при котором печень из-за длительного воспаления или негативного воздействия вредных агентов теряет способность выполнять свои функции.
При печеночной недостаточности некоторые важные молекулы не производятся, другие не расщепляются и не выводятся из организма. Это приводит к нарушению важных физиологических процессов.
Из-за дефицита ферментов происходит ухудшение процессов переваривания и усвоения пищи. Нарушение в усвоении или синтезе углеводов, жиров и белков может проявиться в изменении веса, ослаблении иммунной системы, нарушении свертываемости крови и снижении выносливости. Накопление токсинов и отходов, образующихся в ходе метаболических процессов, способно вызвать целый ряд системных нарушений, включая дисфункцию мозга.
Причины нарушения функций печени
Печень может потерять свои функции по множеству причин — от нездорового образа жизни до инфекционных, автоиммунных и онкологических заболеваний.
Часто она становится жертвой вирусных гепатитов, в частности B и C типов, когда не предоставляется должное лечение или при тяжелом течении инфекционного заболевания. Вызванное этими вирусами длительное воспаление приводит к тому, что клетки печени заменяются рубцовой (соединительной) тканью, и орган постепенно теряет свою функцию.
Печёночная недостаточность может возникнуть из-за токсического воздействия на печень. Это может быть связано с получением ядов от лекарств, растений или грибов, употреблением низкокачественного алкоголя. Часто причиной проблем с печенью становится чрезмерное употребление алкоголя. При длительном и чрезмерном употреблении спиртных напитков в печени накапливаются токсичные продукты алкогольного распада, такие как ацетальдегид. Эти вещества вызывают воспаление и разрушение гепатоцитов — клеток печени. По мере выздоровления они заменяются неработающим соединительным тканью.
Избыточное скопление токсичных веществ в печени может быть вызвано не только нарушениями обмена веществ, которые имеют генетическую природу. К таким нарушениям относятся, например, болезнь Вильсона-Коновалова-Вестфаля (когда важные органы, включая печень, заполняются медью) или гемохроматоз (патология, при которой организм накапливает избыточное количество железа, которое также отложивается в печени).
Поводом для развития печеночной недостаточности чаще всего становятся различные заболевания, приводящие к нарушению кровообращения в органах (например, болезни сердечно-сосудистой системы или сахарный диабет). Вследствие этого в печени наблюдается застой крови, что влечет за собой снижение её функциональности. Аутоиммунные расстройства, при которых организм нападает на собственные клетки, также способны вызывать хроническое воспаление и повреждение ткани органа. Кроме того, нарушить нормальную структуру и функции печени могут онкологические заболевания — как первичные опухоли печени, так и метастазы новообразований других органов.
Неправильное питание — это когда в рационе слишком много жирной еды, углеводов и недостаточное количество витаминов и минералов, что может привести к нарушению функций печени. Если в организме не хватает необходимых веществ (особенно витамины группы B, цинк и селен), то печень не может правильно очищать кровь, синтезировать белки и выполнять другие важные функции. Плохое питание также может вызвать лишний вес и ожирение, что является дополнительными факторами риска для заболеваний печени.
Иногда причина нарушений не удается определить, и в таких случаях говорят о идиопатической печеночной недостаточности.
Группы риска для развития синдрома печеночной недостаточности:
- люди, которые нуждаются в длительном лечении сильнодействующими препаратами, к примеру, при борьбе с онкологическими заболеваниями;
- работники опасных производств (например, с промышленными растворителями), не соблюдающие правила безопасности;
- пациенты, страдающие от автоиммунных заболеваний, при которых иммунная система атакует клетки печени;
- люди с наследственным склонностью к некоторым хроническим заболеваниям, включая метаболические;
- пациенты, страдающие ожирением или сахарным диабетом второго типа;
- пациенты с ослабленным иммунитетом;
- индивидуумы, ведущие нездоровый образ жизни;
- люди, злоупотребляющие алкогольными напитками.
Виды недостаточности печени
Существует несколько критериев классификации печеночной недостаточности, включая скорость появления симптомов заболевания, причину возникновения и степень нарушения функций печени.
По скорости развития:
- Острая печеночная недостаточность развивается быстро, в течение нескольких недель или даже дней после начального токсического поражения органа. Она может возникнуть из-за инфекционных заболеваний, при приеме токсичных веществ (например, при передозировке парацетамола) или острой сердечной недостаточности;
- Хроническая печеночная недостаточность развивается в течение нескольких месяцев или лет и чаще всего связана с продолжительными хроническими заболеваниями органа, такими как цирроз.
По причине возникновения:
- Печень может испытывать токсическое воздействие, вызванное алкоголем или превышением дозировки лекарств;
- Инфекционные заболевания могут привести к нарушению работы печени из-за вирусов, бактерий или паразитов;
- Плохое кровообращение может быть причиной ишемической печеночной недостаточности;
- Различные нарушения обмена веществ могут вызвать метаболическую печеночную недостаточность.
В зависимости от степени нарушения функций печени:
- При компенсированной недостаточности функции печени симптомы могут быть отсутствующими благодаря компенсационным механизмам организма;
- Декомпенсированная форма характеризуется появлением клинических симптомов и осложнений, таких как желтуха, асцит, энцефалопатия из-за накопления токсинов в крови, и коагулопатия.
По степени выраженности симптомов:
- легкая степень: присутствует небольшое увеличение уровня печеночных ферментов в крови (это свидетельствует о повреждении клеток печени), незначительные изменения в общем состоянии пациента;
- умеренная: усиливаются такие признаки, как усталость, утрата аппетита, появление желтухи, общее состояние человека значительно ухудшается;
- тяжелая: возникают различные осложнения со стороны других систем и органов — энцефалопатия, коагулопатия. Часто требуется госпитализация, в самых тяжелых случаях иногда может потребоваться даже трансплантация печени.
Патология печени может возникать на уровне клеток или органной системы. В первом случае осложнение развивается из-за поражения гепатоцитов — основных клеток печени, выполняющих важные функции обмена веществ и детоксикации организма. Во втором случае заболевание не всегда связано с повреждением гепатоцитов, а может быть вызвано, например, нарушением кровообращения в печени или нарушением оттока желчи.
Прогрессирование патологии печени
Развитие печеночной недостаточности происходит поэтапно. В большинстве случаев начало заболевания связано с поражением гепатоцитов — основных клеток печени. Такое поражение может быть вызвано различными причинами — вирусами (например, гепатитом C), алкоголем или наркотиками, а также продолжительным стрессом. Также недостаточность печени может развиться из-за накопления жировых молекул в клетках печени (жировой дистрофии).
При разрушении гепатоцитов начинается воспалительный процесс, в результате которого на месте поврежденных клеток печени образуются «вспомогательные» клетки соединительной ткани. Они не могут выполнять функции гепатоцитов, поэтому с появлением соединительной ткани работа печени постепенно нарушается.
Процесс, который называется фиброзом, начинается при долгом воздействии разрушающих факторов и сопровождающем воспалении, что приводит к постепенному прогрессированию фиброза и развитию цирроза – состоянию, при котором большая часть ткани печени заменяется соединительной тканью. В результате этого основные функции печени практически полностью теряются. Продвигаясь, цирроз может вызвать печёночную недостаточность.
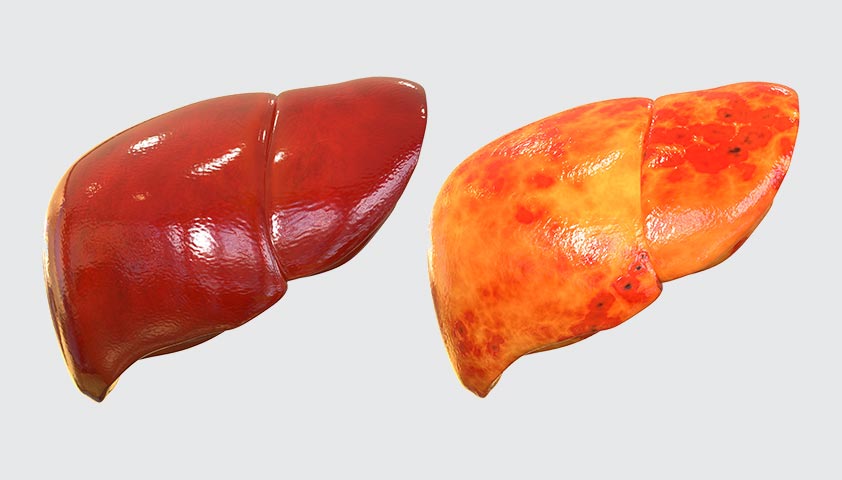
При ожирении печени орган теряет до 25% функциональных клеток, при фиброзе – до 80%. При циррозе остается менее 10% здоровой ткани
Этапы печёночной недостаточности
Существует четыре этапа печёночной недостаточности.
Первая стадия (начальная) характеризуется небольшими структурными изменениями в ткани печени, которые пока не приводят к заметным симптомам или серьезным нарушениям функций. На этом этапе может развиваться стеатоз (накопление жира в гепатоцитах), легкое воспаление с повреждением гепатоцитов, образование небольшого количества фиброзной ткани (часто незаметное при инструментальном обследовании).
В гепатоцитах увеличивается концентрация свободных радикалов — агрессивных веществ, которые формируются в процессе метаболизма или попадают в организм с загрязненным воздухом и некачественной пищей. Они могут разрушать клеточные мембраны и приводить к повреждению и преждевременному старению всех клеток организма. В норме эти вещества нейтрализуются и безопасно выводятся из организма печенью, но при печеночной недостаточности этот процесс замедляется.
В результатам биохимического анализа обнаруживаются незначительные изменения: увеличение уровня печеночных ферментов в крови, таких как АЛТ и АСТ, указывает на разрушение клеток печени.
В случае начала лечения на данной стадии и коррекции образа жизни можно остановить прогрессирование заболевания.
Этап 2 (компенсированный). На данном этапе происходит дальнейшее разрушение клеток и усиление формирования соединительной ткани, заменяющей гепатоциты. Изменения уже достаточно заметны при проведении инструментальных исследований, таких как УЗИ, компьютерная томография, магнитно-резонансная томография. При гистологическом анализе биопсийного материала (образца ткани печени) обнаруживаются характерные изменения.
На данном этапе организм еще способен компенсировать ухудшение состояния печени, стимулируя работу оставшихся здоровых гепатоцитов, однако в других органах и системах уже возникают значительные нарушения. Например, по мере увеличения фиброза ухудшается кровоток в портальной вене — сосуде, через который к печени поступает кровь из органов желудочно-кишечного тракта. Это приводит к повышению давления в ней, варикозному расширению вен в пищеводе и желудке, скоплению жидкости в брюшной полости.
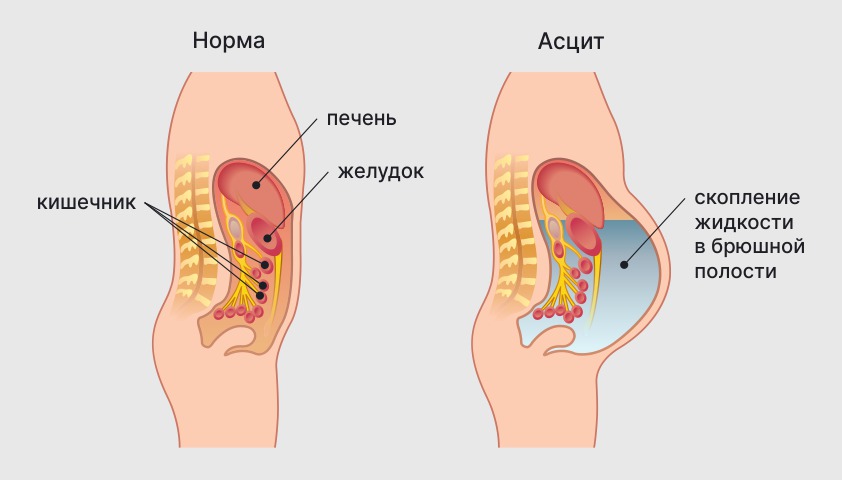
Накопление жидкости в брюшной полости (асцит) делает живот округлым и твердым, как во время беременности
Несмотря на то, что на данном этапе повреждения печени уже более серьезны, все еще возможно частичное восстановление органа и его функционирования.
Этап 3 (декомпенсированный). Организм больше не способен компенсировать повреждения печени. Это приводит к тому, что орган слабее защищает организм от токсинов, не способен достаточно синтезировать важные вещества и выполнять свои функции. Работа всех внутренних органов нарушается. Например, из-за большого количества токсинов в крови усиливаются признаки энцефалопатии (нарушение функций головного мозга), а из-за недостатка белков, отвечающих за свёртываемость крови, увеличивается вероятность кровотечений. Прогрессирование портальной гипертензии может привести к кровотечениям из варикозно расширенных вен пищевода и желудка, что потенциально опасно для жизни. Накопление жидкости в тканях распространяется на область лёгких и полостей, где они находятся, — это приводит к нарушению дыхательной функции.
На четвертой стадии (так называемой терминальной) отмечается критическое ухудшение работы печени и других ключевых органов. Здоровые клетки печени практически полностью заменяются рубцовой (соединительной) тканью. Снижение производства белков существенно нарушает свертываемость крови, увеличивая вероятность возникновения опасных внутренних кровотечений. Портальное гипертонус достигает пика, вызывая обширное венозное расширение (варикоз) и повышая риск жизнеугрожающих кровотечений из вен пищевода и желудка. Печеночная энцефалопатия прогрессирует до самой тяжелой формы с глубокими нарушениями сознания, вплоть до комы. Развивается множественная органная недостаточность — нарушение работы нескольких жизненно важных органов. Без трансплантации печени это состояние приводит к смерти.
Признаки недостаточной функции печени
Отклонения в работе печени могут проявляться по-разному — от незначительных неприятных ощущений до серьёзных угроз жизни.
Обычно симптомы появляются постепенно, однако иногда могут возникнуть внезапно и продолжать развиваться с высокой скоростью.
На начальных этапах заболевания человек может ощущать усталость и повышенную слабость — это один из первых сигналов о том, что печень испытывает трудности с очищением крови от токсинов. Также могут наблюдаться расстройства в работе пищеварительной системы: ухудшение аппетита, тошнота и даже рвота. Из-за недостаточного питания человек значительно теряет в весе.
Если не проводить лечение болезни, симптомы будут прогрессировать. Появление желтухи — один из признаков серьезного поражения печени. Кожа и белки глаз приобретают желтоватый оттенок из-за повышенного уровня билирубина в крови. Это вещество ярко-желтого цвета образуется в процессе обмена веществ и утилизируется печенью. В случае нарушений в работе печени, билирубин скапливается в организме и окрашивает ткани. На фоне нарушений обмена билирубина они меняют свой цвет и выделения: моча становится темной, а стул, наоборот, светлеет.
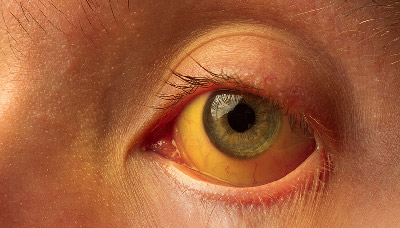
Желтушность кожи или белков в глазах — один из наиболее ярких признаков нарушения работы печени
При нарушении функции печени, желчные кислоты скапливаются в тканях и органах. Это вызывает зуд и раздражение кожи.
Заметить увеличение объема живота, одышку, тяжесть в ногах также может человек — это происходит из-за задержки жидкости в тканях и органах на фоне ухудшения кровообращения в печеночной вене.
Еще один возможный признак поражения печени — синяки, возникающие без явных травм. Это происходит из-за нарушения свертываемости крови. По той же причине появляются более частые и сильные кровотечения, например при надрезах или уколов в кожу.
Поздние этапы печеночной недостаточности характеризуются серьезными неврологическими симптомами, вызванными накоплением токсинов в крови и их воздействием на ткани мозга. Проявления могут быть разной степени тяжести — от легкой потери памяти и нарушения сна до дрожи рук, нарушений речи, путаницы сознания, галлюцинаций и даже комы.
При развитии печеночной недостаточности могут возникнуть проблемы с почками — появление отёчности, уменьшение частоты мочеиспускания.
Диагностика нарушений функции печени
Определение нарушений функции печени имеет важное значение для успешного лечения: нельзя назначать лекарства наугад. Важно выявить причины заболевания, разработать индивидуальный план лечения, учитывающий все особенности заболевания и состояния организма.
Основная проблема заключается в том, что болезнь часто продолжительное время протекает скрытно. Поэтому может оказаться сложно заметить начало заболевания и своевременно принять необходимые меры. Если не начать лечение, состояние будет ухудшаться и приведет к необратимым последствиям. При любых признаках, даже незначительных или неярко выраженных, необходимо обратиться к врачу и пройти осмотр.
Ко какому специалисту обратиться при печеночной недостаточности
Для оценки работы печени нужно обратиться к терапевту или гастроэнтерологу. Врач проведет первичный осмотр, подробно выяснит симптомы и особенности здоровья, и назначит необходимые исследования.
При несвойственном течении болезни потребуется консультация специалиста по печени — гепатолога. Если у вас есть подозрения на вирусный гепатит, может понадобиться консультация инфекциониста, а при подозрении на рак печени — специалиста онколога.
Лабораторная диагностика при нарушении функций печени
Для выявления признаков анемии, которая может быть результатом хронического воспаления или потери крови, иногда сопровождающих нарушение функций печени, например из-за варикозного расширения вен пищевода при портальной гипертензии, проводится общий анализ крови.
Изучение состава крови сможет дать информацию о функционировании печени. Повышенный уровень печеночных ферментов, включая аланинаминотрансферазу (АЛТ) и аспартатаминотрансферазу (АСТ), указывает на повреждение клеток печени. Низкий уровень альбумина может свидетельствовать о нарушениях в производстве белков и других веществ органом. Высокий уровень билирубина указывает на неэффективное утилизирование его печенью.
Помимо этого, врач может назначить дополнительные исследования, такие как анализ свертываемости крови.
При подозрении на вирусные гепатиты проводят анализы на наличие антител в организме.
Для оценки степени поражения печени врач может назначить биопсию. Отрывок ткани извлекается из печени с помощью длинной тонкой иглы и направляется на гистологическое исследование в лабораторию. Этот анализ помогает выявить фиброз, цирроз, жировое заболевание или другие патологии клеток печени.
Инструментальная диагностика
Инструментальные методы имеют важное значение в диагностике печеночной недостаточности и определении степени поражения печени.
Один из простых и в то же время информативных методов — ультразвуковое исследование (УЗИ) печени. С его помощью можно оценить изменения в структуре органа и выявить фиброз, жировое заболевание, кисты или опухоли. УЗИ с доплерометрией используют для визуализации кровотока в портальной вене и других крупных сосудах печени.
Более подробную визуализацию предоставляет компьютерная томография (КТ) органов брюшной полости. Это исследование позволяет определить степень поражения печени, выявить скопление жидкости в брюшной полости, а также выявить портальную гипертензию.
Для оценки степени фиброза и цирроза печени, а также для исключения или подтверждения опухолевых процессов используют магнитно-резонансную томографию (МРТ).
Для определения степени фиброза печени врач может назначить эластографию – неинвазивный метод, который использует ультразвуковые волны для определения стеатоза и степени фиброза печени путем оценки жесткости и эластичности тканей печени.
Для диагностики изменений в структуре вен пищевода и желудка, которые часто возникают при портальной гипертензии, проводится эндоскопическое исследование пищевода и желудка.
Лечение печёночной недостаточности
Главная цель терапии печеночной недостаточности — устранение основной причины дисфункции органа. Например, при инфекционных заболеваниях используются антибактериальные, противовирусные или противопаразитарные препараты, а при аутоиммунных нарушениях — средства, подавляющие иммунную систему. В случае нарушений оттока желчи, вызванных желчнокаменной болезнью, может потребоваться хирургическое вмешательство. При развитии заболевания печени вследствие ожирения или чрезмерного употребления алкоголя, необходимы меры по нормализации веса и работе с зависимостью.
Помимо устранения причины печеночной недостаточности, назначают гепатопротекторы — препараты, которые защищают клетки печени от повреждений и способствуют их восстановлению. Иногда используются лекарства, которые помогают снизить уровень токсинов в крови. Такие средства особенно важны при печеночной энцефалопатии. При наличии скопления жидкости в брюшной полости выписывают мочегонные препараты (диуретики) или проводят эвакуацию жидкости с помощью пункции.
Хирургическое лечение печеночной недостаточности
При наличии серьезных симптомов печеночной недостаточности, при отсутствии результатов от консервативного лечения и невозможности восстановления функций печени, необходимо провести трансплантацию.
Это операция, во время которой больной орган заменяется здоровым органом от донора. Для успешного результата необходима тщательная подготовка и последующая длительная реабилитация с использованием иммуносупрессивных препаратов (необходимых для предотвращения отторжения новой печени). Зачастую это единственный способ спасти жизнь пациенту с тяжелой печеночной недостаточностью.
Изменение образа жизни
Изменение образа жизни играет ключевую роль в лечении проблем с печенью. Прежде всего, важно обратить внимание на питание — при печеночной недостаточности оно имеет свои особенности. Например, рекомендуется сократить потребление белковой пищи — мяса, бобов. Это способствует снижению производства аммиака и других токсинов, которые печень не может полностью обработать.
Также стоит ограничить употребление соли: избыток натрия приводит к задержке жидкости в организме, что увеличивает нагрузку на печень и может ухудшить симптомы.
Люди, страдающие от патологии печени, часто испытывают дефицит определенных витаминов и минералов. Очень важно включать в питание продукты, богатые витаминами группы B, витамином K, цинком и другими важными микроэлементами. Врачи могут назначить прием биологически активных добавок в случае необходимости. Важно помнить, что самостоятельное принятие витаминов строго запрещено, так как это может негативно повлиять на ход заболевания.
При печеночной недостаточности принимать любые лекарства, включая безрецептурные, можно только по строгим показаниям и под строгим наблюдением врача.
Потребление алкоголя является причиной нанесения прямого вреда клеткам печени — это способствует развитию воспаления, фиброза и даже цирроза, а также увеличивает количество токсинов в организме. Отказ от алкоголя помогает предотвратить дальнейшее повреждение печени и дает органу шанс на восстановление.

Даже если алкоголь не является основной причиной болезни, он всегда усугубляет течение печеночной недостаточности
Физическая форма оказывает значительное влияние на состояние печени: лишний вес и ожирение увеличивают риск развития жирового гепатоза, а также увеличивают нагрузку на орган и на весь организм. Поэтому для людей с печеночной недостаточностью любой степени важно следить за тем, чтобы не превышать оптимальный индекс массы тела Индекс массы тела (ИМТ) – показатель, используемый для оценки соответствия массы тела и для выявления лишнего веса или ожирения. Рассчитывается как отношение массы тела человека в килограммах к квадрату его роста в метрах.. В случае наличия избыточного веса не стоит пытаться избавиться от него без помощи специалиста. В этом случае рекомендуется обратиться к диетологу, чтобы он помог выявить нездоровые привычки и наладить образ жизни, способствующий похудению.
Прогноз печёночной недостаточности
Прогноз развития печеночной недостаточности зависит от множества факторов, таких как стадия заболевания, общее состояние пациента, возраст и своевременность начала лечения.
На ранних этапах патологии возможно остановить ущерб печени. При условии устранения причины заболевания и строгом следовании всем рекомендациям врачей, включая изменение образа жизни и питания, прогноз будет довольно благоприятным.
Однако на поздних стадиях возникают серьезные осложнения, такие как цирроз или почечная энцефалопатия, что ухудшает прогноз. В таких случаях может потребоваться пересадка печени. Хирургическое вмешательство дает шанс на восстановление, однако сопряжено с рисками и требует продолжительной реабилитации.
Осложнения при печеночной недостаточности
Недостаточность работы печени сопровождается целым рядом процессов, которые оказывают влияние на все тело. Серьезные нарушения функций печени могут спровоцировать появление различных состояний и заболеваний, таких как гепатоцеллюлярная карцинома (злокачественная опухоль печени), воспалительные процессы в других органах (например, в лёгких или головном мозге), нарушение обмена веществ (что может привести к развитию сахарного диабета).
Ухудшение способности печени очищать кровь от токсинов может привести к развитию печеночной энцефалопатии. Это состояние, при котором токсины из крови воздействуют на клетки мозга. В тяжелой форме печеночная энцефалопатия может привести к коме с высокой вероятностью летального исхода.
Кроме того, возможно развитие печеночной недостаточности сопровождается увеличением давления в портальной вене — основном сосуде, переносящем кровь от органов брюшной полости к печени. Эта ситуация известна как портальная гипертензия. Она может привести к кровотечению из вен пищевода и желудка, задержке жидкости в брюшной полости и увеличению селезенки.
Меры профилактики печеночной недостаточности
Развитие печеночного недостатка можно предотвратить или замедлить, придерживаясь ряда профилактических мероприятий. В первую очередь это коррекция образа жизни.
Так, регулярные физические нагрузки способствуют улучшению кровообращения: клеткам печени поступает больше кислорода и питательных веществ, что повышает эффективность ее работы. Физическая активность также помогает поддерживать здоровый вес и предотвращать ожирение, что снижает риск стеатоза печени.
Также стоит уделить внимание рациону. Для уменьшения нагрузки на печень рекомендуется употреблять меньше жирных и жареных продуктов. Чтобы сохранить нормальный вес и предотвратить накопление жира в клетках печени, рекомендуется сократить потребление сахара и высококалорийных блюд. Отказ от спиртного поможет уменьшить риск воспаления и повреждения клеток печени. При составлении питания стоит отдавать предпочтение пище, богатой клетчаткой, фруктам, овощам и нежирным белкам. Такой рацион помогает обеспечить печень необходимыми питательными веществами и не перегружать ее.
Для защиты печени от агрессивных воздействий необходимо избегать контакта с опасными веществами: при работе с потенциально опасными веществами, такими как лакокрасочные изделия или синтетические удобрения, следует использовать индивидуальные средства защиты (маски, респираторы, перчатки). Также желательно предпочитать более мягкие и безопасные средства для уборки. Все лекарственные препараты, включая те, которые кажутся безопасными (например, растительные), следует выбирать только совместно с врачом: их неправильное использование может нанести вред здоровью печени и всего организма.
Важную роль в поддержании здоровья печени играет профилактика инфекций, в частности вирусных гепатитов. Чтобы уменьшить риск заражения и развития воспалительных процессов в печени, необходимо делать вакцинацию, соблюдать правила гигиены и проходить регулярные медицинские осмотры.

Постоянный прием лекарств может оказать отрицательное воздействие на здоровье печени
Для людей, страдающих хроническими заболеваниями, особенно важно регулярно проходить скрининговые анализы


Источники
- Проблемы печени: советы от Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. 2022 год.
- Дегенерация печени: суть вопроса // Издательство StatPearls. 2023 год.
Видео по теме:
Вопрос-ответ:
Чем вызвана печёночная недостаточность?
Печёночная недостаточность может быть вызвана различными причинами, такими как алкогольное и наркотическое отравление, вирусные гепатиты, автоиммунные заболевания, хронические заболевания печени, опухоли и другие патологии.
Какие симптомы сопутствуют печёночной недостаточности?
Симптомы печёночной недостаточности могут включать увеличение печени, жуткое онемение, отёк, похолодевшие пальцы и кожу, желтуха, чувство усталости, слабость, нарушения сна, изменение аппетита и другие.
Как диагностируется печёночная недостаточность?
Диагностика печёночной недостаточности включает в себя медицинское обследование, анализы крови на уровень энзимов и функции печени, ультразвуковое и магнитно-резонансное исследование печени, биопсию печени и другие методы.
Каковы методы лечения печёночной недостаточности?
Лечение печёночной недостаточности зависит от причины её развития. Врач может назначить лекарства для улучшения функции печени, диету, лечение основного заболевания, пересадку печени в случае тяжёлых форм и другие методы.
Как можно предотвратить развитие печёночной недостаточности?
Для предотвращения развития печёночной недостаточности рекомендуется вести здоровый образ жизни, отказаться от вредных привычек, включая употребление алкоголя и наркотиков, соблюдать правильное питание, проходить регулярные медицинские осмотры и т.д.
Чем обусловлена печёночная недостаточность?
Печёночная недостаточность может быть вызвана различными причинами, включая алкогольную болезнь печени, вирусные гепатиты, цирроз печени, автоиммунные заболевания, нарушения обмена веществ и некоторые лекарственные препараты.