Менингит — это воспаление оболочек головного и спинного мозга, что является серьезным заболеванием, способным вызвать серьезные и долгосрочные осложнения, и без своевременного лечения может привести к смертельному исходу.
Менингит может быть вызван различными микроорганизмами, включая бактерии, вирусы, грибки и паразиты.
Самым опасным является бактериальный менингит, который приводит к смертельному исходу у приблизительно каждого десятого больного, а у каждого пятого возникают серьезные осложнения.
Виды менингита
Менингиты могут быть классифицированы по нескольким критериям.
По причинам:
- Инфекционный менингит вызван различными патогенами (вирусами, бактериями и другими).
- Неинфекционный (асептический) менингит развивается как осложнение некоторых аутоиммунных заболеваний (саркоидоза, болезни Бехчета, синдрома Шегрена, системной красной волчанки, гранулематоза), злокачественных процессов (например, лептоменингеального рака), при приёме некоторых лекарственных препаратов (нестероидные противовоспалительные препараты, антибиотики и другие).
По типу возбудителя (при инфекционном менингите):
- вирусный менингит — встречается приблизительно в половине случаев инфекционного менингита, характеризуется более легким течением по сравнению с бактериальным;
- бактериальный менингит — также встречается часто (примерно в 22% случаев), обычно имеет тяжелое течение;
- грибковый менингит — редко развивается (примерно в 7% случаев), обычно на фоне иммунодефицита (например, при ВИЧ, СПИДе, онкологических заболеваниях и т. д.);
- паразитарный менингит — обычно возникает на фоне иммунодефицита;
- смешанный менингит.
Кроме того, инфекция может охватывать только оболочки головного и спинного мозга (изолированный инфекционный менингит) или распространяться на весь организм, в том числе и на оболочки мозга (вторичный инфекционный менингит). Генерализованный инфекционный процесс может начаться, например, при менингококковой инфекции или сепсисе.
По типу воспаления:
- Серозный менингит обычно вызван вирусом и сопровождается выделением прозрачной жидкости, напоминающей сыворотку крови (серозный экссудат). Он протекает легко и имеет относительно благоприятный прогноз;
- Гнойный менингит обычно вызван бактериями и сопровождается некрозом клеток и образованием гноя. Это более тяжелое состояние, чем серозный менингит, и имеет менее благоприятный прогноз.
По механизму возникновения:
- Первичный менингит развивается как отдельное заболевание;
- Вторичный менингит возникает как осложнение другого заболевания.
По течению:
- Форсированный (или стремительный) — симптомы возникают быстро, за считанные часы, имеют ясное проявление и быстро усиливаются. Наблюдается головная боль, повышенная температура, тошнота и так далее;
- Постепенный — проявление происходит не так стремительно, в течение 1-3 дней, однако затем состояние постепенно ухудшается и могут возникнуть осложнения, без лечения возможен летальный исход.
По степени тяжести:
- Слегка — главные жалобы на головную боль, выявляются признаки общего отравления (слабость, тошнота, рвота и т. п.), сомнительные менингитные симптомы;
- Умеренно тяжелый — температура повышается до 39 °C, присутствуют менингитные симптомы, пациент осознан;
- Тяжелый — у пациента нарушается сознание, наблюдается выраженное отравление, высокая температура, судороги, развивается отек мозга.
По присутствию осложнений:
- Осложненный — имеет тяжелое течение и трудно поддается терапии. Болезнь может осложниться отеком мозга, распространением воспаления на вещество мозга (менингоэнцефалитом) и другими патологиями;
- Неосложненный — легче поддается терапии, завершается полным выздоровлением без остаточных проявлений.
Причины менингита
Возникновение воспаления оболочек мозга может быть обусловлено разнообразными причинами. Чаще всего инфекционный менингит вызывается различными инфекциями, в таком случае говорят об инфекционном менингите. Однако другие заболевания также могут стать причиной воспаления оболочек — неинфекционный менингит.
Причины инфекционного менингита
Наиболее часто менингит имеет инфекционную природу. Его возбудителями могут быть вирусы, бактерии, грибы и паразиты.
Вирусы
В 70-80% случаев вирусный менингит обусловлен эховирусами (ECHO, Enteric Cytopathic Human Orphan). Также заболевание могут вызывать вирусы Коксаки, эпидемического паротита, Эпштейна — Барр, простого герпеса, цитомегаловирусы, аденовирусы и некоторые другие.
Инфекционный менингит в 70-80% случаев вызван Эховирусами
Вирусы
У новорожденных вирусный менингит, как правило, вызывают энтеровирусы, герпес и цитомегаловирус. У детей до 3 лет почти в половине случаев к воспалению приводит простудный вирус, реже — грипп и ротавирус.
Бактерия Listeria monocytogenes — одна из причин менингита у новорожденных
Самые распространенные возбудители менингита у взрослых — пневмококк (от 30 до 50% случаев) и менингококк (10-30%). Также инфекция может быть вызвана стафилококком (5-15%), стрептококком (5%), листерией (5%), грамотрицательными бактериями (1-10%) и гемофильной палочкой (1-3%).
Грибы
Менингит, порожденный грибковой инфекцией, встречается нечасто. У пациентов с нормальным иммунитетом этот вид заболевания обычно вызывают криптококки (Cryptococcus neoformans). Аспергиллы (Aspergillus) и кандиды (Candida) могут вызвать воспаление мозговых оболочек у людей с иммунодефицитом.
Криптококки — микроскопические грибы, способные вызвать грибковый менингит
Паразиты
Менингит может быть вызван различными возбудителями, включая амёбы, токсоплазму, малярийный плазмодий, и другие паразиты. Обычно это заболевание развивается у людей с ослабленным иммунитетом и в редких случаях.
Причины неинфекционного менингита
Неинфекционный менингит может возникнуть как осложнение других неинфекционных заболеваний, но это происходит достаточно rarely.
Возможные причины неинфекционного менингита:
- аутоиммунные воспалительные заболевания (системная красная волчанка, ревматоидный артрит);
- онкологические заболевания;
- применение нестероидных противовоспалительных средств (НПВС) и антибиотиков.
Пути заражения
В случае инфекционных менингитов, основные механизмы передачи возбудителя — аэрогенный, фекально-оральный и контактный. В течение беременности могут возникнуть внутриутробные инфекции, а также инфицирование при прохождении плода через родовые пути. Кроме того, инфекция может распространяться трансмиссивным путем — через укусы насекомых (менингеальная форма клещевого энцефалита, вирус лихорадки Западного Нила).
Важно учитывать, что часто заболевание развивается при ослабленном иммунитете. Заражение возбудителем не всегда приводит к развитию менингита. Обычно иммунная система успешно справляется с возбудителями заболевания без отрицательных последствий для здоровья.
Невозможно заразиться неинфекционным менингитом. Это заболевание развивается независимо от других патологий, влияющих на организм.
Факторы риска
Менингит чаще возникает у пациентов с ослабленным иммунитетом, иные патологии, травмы и воспалительные процессы могут способствовать развитию этого заболевания.
Основные факторы риска менингита:
- иммунодефицитные состояния (врожденные иммунодефициты, СПИД, после пересадки органов и другие);
- возраст (дети до 5 лет, пожилые люди);
- хронические заболевания (почечная недостаточность, диабет, недостаточность надпочечников, муковисцидоз);
- проникающие травмы головы;
- операции на черепе или позвоночнике, связанные с разрезанием твердой мозговой оболочки;
- онкологические заболевания.
Связь между гайморитом и менингитом
Гайморит — это воспалительный процесс, который возникает в гайморовых пазухах верхнечелюстных костей под воздействием инфекции (вирусов, бактерий или грибков).
Пазухи расположены в верхнечелюстной кости по обе стороны от крыльев носа. При проникновении инфекции начинается скопление слизи и развивается воспаление. Необратимое превращение слизи в гной происходит в случае несвоевременного лечения.

Риск развития менингита при запущенном гайморите увеличивается из-за близкого расположения пазух к головному мозгу.
Гной, накопившийся в пазухах, способен разрушить смежные с костями черепа ткани, прорваться и проникнуть в глазные впадины, а затем даже до головного мозга. При попадании инфекции в мозговые оболочки начинается развитие менингита.
Поэтому, необходимо помнить, что необработанный гайморит может быть причиной развития менингита. Однако, при своевременном лечении можно предотвратить подобные проблемы.
Ход заболевания
Воспаление оболочек мозга может возникнуть из-за инфекции или при наличии определенных заболеваний.
Когда происходит воспаление оболочек, сосудистые сети мозга начинают производить спинномозговую жидкость в увеличенных количествах, что приводит к повышению внутричерепного давления. Барьер между центральной нервной системой и кровотоком нарушается, позволяя патогенам и токсинам проникать в мозг. Кровообращение и циркуляция спинномозговой жидкости затрудняются, что ведет к недостатку кислорода в мозге. Воспалительный процесс распространяется на другие области мозга, включая желудочки и ткани.
Последствия менингита могут привести к отеку мозга и сдавлению его ключевых областей. Это приводит к нарушению работы жизненно важных органов, в первую очередь дыхательной системы. Отек мозга является серьезным осложнением менингита, которое, если не лечить, может стать финальной стадией заболевания. Однако при своевременном лечении в большинстве случаев его удается успешно контролировать.
Признаки менингита
Симптомы менингита могут различаться в зависимости от его формы. Например, у бактериального менингита начало болезни более резкое, чем у вирусного, с сильными признаками интоксикации (головная боль, рвота) и повышенной температурой.
В то же время некоторые симптомы характерны для всех форм менингита.
Признаки менингита у взрослых
Обычно заболевание начинается резко с появлением симптомов.
Общие признаки менингита:
- резкое начало;
- высокая температура;
- головная боль;
- фотобоязнь, звукобоязнь;
- тошнота и во многих случаях рвота;
- слабость и недомогание;
- изменения в поведении;
- снижение уровня сознания.
Кроме того, менингит обычно сопровождается менингеальными признаками, которые указывают на воспаление оболочек мозга.
Фотобоязнь и головная боль — частые симптомы менингита
Менингеальные признаки:
- головная боль;
- фотобоязнь, звукобоязнь;
- повышенная чувствительность кожи;
- жесткость затылочных мышц;
- симптомы Кернига и Брудзинского;
- симптом Бехтерева;
- симптом Менделя.
Упругость мышц в области затылка и признаки Кернига, Брудзинского, Менделя, а также симптом Бехтерева определяются только врачом во время осмотра.
Упругость затылочных мышц — это сопротивление, которое возникает при passyivnom наклоне головы пациента, лежащего на спине.
Симптом Кернига
Пациент ложится на спину и сгибает ногу в тазобедренном и коленном суставах, а затем пытается выпрямить колено. При менингите это делается проаже, и пациент чувствует боль в спине.

Симптом Кернига — врач не в состоянии выпрямить ногу пациента в коленном суставе, когда она согнута в тазобедренном
Симптомы Брудзинского
Имеется четыре признака. Все они проверяются в положении пациента на спине, за исключением щёчного:
- верхний — поднимают голову пациента и наклоняют её к груди. Ноги пациента автоматически сгибаются в тазобедренных и коленных суставах;
- средний — надавливают на лонное сочленение (верхние лобковые кости перед мочевым пузырем, над внешними половыми органами). Ноги пациента сгибаются так же, как и при верхнем симптоме;
- нижний — если сгибают одну ногу пациента в коленном и тазобедренном суставах, вторая нога сгибается также;
- щёчный — проводится в любом положении. Надавливают на щёки в области под скулами, в результате чего плечи поднимаются и предплечья сгибаются (положение напоминает крест).
Бехтеревский симптом подбородка
При легком постукивании по скуловой дуге происходит сокращение круговой мышцы глаза с той же стороны, а также иногда других мимических мышц.
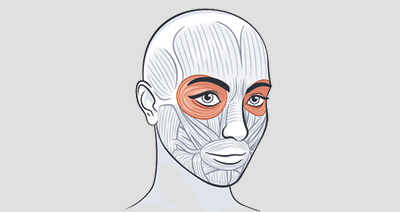
Одна из мышц головы, находящаяся под кожей и покрывающая передние участки глазницы, — это круговая мышца глаза
Признак Менделя
При нажатии на козелок (маленький хрящевый отросток на передней стороне ушной раковины) наблюдается болезненность и непроизвольное сокращение мимических мышц той же стороны.
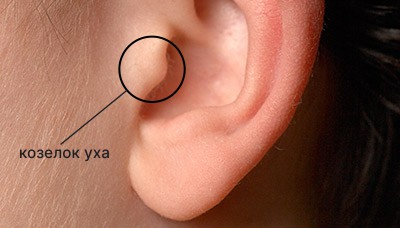
Козелок находится спереди внешнего слухового прохода
При некоторых видах возбудителей клиническая картина может быть плавной: температура тела в пределах 37,1–38,0 °C, умеренная головная боль, отсутствие рвоты, отдельные проявления менингеальных симптомов (не все).
Симптомы менингита у детей
Менингит у детей и взрослых обычно проявляется одинаково. Тем не менее, поскольку детский иммунитет более слабый и менее справляется с инфекцией, симптомы болезни могут быть более выраженными или тяжелыми, чем у взрослых.
Общие симптомы менингита у детей:
- резкое начало;
- высокая температура;
- головная боль;
- фотофобия, фонофобия;
- тошнота и во многих случаях рвота;
- слабость и недомогание;
- изменения в поведении;
- снижение уровня сознания.
Симптомы у детей до 1 года:
- вздутие и подвижность родничка;
- громкий звук при стукивании по черепу;
- признак «подвешивания» (симптом Лесажа): если ребёнка взять под мышки и поднять над поверхностью, он сожмет ноги к животу и останется в таком положении.
Последствия менингита
Менингит, в зависимости от причин возникновения и хода, может иметь различные последствия. Например, вирусный менингит обычно проходит легче и может быть без серьезных осложнений. При бактериальной форме заболевания у каждого пятого пациента могут возникнуть долгосрочные последствия (потеря слуха, нарушения речи, снижение когнитивных функций, структурная эпилепсия, стойкие парезы и другие).
Почему менингит опасен
Во время острой фазы болезни опасность представляют осложнения, которые могут возникнуть на фоне менингита.
Последствия острой стадии менингита:
- Менингоэнцефалит — воспаление покровов и тканей мозга;
- Абсцесс мозга — гнойное скопление в тканях мозга или спинного мозга;
- Субдуральная эмпиема — гнойное скопление между покровами мозга (твердой и паутинной);
- Острая недостаточность надпочечников, почек и печени;
- Миокардит — воспаление сердечной мышцы;
- Сепсис — инфекция крови;
- ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания) — нарушения свертываемости крови;
- Судорожный синдром;
- Полиневропатия критических состояний — нарушения мышечной функции из-за повреждения нервов.
Также есть ряд осложнений, которые могут возникнуть после выздоровления от этого заболевания.
Основные последствия воспаления мозговых оболочек:
- постоянная головная боль;
- устойчивые нарушения зрения, речи и памяти;
- структурная эпилепсия — нарушение электрической активности мозга из-за дефектов его структуры;
- синусы лептомулей — сращения между оболочками мозга, которые препятствуют нормальному оттоку спинномозговой жидкости;
- гидроцефалия — набор лишней спинномозговой жидкости в полости черепа;
- хроническая почечная недостаточность.
В тяжелых случаях возможен летальный исход.
Лечение осложнений воспаления мозговых оболочек
Если происходит тяжёлое течение острой стадии, риск развития осложнений, угрожающих жизни пациента, возрастает. В таких случаях специалисты по менингиту вмешиваются в отделениях реанимации и интенсивной терапии, не покидая пациента без присмотра. После стабилизации состояния больного его переводят в специализированное отделение для лечения нейроинфекций, протекающих лёгким или среднетяжёлым образом.
Лечение осложнений, оставшихся после возникновения менингита, проводится специалистом, который выбирает методы лечения в зависимости от состояния пациента. Так, отоларинголог занимается лечением нарушений слуха, офтальмолог — зрительных функций, невролог — проблем речи, координации и двигательных навыков, а психиатр — проблем памяти и поведения. Некоторые осложнения относятся к различным областям и требуют участия нескольких специалистов. Так, при нарушениях координации и зрения может потребоваться наблюдение со стороны офтальмолога, отоларинголога и невролога.
К сожалению, некоторые последствия болезни могут сопровождать человека на протяжении всей его жизни.
Диагностика менингита
Самостоятельно установить диагноз менингита невозможно, поскольку только врач способен обнаружить все характерные симптомы.
Когда нужно обратиться к врачу
При обнаружении признаков менингита необходимо обратиться к врачу немедленно: повышение температуры, головная боль, тошнота и рвота, общее недомогание и слабость, чувствительность к свету.
При возникновении симптомов заболевания следует немедленно вызвать скорую помощь или обратиться к врачу — только специалист сможет назначить правильное лечение.
При подозрении на менингит пациента направляют к инфекционисту и неврологу: они проводят первичное обследование и осмотр.
Сбор анамнеза
Опрос
При проведении опроса врач может узнать, были ли контакты с людьми, страдающими инфекционными заболеваниями (включая менингит), путешествовал ли пациент в районы, где распространен менингит (африканские страны и другие), страдает ли он от иммунодефицита (ВИЧ, СПИД, онкологические заболевания и т.д.). Также могут уточнить, есть ли у пациента хронические инфекционные заболевания (гайморит, отит), аллергия на лекарства, как давно использовал антибиотики и т.п.
Дополнительные вопросы помогут понять возможную причину симптомов.
Осмотр
При подозрении на менингит необходимо провести неврологическое обследование, чтобы выявить типичные признаки — менингеальные симптомы. Их определяет врач во время осмотра.
Менингеальные симптомы:
- боль в голове;
- страх перед светом, звуками;
- чувствительность кожи увеличена;
- напряженность мышц шеи;
- признаки Кернига и Брудзинского;
- симптом Бехтерева на скуле;
- проявление симптома Менделя.
Проведение лабораторных исследований
Основной способ выявления менингита — это люмбальная пункция. Для этого проводится введение специальной иглы в спинной канал на уровне поясничного отдела позвоночника с целью извлечения спинномозговой жидкости. Затем проводится анализ скорости ее оттока, внешнего вида, свойств, клеточного и биохимического состава, а также оцениваются характерные изменения. Также в составе жидкости выявляют возможных возбудителей заболевания. Этот метод является наиболее точным для постановки диагноза менингита.
Обычно выявление возбудителей менингита в спинномозговой жидкости происходит в 70-80% случаев. Это наиболее эффективный способ определения причины заболевания.
Также можно исследовать кровь или носоглоточную слизь на предмет наличия основных возбудителей инфекционного менингита. Метод полимеразной цепной реакции (ПЦР) позволяет выявить даже самое незначительное количество патогенов.
Еще один способ обнаружить возбудителя инфекции — антигенный тест, который позволяет обнаружить частицы патогена.
На заражение тем или иным патогеном, которые могут привести к развитию менингита, указывает наличие в крови антител класса M и G. Заболевание могут вызвать вирусы семейства герпеса: вирус простого герпеса 1-го и 2-го типа, варицелла-зостер.
Некоторые другие вирусы также могут стать причиной воспаления оболочек мозга.
Бактерии и грибы, которые также могут быть возбудителями менингита, можно выявить путем посева биоматериала на питательную среду.
При возникновении менингита из-за паразитарной инфекции в крови наблюдается повышение уровня антител IgE, что свидетельствует о развитии аллергической реакции на инфекцию.
Кроме того, проводятся клинические и биохимические анализы крови.
В случае бактериального менингита наблюдается увеличение числа лейкоцитов и увеличение скорости оседания эритроцитов (СОЭ) — одного из показателей воспаления.
Биохимический анализ помогает выявить повышение уровня креатинина и мочевины, а также снижение содержания натрия и калия, что указывает на нарушения работы почек. Это может происходить при распространении инфекции по всему организму (например, при сепсисе), нарушениях свертывания крови (ДВС-синдроме) или при интоксикации.
Инструментальная диагностика
Исследования магнитно-резонансной томографии (МРТ) и компьютерной томографии (КТ) головного и спинного мозга, также известные как нейровизуализация, позволяют идентифицировать изменения в ткани мозга, выявить воспалительные процессы в околоносовых пазухах, обнаружить основные патологии мозга и его оболочек, которые могут влиять на развитие менингита (например, менингиомы или кистозно-глиозные изменения).
С помощью нейровизуализации можно выявить осложнения, такие как абсцесс мозга, субдуральный выпот и субдуральная эмпиема (скопление спинномозговой жидкости или гноя под твёрдой оболочкой мозга).
На поздних стадиях заболевания нейровизуализация помогает определить остаточные очаговые изменения в центральной нервной системе, избыточное скопление спинномозговой жидкости, признаки спаечного процесса в мозговых оболочках.
Методы лечения менингита
Выбор методики терапии менингита зависит от характера заболевания. Лечение проводится в стационарных условиях под постоянным медицинским наблюдением.
Самостоятельное лечение менингита недопустимо в любом случае.
Терапия инфекционного менингита
Обычно при менингите прописывают курс лекарств, направленных на уничтожение возбудителя заболевания: для бактериального менингита — антибиотики, грибкового — антимикотики, паразитарного — антипаразитарные препараты. Выбор медикаментов осуществляется с учетом типа возбудителя и его чувствительности к препаратам. При возникновении гнойных осложнений могут потребоваться нейрохирургические вмешательства. Также проводится симптоматическое лечение для смягчения неблагоприятных последствий инфекции.
Длительность терапии составляет 2–3 недели.
При лечении вирусного менингита, обычно используют симптоматические препараты: анальгетики от головной боли, противоаллергические, противовоспалительные, противоотечные, противорвотные и жаропонижающие средства. Иногда также могут назначить иммуномодуляторы, чтобы помочь организму справиться с инфекцией.
Если вирусом, вызвавшим менингит, является вирус простого герпеса, то рекомендуется инъекционное введение противовирусного препарата.
Продолжительность лечения составляет около 10-14 дней, если не возникают осложнения.
Лечение вирусного менингита
Поскольку неинфекционный менингит по сути является осложнением основного заболевания, лечение в первую очередь направлено на ликвидацию первоисточника воспаления.
Дополнительно проводится терапия, которая помогает уменьшить негативное воздействие воспаления на организм, пока основное заболевание не будет излечено.
Мифы и опасные заблуждения о менингите
Заблуждение №1. «Менингококковые вакцины могут вызвать менингит или паралич»
Нельзя заразиться менингитом от прививки. У пациентов могут возникнуть редкие реакции на вакцину, такие как покраснение или отек в месте инъекции, небольшое повышение температуры, слабость, мышечные и суставные боли. Однако эти симптомы проходят через некоторое время.
Заблуждение №2. «Менингит не заразен»
Само заболевание не является заразным. Однако возбудители, вызывающие его, могут передаваться от человека к человеку. Поэтому при инфекционных менингитах рекомендуется назначать антибиотики для лиц, проживающих с больным (если менингит вызван бактериями) и проводить профилактическую вакцинацию.
Заблуждение №3. «Менингококковая инфекция опасна только для младенцев»
Менингококк может заразить любого человека, независимо от возраста, но чаще всего заболевание встречается у детей до года. Риск заражения увеличивается у людей с ослабленным иммунитетом.
Прогноз
Прогноз при менингитах зависит от причины заболевания и своевременности лечения.
При вирусных менингитах прогноз обычно положительный. При своевременном лечении осложнения либо не возникают вообще, либо протекают легко. Смертность при этом типе заболевания очень низкая и составляет менее 1%.
Бактериальный менингит часто имеет серьезный прогноз, несмотря на современные методы лечения. Тяжелое течение заболевания может привести к осложнениям и оставить необратимые последствия: парезы, параличи, умственные нарушения, эпилепсия из-за структурных изменений в мозге и прочее. Смертность при бактериальном менингите может достигать 50%.
Важно отметить, что прогнозирование развития менингита при любой его причине представляет собой сложную задачу. Поэтому своевременное обращение к врачу при первых признаках заболевания имеет большое значение для исхода.
Меры профилактики
Укрепление иммунитета, здоровый образ жизни и соблюдение правил гигиены помогают предотвратить заболевание.
Защита от инфекционного менингита осуществляется эффективно и долгосрочно с помощью вакцинации.
Преимущества вакцинации
Введение прививок способствует формированию стойкого и долгосрочного иммунитета к возбудителям различных инфекций, что делает этот метод наиболее надежным для защиты от инфекционных заболеваний.
К сожалению, не существует универсальной вакцины против всех возбудителей менингита. Тем не менее, существуют вакцины против наиболее распространенных вирусов и бактерий, вызывающих это заболевание.
В национальном календаре вакцинации России присутствуют прививки от некоторых возбудителей менингита, таких как пневмококк, гемофильная палочка, грипп, корь и паротит.
Иммунизация против менингококка не входит в перечень обязательных, однако может быть проведена по эпидемиологическим показаниям (как правило, дети получают прививку перед поступлением в детские учреждения, призывники и те, кто проживает в общежитиях), она может быть включена в региональный календарь вакцинации (например, в Москве). По желанию иммунизацию можно сделать как детям, так и взрослым в государственных и частных клиниках, вакцина вводится один раз.
Ссылки
- Венгеров Ю. Я. Менингиты // Лечащий врач, 1999. Вып. 2–3. С. 38–41.
- Деконенко Е. П., Кареткина Г. Н. Вирусные и бактериальные менингиты // РМЖ. 2000. № 13. С. 548–552.
- Hersi K., Gonzalez F. J., Kondamudi N. P., и др. Менингит (Медсестринство) / StatPearls. 2022.
- Runde T. J., Anjum F., Hafner J. W. Бактериальный менингит / StatPearls. 2022.
- Cantu R. M., M Das J. Вирусный менингит / StatPearls. 2022.
- Hersi K., Gonzalez F. J., Kondamudi N. P. Менингит / StatPearls. 2022.
- Mańdziuk J., Kuchar E. P. Стрептококковый менингит / StatPearls. 2022.
- Менингит / Всемирная организация здравоохранения. 2021.
Видео по теме:
Вопрос-ответ:
Что такое менингит?
Менингит — это воспаление оболочек мозга и спинного мозга, вызванное различными инфекционными агентами, такими как бактерии, вирусы, грибы или паразиты.
Какие симптомы свойственны при менингите?
Симптомы менингита могут включать головную боль, жесткость мышц шеи, высокую температуру, рвоту, судороги, изменение сознания и другие признаки.
Каковы возможные последствия менингита?
Последствия менингита могут быть серьезными, включая нарушения нервной системы, слуха и зрения, а также судорожные состояния и даже смерть в тяжелых случаях.
Как происходит диагностика и лечение менингита?
Диагностика менингита включает клинический обследование (осмотр, анамнез, неврологические тесты), лабораторные анализы (анализы крови и спинномозговой жидкости) и инструментальные методы (например, магнитно-резонансная томография). Лечение зависит от типа возбудителя и может включать применение антибиотиков, противовирусных средств или антигрибковых препаратов.