Мастоидит — это воспаление участка височной кости, который находится позади ушной раковины. Его называют сосцевидным отростком.
У сосцевидного отростка есть ячеистая структура с большими полостями (ячейками), которые заполнены воздухом. Они играют важную роль в резонансе и распространении звуков, которые слышит человек.
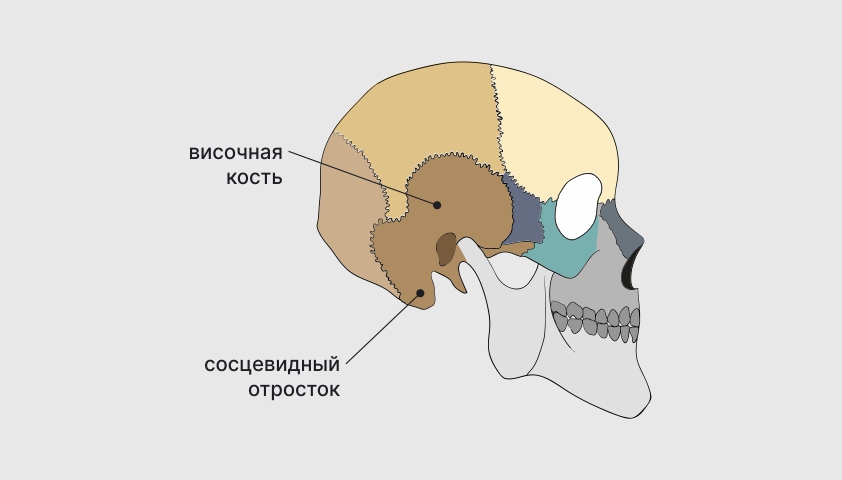
Сосцевидный отросток расположен за ушной раковиной, в самом низу височной кости черепа
Ячейки сосцевидного отростка покрыты слизистой оболочкой и связаны с барабанной полостью среднего уха, поэтому инфекция при отите — воспалении слизистой оболочки слуховых проходов — может распространиться на кость. Мастоидит часто развивается у детей от 1 до 7 лет (особенно у детей до 2 лет), так как они более восприимчивы к ушным инфекциям и часто страдают отитом.
Мастоидит долгое время был одной из основных причин детской смертности. Перед появлением антибиотиков около четверти случаев среднего отита заканчивались мастоидитом с тяжелыми внутричерепными осложнениями. В настоящее время благодаря антибиотикам и эффективному лечению ушных инфекций, а также развитию хирургии, мастоидит встречается гораздо реже и в большинстве случаев успешно лечится.
У взрослых заболевание встречается реже из-за уже сформированных и развитых костей черепа, а также из-за более низкой предрасположенности к ушным инфекциям по сравнению с маленькими детьми.
Виды мастоидита
Мастоидит может проявляться как острой, так и хронической формой, как и большинство воспалительных заболеваний. В первом случае симптомы воспаления выражены более ярко и заметно, во втором случае они менее выраженные, но сохраняются на протяжении недель или месяцев. Иногда возможны временные улучшения, однако затем может наступить рецидив.
Мастоидит бывает как первичным, так и вторичным. Первичный мастоидит может быть вызван прямой травмой сосцевидного отростка или проникновением инфекции в кость. Также первичный мастоидит может быть результатом специфических инфекций (например, туберкулез) или синдрома Лемьера, когда гнойные очаги образуются в области головы и шеи и инфекция распространяется через кровь в другие части организма.
Вторичный мастоидит является последствием воспаления среднего уха (отита).
Существуют две основные стадии развития мастоидита:
- Экссудативная фаза — происходит в течение первых 10 дней с момента начала заболевания. В результате воспаления слизистой оболочки ячейки сосцевидного отростка закрываются, нарушается их сообщение со средним ухом. В таком изолированном пространстве инфекция активно развивается, образуя гной;
- Пролиферативно-альтеративная стадия — начинается на 7-10-й день (у детей чаще раньше). Инфекционный процесс приводит к разрушению костных перегородок между ячейками сосцевидного отростка и формированию крупных полостей с гной.
В зависимости от причины возникновения, мастоидит может быть классифицирован на три типа:
- Особенность присуща отогенной форме, которая возникает из-за среднего отита;
- Гематогенный тип является довольно необычным, появляется при распространении инфекции из других органов через кровь (сепсис);
- Травматическая разновидность связана с черепно-мозговой травмой, переломом сосцевидного отростка, глубоким ранением в заушную область.
Существуют также нетипичные варианты, которые проявляются как осложнения мастоидита:
- Мастоидит Орлеанского — инфекция распространяется наружу от мышцы шеи, что приводит к образованию абсцесса;
- Мастоидит Бецольда — инфекция распространяется в боковую часть шеи под мышцами, образуя абсцесс;
- Мастоидит Муре — инфекция распространяется от шеи в сторону позвоночника или грудной полости;
- Петрозит — инфекция распространяется в кость височного отдела черепа;
- Мастоидит Чителли — инфекция распространяется назад, в сторону затылка;
- Зигоматицит — инфекция проникает в скуловой отросток височной кости.
Причины развития мастоидита
Возникновение первичного мастоидита связано с повреждением сосцевидного отростка, например, при его переломе от удара. Поврежденные костные стенки образуют мелкие осколки, что способствует развитию воспаления. Появление кровоизлияния в ячейки сосцевидного отростка создает благоприятную среду для размножения бактерий, которые продолжают разрушать костные отломки и целые клетки.
Самый распространенный вариант вторичного мастоидита обусловлен инфекцией, вызванной средним отитом. При длительном протекании отита может нарушиться отток гноя, что позволяет возбудителям заболевания проникнуть в ячейки сосцевидного отростка и вызвать вторичный очаг воспаления.
Различные стрептококки (в том числе гемолитический), стафилококки и другие бактерии могут выступать в качестве возбудителя инфекции, вызывающей гнойный отит. Некоторые из них, например пневмококк, обладают особой остеофильностью — способностью поражать и разрушать костную ткань сосцевидного отростка.
Однако не всегда гнойный отит переходит в мастоидит. Помимо инфекции, к развитию заболевания приводит сочетание предрасполагающих факторов. У детей это в большинстве случаев анатомические особенности и слабая иммунная система.
Сосцевидный отросток полностью формируется только к 3-му году жизни ребёнка. Слуховые проходы у детей также не окончательно сформированы — они шире и прямее, чем у взрослых. Поэтому микробы легко проникают на внутренние оболочки уха и заселяют их.
Необходимо учитывать, что у детей иммунная система еще не до конца сформирована и не так хорошо защищает их от инфекций. Поэтому они более подвержены различным заболеваниям, таким как кишечные, респираторные и ушные.
Все эти факторы делают детей наиболее уязвимыми для развития мастоидита. Однако у взрослых это заболевание также может возникнуть. По типу строения сосцевидного отростка можно предположить предрасположенность к нему.
При пневматическом типе сосцевидного отростка он пористый, с большим количеством отдельных ячеек, разделенных тонкой костной перегородкой. Инфекция быстро распространяется в таких условиях, и при развитии гнойного процесса ячейки разрушаются, образуя большую гнойную полость.
Диплоитическое строение сосцевидного отростка характеризуется меньшим количеством полостей, что замедляет распространение инфекции.
Надежнейший вариант структуры сосцевидного отростка — склерозированный. В нем почти нет клеток, а имеющиеся — крошечные. Мастоидит при этом протекает плавно и локализуется в основном в антруме — одной большой ячейке, которая присутствует в сосцевидных отростках всех видов.
Признаки мастоидита
Поскольку дети в возрасте 1-2 лет чаще всего страдают от мастоидита, они не могут четко сообщить о симптомах и причине неприятных ощущений. Родители таких детей отмечают, что малыш становится капризным, раздражительным, вялым. Также он может трогать ухо, не позволяя прикасаться к нему, или не кладет голову на ту сторону, с которой развилось воспаление.
Дети старшего возраста и взрослые могут наблюдать пульсацию и сильную боль в ухе и за ним, которая отдается в висок, глаз, челюсть, зубы или затылок. Также возникает боль при касании ушной раковины и области за ней, шумы и нарушения слуха, головная боль и общее плохое самочувствие. Температура тела из-за воспаления повышается до 38–39 °C.
Поскольку обычно мастоидит развивается на фоне длительного гнойного среднего отита (3–4 недели), боль в ухе и плохое самочувствие может не привлекать должного внимания.
Самый яркий признак мастоидита, который можно заметить при осмотре головы, — кожа за больным ухом краснеет, отекает и воспаляется, заушная складка разглаживается, а сама ушная раковина немного оттопыривается в сторону.

Главные признаки мастоидита — покраснение за ушом, выпячивание ушной раковины и гнойные выделения из слухового прохода
Развитие мастоидита может быть незаметным — в этом случае визуальные проявления отсутствуют. Определить заболевание сможет только специалист после тщательного обследования.
Главные признаки мастоидита:
- боль в ухе;
- боль в заушной области, отёк и покраснение кожи;
- смещение ушной раковины — она выпячивается в сторону;
- повышение температуры до 38–39 °С;
- ухудшение слуха, шумы;
- общая интоксикация: слабость, головная боль.
Осложнения мастоидита
Поскольку абсцесс верхней челюсти или остеомиелит височной кости может возникнуть из-за воспаления и разрушения сосцевидного отростка, это может привести к серьезным осложнениям. Инфекция также может распространиться во внутреннее ухо и вызвать лабиринтит. В некоторых случаях это может привести к частичной или полной потере слуха.
Также возможны осложнения в виде неврита лицевого нерва, который отвечает за мимику.
Если гной проникает в полость черепа, это может привести к развитию менингита или менингоэнцефалита — воспаления мозга и его оболочек. Эти заболевания очень опасны из-за тяжелого течения: они воздействуют на центральную нервную систему, что проявляется нарушениями сознания, судорожными припадками, параличом и может привести к летальному исходу.
При попадании инфекции в кость черепа возможно развитие воспаления глазницы и глазного яблока, что может привести к сильному болевому синдрому, нарушению зрения или даже потере глаза.
В определенных ситуациях, к примеру при нарушении иммунной системы, мастоидит может вызвать сепсис — заражение крови, при котором возбудитель инфекции распространяется по всему организму.
К какому специалисту обратиться при подозрении на мастоидит
Проведением диагностики мастоидита занимается специалист-оториноларинголог (ЛОР).
В первую очередь он узнает о симптомах заболевания — о боли, её местоположении, наличии гнойных выделений из слухового прохода. Если у пациента ранее наблюдались симптомы среднего отита (боль внутри уха, проблемы со слухом, повышенная температура, слабость), врачу будет важно узнать, как давно они проявлялись.
После этого специалист осмотрит ушную раковину и слуховой проход с использованием специального прибора — отоскопа. Это позволит оценить состояние внутренних оболочек уха и барабанной перепонки.
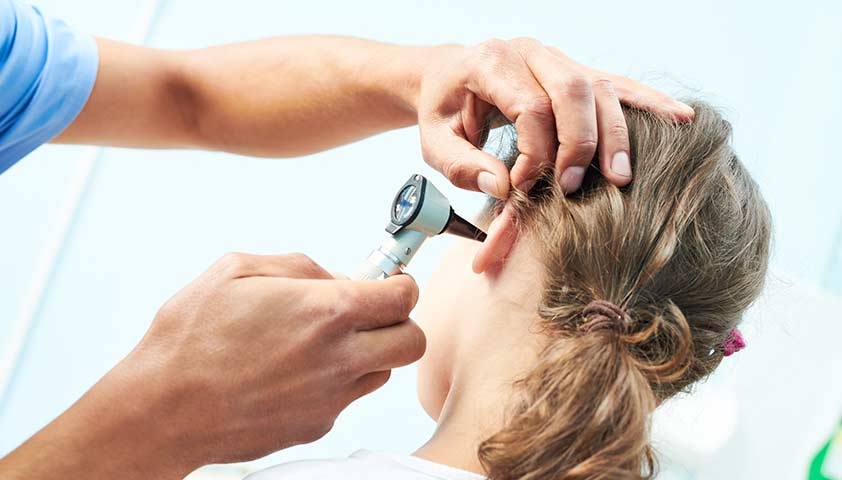
При помощи отоскопии врач сможет оценить состояние наружного слухового прохода и осмотреть барабанную перепонку
В ходе проведения отоскопии врач может выявить большое количество желтоватого или зеленоватого гноя, а также воспаление или перфорацию (разрыв) барабанной перепонки, нависание задне-верхней стенки слухового прохода.
После проведения аудиометрии при мастоидите выявляется ухудшение слуха с воспаленной стороны (тугоухость). При осмотре врач также анализирует положение ушной раковины (при мастоидите она выпуклая) и состояние заушной области. Там, в зависимости от стадии заболевания, могут быть отек и покраснение.
Для оценки распространенности воспаления и исключения его перехода в область внутреннего уха специалист может назначить исследование вестибулярной функции. Нарушение координации движений, головокружения и потеря равновесия могут указывать на развитие лабиринтита.
Лабораторная диагностика
Для проверки общего состояния и подтверждения наличия воспаления врач может запросить общий анализ мочи и клинический анализ крови с маркерами воспаления — скоростью оседания эритроцитов (СОЭ) и С-реактивным белком (СРБ). Чаще всего при мастоидите результаты показывают увеличение числа лейкоцитов, повышенные значения СОЭ и СРБ.
Также проводится анализ гнойного отделяемого из ушей на микрофлору.
Инструментальная диагностика
Для визуальной оценки состояния сосцевидного отростка и его ячеек врач назначает рентгенологическое исследование, а также компьютерную томографию височных костей для исключения их нагноения (остеомиелита). При подозрении на внутричерепные осложнения также назначается магнитно-резонансная томография.
Лечение
В лечении мастоидита применяются два основных подхода: консервативный и оперативный. Оба метода требуют госпитализации и постоянного наблюдения в стационаре, так как состояние пациента может быстро ухудшиться.
Консервативная терапия применяется только в первой (экссудативной) фазе заболевания. Она включает внутривенное введение антибиотиков для уничтожения возбудителя инфекции, а также местное применение капель. Для снятия боли и снижения температуры назначаются противовоспалительные препараты. При тяжелом течении применяются глюкокортикостероиды.
Основная цель консервативного лечения заключается в остановке воспалительного процесса, смягчении симптомов, уничтожении возбудителя мастоидита и предотвращении образования большого гнойного очага.
Дополнительно медики могут выполнить парацентез — операцию по разрезанию барабанной перепонки и последующей установке дренажа для удаления гнойных выделений из среднего уха.
Полноценное хирургическое лечение назначается в случае, если консервативная терапия и парацентез не помогли, или если мастоидит перешел во вторую, пролиферативную, стадию, то есть началось гнойное расплавление костных перегородок между ячейками в сосцевидном отростке.
В данном случае проводится мастоидотомия — санирующая операция, при которой удаляют гной из полостей сосцевидного отростка и поврежденные инфекцией участки кости. Операция проводится под наркозом. В некоторых случаях, например, при высокой вероятности рецидива, послеоперационную рану не зашивают — ее держат открытой, чтобы гной мог свободно выходить из полости.
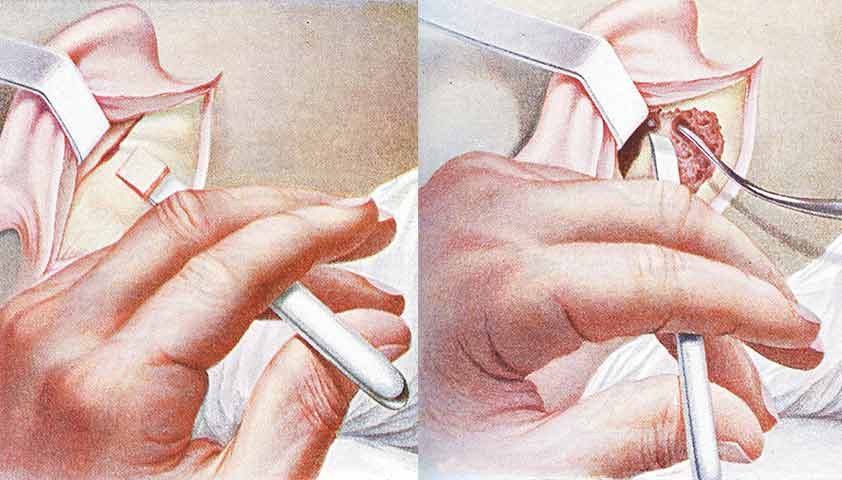
Нажмите, чтобы увидеть.
Медицинский процесс мастоидотомии подразумевает удаление гнойного содержимого из отделов мастоидного отростка
После операции требуется постоянный медицинский уход, включая перевязки с обезболиванием и промыванием раны. Швы ставятся только после полного прекращения гнойных выделений и начала самостоятельного заживления глубоких тканей.
Профилактика мастоидита и прогноз
Основным методом профилактики мастоидита является своевременное лечение ушных инфекций и отита. Поэтому при первых признаках боли в ухе или ухудшения самочувствия необходимо немедленно обратиться за помощью к врачу.
Врач предпишет специальные капли для ушей, которые помогут уничтожить возбудителя инфекции и устранить воспаление, а при необходимости выполнит санацию уха или проведет небольшую операцию на барабанной перепонке для улучшения оттока гноя из среднего уха.
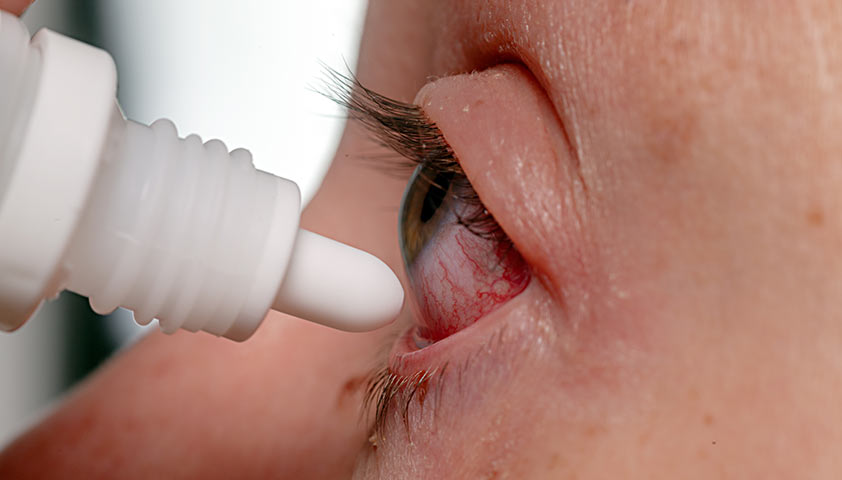
При запалении ушей врач рекомендует специальные капли для ушей. Если не принимать их, можно столкнуться с мастоидитом
Самостоятельно лечить запаление уха не рекомендуется: действия, не согласованные с врачом, например прогревание уха, могут ускорить развитие болезни.
Также защитить себя от развития ушного и мастоидита могут прививки от пневмококковой инфекции. Детям важно проходить вакцинацию согласно Национальному календарю, одеваться по погоде, обучаться правилам личной гигиены.
Для очистки ушей как детям, так и взрослым, рекомендуется использовать исключительно стерильные ватные палочки. При этом не следует погружать их в слуховой проход — нужно очищать только наружное отверстие и саму ушную раковину. Глубокую очистку ушного прохода при необходимости должен проводить только врач.
Прогноз развития мастоидита зависит от начального состояния пациента, стадии заболевания, возбудителя инфекции, времени обращения за медицинской помощью и наличия осложнений. Точный прогноз мастоидита может дать только лечащий врач после проведения диагностики и лечения.
Источники
- Мастоидит: клинические рекомендации / Минздрав РФ. 2016.
- Полякова С.Д., Некрасова Е.А., Батенева Н.Н. Комплексный подход к диагностике и лечению острых мастоидитов // Российская оториноларингология. 2012. №3(58). С. 96–99.
- Полунин М.М., Иваненко А.М., Поляков А.А. Некоторые особенности клинического течения мастоидита у детей // Вестник оториноларингологии. 2014. №6. С. 17–19.
- Егорова О.А., Тихонов В.Г., Каманин Е.И., Тарасов А.А. Острый средний отит, осложнённый мастоидитом, у ребёнка после перенесённой новой коронавирусной инфекции: клинический случай // Лечащий врач. 2021. №10. С. 7–10.
- Laulajainen-Hongisto A., Jero J., Markkola A., Saat R., Aarnisalo A.A. Тяжёлый острый отит и острый мастоидит у взрослых // J Int Adv Otol. 2016. Том 12(3). С. 224–230. doi: 10.5152/iao.2016.2620
Видео по теме:
Вопрос-ответ:
Что такое мастоидит?
Мастоидит — это воспалительный процесс, поражающий клетчатку вековой кости, которая расположена позади уха.
Какие симптомы сопровождают мастоидит?
Симптомы мастоидита могут включать воспаление и опухание за ухом, боль, покраснение кожи, жидкость или гнойное отделение из уха, повышенную температуру тела и общую слабость.
Каковы причины возникновения мастоидита?
Мастоидит может возникнуть как осложнение после среднего отита, когда инфекция из среднего ушного хода распространилась на клетчатку вековой кости. Также причиной может быть травма или блокировка дренажа клетчатки.
Каковы методы лечения мастоидита?
Лечение мастоидита может включать прием антибиотиков для борьбы с инфекцией, противовоспалительные средства для снятия боли и воспаления, а в некоторых случаях может потребоваться хирургическое вмешательство для дренирования гноя или удаления пораженной ткани.
Каковы возможные осложнения мастоидита?
При недостаточном или несвоевременном лечении мастоидита возможны осложнения, такие как переход инфекции на соседние структуры (мозг, лицевой нерв), развитие хронического воспаления и поражение слуховой функции.
Чем вызван мастоидит?
Мастоидит обычно вызывается бактериальной инфекцией, которая начинается в среднем ухе и распространяется на клетчатку в мастоидном отростке черепной кости.
Какие симптомы сопутствуют мастоидиту?
Симптомы мастоидита могут включать воспаление и болезненность за ушной раковиной, ухудшение слуха, гнойный отделяемый из уха, повышение температуры, головные боли, усталость и общее недомогание.