При развитии геморрагического васкулита иммунная система начинает атаковать мелкие сосуды своего организма — капилляры, венулы и артериолы. Это приводит к их уязвимости, появлению микротромбов в их просвете и нарушению циркуляции крови.
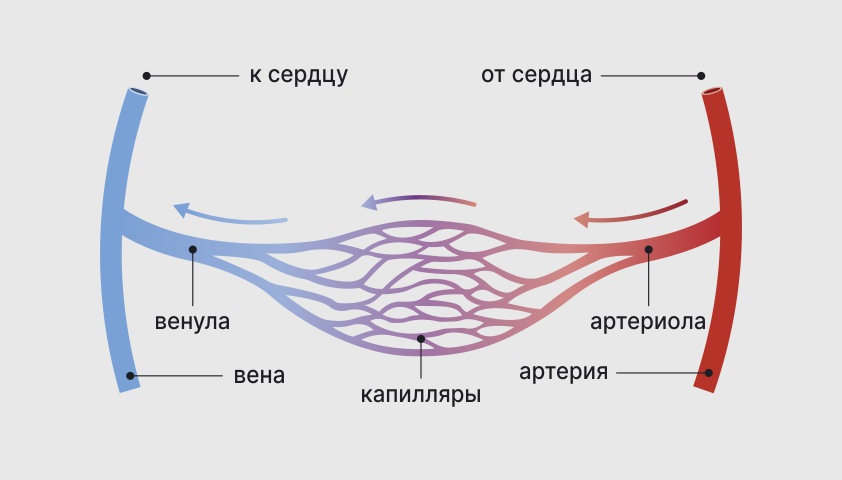
Артериолы — это мелкие сосуды, которые отходят от артерий к капиллярам. Венулы — небольшие сосуды, через которые происходит отток крови из капилляров в вены
Одним из характерных признаков геморрагического васкулита являются мелкие кровоизлияния в коже, слизистых оболочках и внутренних органах.

При заболевании Шёнлейна — Геноха на коже (чаще всего на ногах и ягодицах) появляются небольшие красные пятна — множественные точечные кровоизлияния
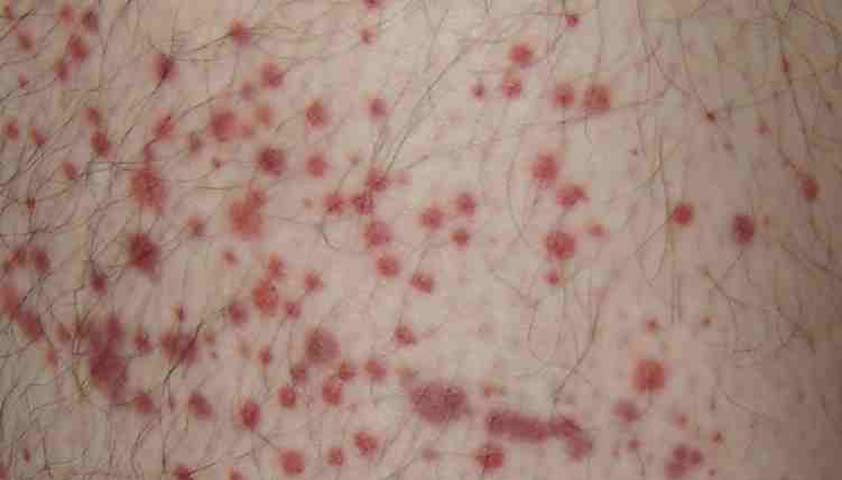
При болезни Шёнлейна — Геноха на коже (чаще всего на ногах и ягодицах) появляются красные пятна — точечные кровоизлияния. Автор: Hektor, CC BY-SA 3.0


Геморрагический васкулит чаще проявляется у детей в возрасте от 4 до 8 лет: в этой возрастной группе заболевание диагностируется в 23–25 случаях на 100 тыс. человек. У взрослых заболеваемость на порядок ниже (13–14 случаев на 1 млн человек). Однако у взрослых более сложное течение болезни Шёнлейна — Геноха: в 50–80% случаев поражаются почечные сосуды, у 10–12% пациентов может развиться терминальная почечная недостаточность Терминальная почечная недостаточностьЖизнеугрожающее состояние, при котором почки прекращают функционировать. (у детей такое осложнение возникает всего в 1% случаев).
Механизм развития геморрагического васкулита
Иммунная система реагирует на вредные внешние воздействия (инфекции, аллергены) путем производства защитных антител IgA и IgG для борьбы с возможными угрозами.
Эти антитела обычно разрушаются и выводятся из организма. Однако при геморрагическом васкулите они образуют иммунные комплексы, которые накапливаются в стенках сосудов, вызывая воспаление, образование тромбов, некроз и разрыв ткани.
Из-за нарушения проницаемости сосудов эритроциты покидают сосуды и проникают в окружающие ткани, что приводит к типичным симптомам заболевания. В результате увеличивается активность системы свертывания крови, кровь становится более густой. Это приводит к ишемии тканей и органов, что без лечения может привести к их некрозу.
Факторы риска развития геморрагического васкулита
Точные причины геморрагического васкулита еще не полностью исследованы, но известны триггеры, которые могут вызвать болезнь.
Основные факторы риска развития геморрагического васкулита:
- острые бактериальные и вирусные инфекции, включая туберкулез, гепатиты B и C, инфекционный мононуклеоз;
- паразитарные инфекции: токсокароз, амёбиаз;
- прием определенных лекарственных препаратов: антибиотиков, ингибиторов ангиотензинпревращающего фермента, антагонистов рецепторов ангиотензина II, алкалоидов хининового дерева, витамина A, стрептокиназы, нестероидных противовоспалительных препаратов, хлорпромазина;
- сахарный диабет, заболевания печени, аутоиммунные поражения суставов, воспалительные заболевания кишечника;
- вакцинация от тифа, паратифа, кори, краснухи у лиц с генетическим предрасположением (HLA-DRB1*01);
- пищевая аллергия;
- травмы и переохлаждение;
- длительное нахождение на солнце;
- некоторые злокачественные опухоли.
В 60–80% случаев геморрагический васкулит появляется через 2–4 недели после возникновения бактериальной или вирусной инфекции.
Разновидности геморрагического васкулита
Хотя пока не существует общепринятой классификации болезни Шёнлейна—Геноха, на практике выделяют несколько видов заболевания в зависимости от основного места распространения патологического процесса, его тяжести, характера течения и стадии заболевания.
Основные клинические формы геморрагического васкулита:
- кожная— когда воспаление затрагивает только сосуды кожи;
- смешанная— когда процесс распространяется на внутренние органы и суставы;
- почечная— при сочетании поражения почек;
- суставная;
- абдоминальная.
Типы геморрагического васкулита по характеру течения:
- Гиперсистемика — признаки обострения появляются очень быстро, и смерть от осложнений (кровотечения или тромбоза) может наступить в течение нескольких дней;
- Резкая — проявляется также быстро, но в большинстве случаев пациент выздоравливает или болезнь становится хронической;
- Подострая — заболевание прогрессирует в течение нескольких месяцев или даже лет, с периодами обострения и ремиссии;
- Хроническая — болезнь длится долгие годы, с возможными периодами ремиссии на несколько лет.
Степени тяжести геморрагического васкулита:
- благоприятная: общее состояние человека находится в пределах нормы, кожные высыпания незначительны, температура тела либо нормальная, либо незначительно повышена, признаков поражения других органов и систем нет;
- умеренно тяжелая: выраженный кожный синдром, повышение температуры тела выше 38 градусов Цельсия, головная боль, слабость, боли в животе, мышцах и суставах, отечность;
- тяжелая: обширные кожные высыпания, высокая температура тела, участки некроза тканей, сильные боли в животе, кишечные кровотечения, отечность, высокое артериальное давление, признаки поражения центральной нервной системы.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) геморрагическому васкулиту присвоен код D69.0 — «Аллергическая пурпура».
Симптомы геморрагического васкулита
Один из характерных признаков геморрагического васкулита, который обнаруживается у всех больных, — сыпь на коже с петехиями или мелкими пятнами. Обычно она появляется на ногах и ягодицах, но в примерно 30% случаев высыпания могут также наблюдаться на туловище и руках.
Процесс заболевания начинается с появления пятен, папул или сыпи, слегка выступающих над поверхностью кожи, которые быстро прогрессируют к пурпуре (мелкими пятнами кровоизлияний в кожу).
Диаметр высыпаний варьируется от нескольких миллиметров до 2 сантиметров. Очаги появляются группами и с развитием болезни (в течение 1-2 недель) становятся голубовато-багровыми, затем бледнеют, приобретая желтовато-коричневый оттенок, перед тем как полностью исчезнуть, оставляя следы гиперпигментации. Иногда сыпь сопровождается зудом.
В случаях, когда пятна становятся очень тяжелыми, они начинают гноиться, и на них возникают области некроза.
Второй по распространенности признак это отек и боли в суставах, которые проявляются у 70% людей. Обычно болезнь влияет на крупные суставы, такие как коленные, голеностопные, иногда — лучезапястные и локтевые.
Голеностопный сустав
Лучезапястный сустав


У 50–60% пациентов с геморрагическим васкулитом также сталкиваются с болями в животе. Неприятные приступы боли зачастую повторяются несколько раз в течение дня, затем постепенно проходят через несколько дней. Иногда к ним могут присоединиться тошнота, рвота с примесями крови, нарушения стула, появление мелены (черных дегтеобразных масс в кале), а также повышение температуры до 37–38 °C.
При внезапных болях в животе, кровавой рвоте и мелене необходимо немедленно вызывать бригаду скорой помощи.
У 30-50% пациентов возникают боли в пояснице, отечность лица утром, а также отеки голеней и лодыжек вечером. Моча может приобретать розоватый или красноватый оттенок из-за наличия крови в ней, что указывает на проблемы с почками.
Осложнения геморрагического васкулита
Чаще всего заболевание проходит бессимптомно. Однако у некоторых больных возникают осложнения: появляется сыпь на коже, которая затем может прогрессировать до образования участков некроза.
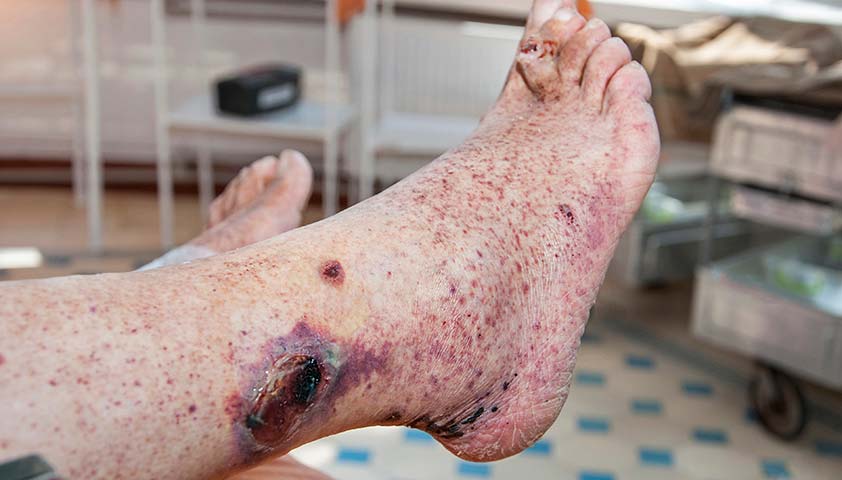
Щелкните, чтобы просмотреть.
Некроз мягких тканей является одним из осложнений геморрагического васкулита, известного как болезнь Шёнлейна-Геноха
Прочие возможные осложнения геморрагического васкулита:
- Преграда в кишечнике;
- Панкреатит — воспаление железы;
- Проколы язв в желудке и кишечнике;
- Плеврит — воспаление оболочки внутри брюшной полости;
- Анемия после кровотечения — недостаток крови из-за острой или хронической потери крови;
- Тромбозы и инфаркты внутренних органов;
- Частичное злокачественное воспаление почечных клубочков.
К крайним осложнениям болезни Шёнлейна — Геноха относятся кровотечения в легкие, кровоизлияния в головной и спинной мозг.
Какому врачу обратиться при признаках геморрагического васкулита
Для диагностики и лечения геморрагического васкулита у взрослых следует обратиться к ревматологу и дерматовенерологу, а у детей — к педиатру, детскому ревматологу и дерматологу.
На приеме врач интересуется, когда появилась сыпь у пациента. Он уточняет, болел ли человек насморком или другим инфекционным заболеванием, принимал ли антибиотики или жаропонижающие препараты, и какие еще жалобы кроме сыпи есть.
Затем специалист проводит осмотр — оценивает характер и местоположение сыпи, а также проверяет суставы.
Для уточнения диагноза ревматолог может назначить пациенту лабораторные анализы.
Лабораторная диагностика
Общий анализ крови — базовое исследование, которое помогает оценить состояние здоровья пациента. При геморрагическом васкулите ОАК может показать повышенный уровень лейкоцитов (в том числе эозинофилов), анемию, а также высокую СОЭ.
Для исключения или подтверждения болезни Шёнлейна — Геноха также необходимы анализы на C-реактивный белок (CRP) и иммуноглобулины (Ig). При правильном диагнозе оба этих показателя будут выше нормы.
У детей с геморрагическим васкулитом также может быть высокий уровень антистрептолизина-О (ASLO), что указывает на недавнюю стрептококковую инфекцию.
Коагулограмма, изучающая свёртывающую систему крови, позволяет отличить геморрагический васкулит от других заболеваний крови. При болезни Шёнлейна — Геноха будет повышен уровень фибриногена, D-димера и сокращено время активации частичного тромбопластинового времени (АСТВ).
В случае подозрения на развитие геморрагического васкулита врач может направить пациента на общий анализ мочи (ОАМ) и исследование кала на наличие скрытой крови. В моче будут обнаружены эритроциты (гематурия), повышенное содержание белка (протеинурия), а при почечной форме — цилиндры (цилиндрурия).
Диагностика с помощью инструментальных методов
УЗИ почек и брюшной полости, гастроскопия (исследование желудка с помощью эндоскопа), бронхоскопия позволяют оценить состояние органов, которые чаще всего поражаются этим заболеванием.
Лечение геморрагического васкулита
В острой стадии болезни врач рекомендует соблюдать постельный режим и ограничить физическую активность. Через 5–7 дней, после исчезновения сыпи на коже, ограничения могут быть сняты.
Также важно исключить из рациона продукты, которые могут вызвать аллергическую реакцию.
При поражении органов ЖКТ рекомендуется придерживаться диеты №1: пищу можно варить, запекать или готовить на пару, без соли и острых специй. Питаться нужно маленькими порциями, 5–6 раз в день, избегая пересоленных и очень горячих продуктов.
При поражении почек необходимо придерживаться диеты №7. Основное отличие этой диеты – минимальное содержание белков (мясных продуктов, яиц, творога) и соли.
В случае геморрагического васкулита всем пациентам рекомендуют принимать антиагреганты – специальные препараты, которые улучшают микроциркуляцию крови и предотвращают образование тромбов.
При насущном и тяжелом течении заболевания Шёнлейна — Геноха врачи также назначают антикоагулянты — медикаменты, которые уменьшают активность свёртывающей системы крови и предотвращают избыточное образование тромбов.
При упорном волнообразном течении заболевания, очагах некроза на коже и сильной, мучительной боли в животе могут быть показаны глюкокортикоиды — противовоспалительные и противоаллергические лекарственные препараты. При тяжелом поражении почек также назначают цитостатики.
Прогноз геморрагического васкулита
В большинстве случаев прогноз геморрагического васкулита благоприятный — более 90% пациентов выздоравливают в течение 2 лет после начала болезни. При этом примерно у 40% людей заболевание рецидивирует.
Молниеносная форма заболевания может привести к смерти пациента в течение нескольких дней.
Профилактика геморрагического васкулита
Профилактических мер по геморрагическому васкулиту не существует. Для уменьшения вероятности заболевания полезно следовать следующим правилам:
- вовремя лечить бактериальные, вирусные, паразитарные инфекции;
- исключить или хотя бы сократить взаимодействие с аллергенами (если аллергия была выявлена ранее);
- не употреблять лекарственные средства без назначения врача;
- не переохлаждаться;
- после перенесённого заболевания Шёнлейна — Геноха — в течение 2 лет регулярно посещать врача-ревматолога.
Источники
Видео по теме:
Вопрос-ответ:
Что такое геморрагический васкулит (болезнь Шёнлейна — Геноха)?
Геморрагический васкулит, также известный как болезнь Шёнлейна — Геноха, это редкое воспалительное заболевание сосудов, которое приводит к поражению мелких кровеносных сосудов. Оно проявляется в виде кожной сыпи, суставных болей, кишечного кровотечения и других симптомов.
Каковы основные признаки геморрагического васкулита?
Основными признаками геморрагического васкулита являются кожная сыпь, обычно красные или пурпурные пятна на коже, которые не исчезают при надавливании, суставные боли и отечность, животные боли, а также кровотечения из носа или десен.
Каковы причины развития геморрагического васкулита?
Причины развития геморрагического васкулита пока не до конца изучены, но считается, что это автоиммунное заболевание, при котором иммунная система организма атакует сосуды, вызывая их воспаление и повреждение. Генетический фактор также может играть роль в возникновении болезни.
Как диагностируется геморрагический васкулит?
Диагностика геморрагического васкулита обычно включает в себя медицинское обследование, анализ крови, биопсию пораженной ткани и другие лабораторные и инструментальные методы исследования. Врач также может руководствоваться характерными симптомами и клиническими проявлениями болезни.
Какой прогноз у геморрагического васкулита и как лечится это заболевание?
Прогноз у пациентов с геморрагическим васкулитом может быть различным в зависимости от тяжести заболевания и времени начала лечения. В большинстве случаев болезнь хорошо реагирует на лечение кортикостероидами и другими иммуносупрессивными препаратами. Однако в некоторых случаях возможны осложнения, требующие более интенсивной терапии.
Чем вызван геморрагический васкулит (болезнь Шёнлейна — Геноха)?
Геморрагический васкулит вызван воспалением кровеносных сосудов, которое приводит к повреждению их стенок. Это может быть вызвано инфекциями, аллергическими реакциями, автоиммунными нарушениями или некоторыми лекарствами.
Какие симптомы сопутствуют геморрагическому васкулиту (болезни Шёнлейна — Геноха)?
Симптомы геморрагического васкулита включают высыпания на коже (пурпура), боли в суставах, животные боли, кровотечения из носа и десен, а также возможны проблемы с почками и нервной системой. В некоторых случаях могут наблюдаться высыпания во рту и глазах.