Дуоденит — это воспаление слизистой оболочки двенадцатиперстной кишки.
Двенадцатиперстная кишка — начальный отдел тонкого кишечника, расположенный сразу после привратника желудка. Длина двенадцатиперстной кишки примерно равна 12 пальцам человека, сложенным вместе, отсюда и название органа (палец раньше называли перстом).
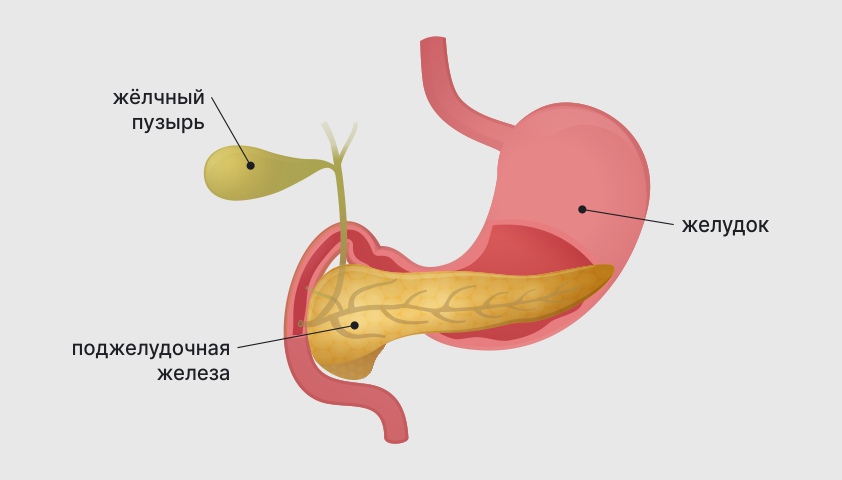
Строение верхних отделов пищеварительного тракта
Пища, уже частично переваренная в желудке, смешивается с желудочным соком и попадает в двенадцатиперстную кишку. Здесь она встречает дуоденальное содержимое, состоящее из желчи, сока поджелудочной железы и секрета самой кишки, и превращается в химус. Благодаря компонентам дуоденального содержимого, химус проходит дальнейшее переваривание, расщепляясь и усваивая белки, жиры и углеводы из пищи. Затем он перемещается в тонкую, толстую и, наконец, пр reное кишечное содержимоеямую кишку.
Ежедневно в двенадцатиперстную кишку поступает приблизительно от 4 до 6 литров химуса, от 1 до 2 литров желчи, до 2 литров поджелудочного сока и около 2 литров кишечного сока.
Употребление слишком острой, жареной и солёной пищи, спиртных напитков, травмирование двенадцатиперстной кишки инородными телами может привести к повреждению её слизистой оболочки. В результате человек может столкнуться с острым дуоденитом. Это заболевание развивается очень быстро — с сильными болями, признаками расстройства желудка и повышением температуры.
Однако намного чаще (примерно в 94% случаев) возникает хронический дуоденит — воспаление двенадцатиперстной кишки, вызванное гастритом, язвенной болезнью желудка, панкреатитом (воспалением поджелудочной железы) и инфицированием бактерией Helicobacter pylori.
Для хронического дуоденита характерен медленный ход заболевания — устающие боли в области живота, которые утихают после принятия антацидов (препаратов, уменьшающих кислотность желудочного сока), тошнота, нарушение стула.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) дуодениту присвоен код K29.8.
Причины дуоденита
Дуоденит может проявляться в острой (6% случаев) или хронической (94% случаев) форме. Причины этих двух видов заболевания различаются.
Основные причины острого дуоденита:
- потребление острой, соленой, обжаренной еды;
- потребление спиртных напитков;
- пищевые токсикоинфекции (бактериотоксикоз пищи) — острые инфекционные заболевания, связанные с употреблением продуктов питания, содержащих вредные микроорганизмы или токсины;
- повреждение слизистой оболочки двенадцатиперстной кишки инородными телами (случайно проглоченными мелкими предметами, деталями игрушек, монетами, косточками, зубными протезами и т. д.).
Главные причины развития хронического дуоденита:
- длительный гастрит — воспаление внутренней оболочки желудка;
- язва характера желудка и двенадцатиперстной потребностей;
- постоянный панкреатит — воспаление железы поджелудочной;
- пищевая непереносимость;
- уремия — острая или длительная интоксикация, при которой в организме копятся значительные массы азотнх веществ и других токсинов;
- целиакия — аутоиммунное расстройство, вызванное непереносимостью глютена (белка, который содержится в зернах некоторых злаковых растений);
- болезнь Крона — длительное воспаление кишечника;
- заражение бактерией хеликобактер пилори (Helicobacter pylori);
- применение некоторых видов лекарственных препаратов (нестероидных противовоспалительных средств).
Бактерия Helicobacter pylori — это спиралевидная микроорганизм. У нее есть от 4 до 6 жгутиков, с помощью которых она может быстро передвигаться.
Факторы риска развития дуоденита
Неправильное питание, включение в рацион острой и соленой пищи, регулярное потребление крепких алкогольных напитков и курение могут привести к развитию острого или хронического дуоденита.

Табачный курение и смолы, содержащиеся в сигаретах, могут увеличить уровень кислотности желудочного сока, что способствует развитию дуоденита.
Также у людей с хроническими заболеваниями желудка, кишечника, поджелудочной железы, желчного пузыря и желчевыводящих путей риск развития дуоденита выше.
Виды дуоденита
Существует два основных типа дуоденита в зависимости от особенностей его течения: острый и хронический.
Вот какие виды острого дуоденита бывают:
- катаральный — это воспаление слизистой оболочки двенадцатиперстной кишки;
- эрозивно-язвенный — это разновидность катарального дуоденита, где на слизистой оболочке кишки образуются поверхностные дефекты и язвы;
- флегмонозный (флегмона двенадцатиперстной кишки) — это гнойное воспаление стенки кишки.
Хотя не существует общепринятой классификации хронического дуоденита, но принято выделять первичную и вторичную формы болезни в зависимости от ее причины.
Острый хронический дуоденит — это частое следствие перенесенного острой формы заболевания. Вторичный хронический дуоденит — возникает в результате воспалительных процессов в желудке (гастрит, язвенная болезнь), а также при заболеваниях желчного пузыря, желчевыводящих путей, поджелудочной железы, тонкой и толстой кишок.
По степени распространения дуоденит бывает тотальным (когда воспалительный процесс охватывает весь слизистый слой двенадцатиперстной кишки) и ограниченным.
По степени нарушения структуры двенадцатиперстной кишки выделяют три уровня тяжести заболевания:
- При слабом дуодените (1-я степень) сохраняется целостность слизистой оболочки кишки;
- При умеренном дуодените (2-я степень) наблюдаются повреждения слизистой оболочки двенадцатиперстной кишки;
- При тяжелом дуодените (3-я степень) выявляются эрозии на слизистой оболочке кишки.
Существует также классификация дуоденита, основанная на данный, полученных при проведении эндоскопического исследования.
Эндоскопия представляет собой метод исследования внутренних органов с помощью специального прибора — эндоскопа с камерой и источником света.
Типы дуоденита в соответствии с результатами эндоскопического исследования:
- Полное проникновение слизистой оболочки двенадцатиперстной кишки содержит кровь (гиперемировано);
- Кровотечения обнаруживаются на слизистой оболочке кишки;
- Слизистая оболочка двенадцатиперстной кишки становится тоньше, железы органа повреждаются, нарушается выделение желудочного сока;
- Появление эрозий размером 0,3–0,8 см на слизистой оболочке;
- Видны узелки размером 0,2–0,3 см на слизистой оболочке.
Основные симптомы дуоденита
Основные признаки острой формы дуоденита включают боль в верхней части живота, тошноту и рвоту, слабость и повышение температуры тела.
Симптоматика хронического дуоденита зависит от конкретной клинической формы заболевания. Наиболее часто встречающийся в практике является язвенно-подобный дуоденит. При этом у человека возникает боль в верхней части живота — обычно это происходит поздно вечером или прямо перед сном. Боль утихает после приема пищи или препаратов, снижающих кислотность желудочного сока (антациды) и уменьшающих его выработку (антисекреторные).
При гастритоподобном дуодените у человека возникают боли в верхней части живота, тяжесть после еды, кислая отрыжка, запоры.
Симптомы, похожие на холецистит, характеризуются воспалением желчного пузыря. Это заболевание встречается у людей всех возрастов, но чаще всего у пациентов в возрасте 40-60 лет.Также существует панкреатитоподобный дуоденит, сопровождающийся болью в левом или правом подреберье, иногда имеющей опоясывающий характер. Эта боль появляется после приема жирной пищи. Среди других симптомов могут быть горький привкус во рту, тошнота, рвота с примесью желчи, запоры и поносы, а также метеоризм.
Нервно-вегетативная форма дуоденита обычно сопровождается слабостью, потливостью, одышкой и дрожью после еды, а также жидким стулом.
Какому врачу стоит обратиться при симптомах дуоденита
Лечение дуоденита проводится терапевтом или гастроэнтерологом. Предварительные выводы врач может сделать уже на этапе опроса и осмотра пациента.
Для подтверждения диагноза и выявления причины воспаления слизистой оболочки двенадцатиперстной кишки требуются лабораторные и инструментальные исследования.
Лабораторная диагностика
Проведение общего анализа крови и мочи, а также биохимического анализа крови позволяет оценить степень воспалительного процесса в организме и общее состояние здоровья.
Один из факторов, способствующих развитию дуоденита, — заражение бактерией Helicobacter pylori. Для обнаружения этой бактерии проводят целевые исследования.
Копрограмма — комплексный анализ кала — помогает оценить процесс переваривания пищи, выявить признаки воспаления и кровотечения в желудочно-кишечном тракте.
Инструментальная диагностика
Выявить воспаление слизистой оболочки двенадцатиперстной кишки можно при помощи эндоскопического исследования. Для исследования верхних отделов пищеварительного тракта специалист-гастроэнтеролог проводит эзофагогастродуоденоскопию (ЭГДС).
Процедура занимает примерно 20 минут и дает возможность тщательно исследовать стенки пищевода, желудка и двенадцатиперстной кишки, а также взять небольшой образец ткани для гистологического анализа.
Рентгеноскопия желудка и двенадцатиперстной кишки помогает изучить работу этих органов в динамике, оценить их функцию, включая эвакуаторную. Также можно определить размеры органов, особенности их структуры, рельеф внутренней оболочки.
Перед началом исследования пациенту предлагают выпить специальную прозрачную жидкость без вкуса и запаха — это контрастное вещество. Оно равномерно наполняет пищевод, желудок и двенадцатиперстную кишку, что позволяет получить четкие изображения органов. Контрастное вещество естественным образом выводится из организма в течение 24 часов, не вызывая дискомфорта.
В определенных случаях пациенту может быть назначена внутрижелудочная pH-метрия. Это диагностическая процедура, в ходе которой измеряется кислотность среды в желудке, пищеводе или двенадцатиперстной кишке. Для проведения исследования в соответствующий отдел желудочно-кишечного тракта вводится гибкий pH-метрический зонд. Полученные данные обрабатываются pH-регистратором и записываются.
Лечение дуоденита
Подход к лечению дуоденита определяется исходя из причин и стадии заболевания.
Пациенты, страдающие от хеликобактерной инфекции, подвергаются эрадикационной терапии — полному истреблению этой бактерии. В процесс лечения включают антибиотики, ингибиторы протонных помп и препараты с висмутом.
В случае, если воспаление слизистой оболочки двенадцатиперстной кишки не вызвано хеликобактером, может потребоваться лечение препаратами с другим механизмом действия.
Препараты, которые может назначить врач:
- Антациды — нейтрализуют соляную кислоту в желудочном соке;
- Вяжущие — помогают выводить токсины и шлаки из организма;
- Спазмолитики — устраняют спазмы и боль;
- Витамины A, B6, B12 (при их недостатке).
Если дуоденит возник в результате длительного приема нестероидных противовоспалительных препаратов (НПВП), врач поможет подобрать обезболивающие средства из другой группы.
Чтобы улучшить состояние при дуодените, необходимо сделать следующие изменения в образе жизни:
- Не переедать и не пропускать длительные перерывы между приемами пищи — употреблять небольшими порциями 4-6 раз в день;
- Питаться разнообразно, но осторожно — предпочитать запеченные, тушеные или паровые продукты без грубой клетчатки и с низким содержанием жира;
- Тщательно жевать пищу — это поможет желудку и двенадцатиперстной кишке переваривать ее легче;
- Не употреблять пищу менее чем за 2 часа до сна.

При дуодените в повседневное меню можно добавить перетертые овощные супы, вареное мясо и рыбу, кисломолочные продукты
Прогноз при дуодените
В случае своевременного выявления и начала лечения дуоденита прогноз благоприятный: состояние пациента быстро улучшается, риск осложнений минимален.
Необходимо лечить дуоденит, иначе можно столкнуться с серьезными осложнениями: нарушением работы желудочно-кишечного тракта, кишечными кровотечениями, острым панкреатитом, гнойными воспалительными процессами в стенке двенадцатиперстной кишки, а также кишечной непроходимостью. Соблюдение рекомендаций и регулярное наблюдение у гастроэнтеролога помогут избежать худшего сценария.
Предупреждение дуоденита
Для предотвращения дуоденита необходимо придерживаться правильного питания, отказаться от курения и алкоголя, исключить из рациона жирные, острые и соленые блюда, крепкий чай и кофе.
Важно также своевременно выявлять и лечить хеликобактерную инфекцию, а также другие заболевания, способствующие развитию дуоденита.
Людям, которые принимают нестероидные противовоспалительные препараты в течение продолжительного времени, могут потребоваться профилактические ингибиторы протонных помп (они уменьшают выработку соляной кислоты в желудке).
Источники
- Трухан Д. И. Заболевания кишечника: клиника, диагностика и лечение: учебное пособие / Д. И. Трухан, С. Н. Филимонов. Новокузнецк — Омск. 2017.
- Гастрит и дуоденит: клинические рекомендации / Российская гастроэнтерологическая ассоциация, Эндоскопическое общество РЭНДО. 2021.
- Трухан Д. И. Заболевания кишечника: клиника, диагностика и лечение: учебное пособие / Д. И. Трухан, С. Н. Филимонов. Новокузнецк — Омск. 2017.
- Гастрит и дуоденит: клинические рекомендации / Российская гастроэнтерологическая ассоциация, Эндоскопическое общество РЭНДО. 2021.
Видео по теме:
Вопрос-ответ:
Чем характеризуется дуоденит?
Дуоденит — это воспалительное заболевание слизистой оболочки двенадцатиперстной кишки, которое может быть вызвано различными факторами, такими как стресс, неправильное питание, инфекции и др. Симптомы дуоденита могут включать боль в животе, тошноту, рвоту, изжогу, ухудшение аппетита и другие проявления.
Каковы основные причины появления дуоденита?
Основные причины появления дуоденита могут быть связаны с длительным употреблением некоторых лекарств, инфекциями (например, Helicobacter pylori), стрессом, нерегулярным питанием, злоупотреблением алкоголем, курением и другими факторами, негативно влияющими на состояние слизистой оболочки кишечника.
Какой диагноз ставится при подозрении на дуоденит?
Для диагностики дуоденита проводятся различные исследования, включая эндоскопию, ультразвуковое исследование, анализы крови и кала на наличие инфекции и другие. На основании результатов этих исследований врач устанавливает диагноз и определяет тактику лечения.
Каковы методы лечения дуоденита?
Лечение дуоденита может включать прием лекарств (противовоспалительных, противоязвенных, антибиотиков), соблюдение диеты (исключение острых, жирных, кислых продуктов), отказ от вредных привычек (курение, употребление алкоголя), соблюдение режима дня и другие рекомендации врача.
Какие осложнения могут возникнуть при дуодените?
При неправильном лечении или отсутствии лечения дуоденита могут возникнуть осложнения, такие как язвенная болезнь двенадцатиперстной кишки, перфорация стенки пищевода, кровотечение и другие серьезные состояния, требующие оперативного вмешательства.
Чем характеризуется дуоденит?
Дуоденит — это воспалительное заболевание двенадцатиперстной кишки, которое вызывает раздражение и отечность слизистой оболочки этого органа. Оно может проявляться различными симптомами, такими как боль в области живота, отрыжка, изжога и возможное кровотечение из ЖКТ.
Какие факторы могут способствовать развитию дуоденита?
Факторами, которые могут способствовать развитию дуоденита, являются неправильное питание (острое, жирное, кислотообразующее пища), стресс, употребление алкоголя, курение, употребление некоторых лекарственных препаратов (например, аспирин) и наличие инфекции Helicobacter pylori.