Боль во вселенной — распространенный признак, возникающий при повреждениях и заболеваниях органов в животе и малом тазу.
Животное пространство ниже нижних ребер, наполненное различными органами и тканями. К этим органам относятся пищеварительный тракт (желудок, тонкий и толстый кишечник), а также поджелудочная железа, печень, желчный пузырь, селезенка, почки, надпочечники, мочеточники.
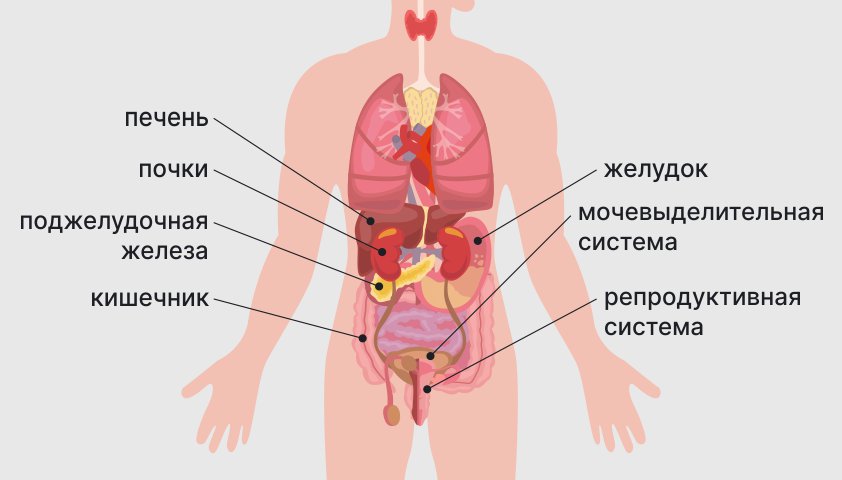
Органы в брюшной полости
В брюшной полости, помимо внутренних органов, обитают разнообразные ткани. Одной из них является брюшина. Эта специальная оболочка выстилает внутреннюю стенку живота (париетальный листок) и частично или полностью обволакивает органы (висцеральный листок). Главная функция брюшины заключается в том, чтобы закреплять органы на своих местах, предотвращая их перемещение по брюшной полости, а также выделять специальную сывороточную жидкость, которая делает поверхность органов скользкой и позволяет им немного сдвигаться друг относительно друга. Например, при движении тела или работе пищеварительной системы. Это особенно важно для кишечника, так как у него есть перистальтика — сокращение и расслабление мышц при переваривании пищи.
Другой важный элемент — брыжейка. Она является одним из лепестков брюшины, перфорированным множеством лимфоузлов, кровеносных сосудов и нервных окончаний, направленных кишечнику. Брыжейка выполняет роль «мешка» для кишечника: она обволакивает его тонкой пленкой, не давая петлям запутаться между собой. Корень брыжейки находится на задней стенке живота (ближе к спине) — он обеспечивает крепление кишечника и самой брыжейки.
Снизу, в области тазовых костей и лобковой кости, брюшная полость соединяется с тазовой полостью. Она также разделяется на две части: большую и малую тазовую полости. В большом тазу расположены органы нижнего отдела брюшной полости, в малом — мочевой пузырь, прямая кишка и органы репродуктивной системы. У мужчин это предстательная железа и семенные пузырьки, а у женщин — яичники, фаллопиевы трубы, матка и влагалище.
Секции брюшной полости
Врачи обычно делят живот на девять зон, где могут возникнуть болезненные ощущения. В зависимости от того, где чувствуется боль, специалист может предположить, с каким органом (или его частью) она может быть связана.
По горизонтали брюшную полость можно разделить на три уровня: верхний уровень — эпигастрий, который напоминает треугольник. Он покрывает область от центра живота, где заканчивается грудная клетка, до края рёбер по бокам. Средний уровень — мезогастрий, или околопупочная область, включает в себя центральную часть живота. Нижний уровень брюшной полости — надлобковая область, или гипогастрий, начинается ниже пупка.
Каждая из этих зон также имеет боковые области: эпигастрий — левое и правое подреберье, мезогастрий — левую и правую сторону брюшной полости, гипогастрий — левую и правую подвздошную область, расположенную в области костей таза.
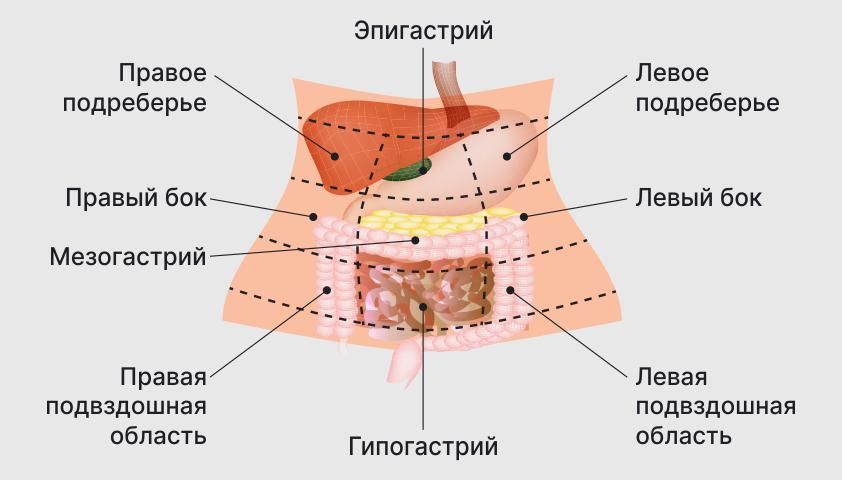
Различные области брюшной полости
Знание различных областей живота помогает правильно оценить свои симптомы и быстро уточнить местоположение боли при обращении к врачу или диспетчеру скорой помощи. Это облегчит специалисту оценку состояния пациента и поможет принять решение о необходимости срочной медицинской помощи.
Типы болей в животе
Боли могут быть разделены по месту, происхождению, характеру и продолжительности.
По месту расположения:
- общая — охватывает бóльшую часть живота;
- локализованная — возникает в определенной области живота.
По происхождению:
- Физиологическая боль — возникает при раздражении чрезвычайно чувствительных рецепторов брюшины, брыжейки, мочеточников и желчного пузыря. Часто имеет ярко выраженную локализацию;
- Внутренняя боль — проявляется при раздражении рецепторов в других органах. Может ощущаться как острый дискомфорт в животе, умеренная боль. Локализация такой боли определить сложнее.
С точки зрения характера:
- Спазмы (спастическая) — боль в виде приступов, которые то схватывают живот, то отпускают;
- Колики (коликообразная) — колющая боль, которая возникает волнами или сохраняется на протяжении продолжительного времени.
По интенсивности проявления:
- яркая,
- умеренная.
С точки зрения длительности:
- Острая боль — это интенсивное чувство дискомфорта, возникшее недавно и длительностью до 3 месяцев;
- Хроническая боль — это длительное умеренное чувство дискомфорта, которое сохраняется более 3 месяцев;
- Рецидивирующая боль — это чувство дискомфорта, которое возвращается несколько раз в течение определенного времени (более 3 раз за 3 месяца).
Причины боли в животе
Боль в животе может возникнуть из-за множества различных заболеваний эндокринной, мочеполовой системы и желудочно-кишечного тракта, а также в редких случаях — от сосудистых патологий брыжейки.
По характеру боли в животе можно судить о серьезности причины, вызвавшей ее. Чем сильнее боль, тем опаснее может быть состояние человека.
Заболевания с острым болевым синдромом в животе
Острую боль в животе часто называют «острым животом». Она возникает при острых воспалительных процессах, нарушениях проходимости кишечника, травмах или разрывах внутренних органов, иногда — при нарушениях кровообращения. Воспалительные процессы могут вызываться как нарушением функций органов, так и их заражением вирусами или бактериями.
Аппендицит — это одно из инфекционных заболеваний, связанное с воспалением и гнойным процессом в червеобразном отростке слепой кишки (аппендиксе). Это одна из самых частых патологий брюшной полости, требующих оперативного вмешательства — за всю жизнь аппендицит развивается примерно у 7-12% населения. По распространенности среди пациентов с острыми заболеваниями брюшной полости, он занимает первое место.
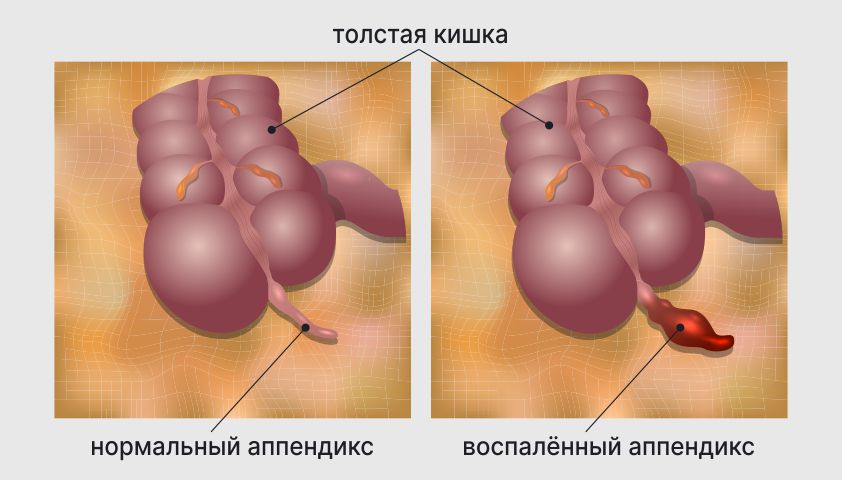
Воспаление червеобразного отростка — аппендицит
Признаки аппендицита:
- резкая боль в животе — может проявляться в эпигастрии, но затем перемещается в правую подвздошную область;
- тошнота, рвота;
- лихорадка — температура тела может подняться до 37,5–38°C;
- общая слабость — связана с токсичным воздействием организма токсинами патогена в аппендиксе;
- редко — частый жидкий стул (диарея).
Иногда боль при аппендиците чувствуется в других частях брюшной полости. Это связано с распространением воспаления по брюшной полости. Кроме того, у некоторых людей аппендикс находится в нестандартном месте и болезненность смещается в поясницу, лобок или промежность.
Необходимость своевременного лечения аппендицита подчёркивается тем, что при отсутствии помощи в течение 12-48 часов этот орган может разорваться. В результате содержимое аппендикса попадает в брюшную полость, вызывая развитие перитонита.
При перитоните происходит воспаление брюшины из-за инфекции, которое сопровождается нагноением и тяжёлой интоксикацией организма. Пациент быстро ухудшается и заболевание может привести к летальному исходу, поэтому требуется срочное лечение.
Характерные признаки перитонита:
- Боль в животе, усиливающаяся при движении;
- Бледность кожи;
- Холодный пот;
- Поверхностное дыхание;
- Пониженное артериальное давление;
- Учащённый пульс;
- Лихорадка с температурой выше 38 градусов Цельсия;
- Тошнота, рвота;
- Избыточное напряжение мышц живота;
- Острая боль при пальпации живота.
Характерный характер — воспаление желчного пузыря, которое в 90% случаев возникает из-за желчнокаменной болезни. Причиной болезни может быть заражение желчных протоков или их непроходимость, что не позволяет желчи покинуть желчный пузырь. Острый холецистит занимает второе место по распространенности среди острых заболеваний брюшной полости.
Симптомы острой холецистита:
- острая колющая боль в правом подреберье, усиливающаяся при глубоком вдохе. В некоторых случаях распространяется в другие части тела, например в правую лопатку или ключицу, в область живота, а иногда даже в сердце;
- опухание живота;
- тошнота и рвота с примесью жёлчи, не приносящая облегчения;
- чувство неудобства во рту;
- жёлтоватый оттенок кожи и белков глаз.
Панкреатит: опасное воспаление — это состояние, при котором ферменты поджелудочной железы не могут попасть в кишечник. Вместо этого они начинают переваривать саму железу, вызывая ее разрушение. Токсичные продукты этого процесса попадают в кровь, воздействуя на работу других органов, включая сердце и мозг. Это заболевание занимает третье место среди острых проблем брюшной полости, уступая лишь аппендициту и холециститу.
Причины острого панкреатита могут быть разнообразными: хроническое злоупотребление алкоголем (55% случаев), проблемы с желчным пузырем (35% случаев), травмы поджелудочной железы (2–4% случаев) и другие нарушения (7–8%). Возможны аутоиммунные и инфекционные заболевания, аллергические реакции, гормональные сбои, а также патологии печени, кишечника и желудка.
Симптомы острого панкреатита:
- Интенсивная боль в области эпигастринума, левого подреберья, иногда излучающая в левое плечо;
- Тошнота, рвота желчью, не приводящая к облегчению;
- Легкое желтение белков глаз, иногда — кожи;
- Изжога желчью;
- Вздутие живота;
- Повышение температуры до 37,5–39 °C.
Острая кишечная непроходимость — это состояние, при котором пищевой ком не может пройти через кишечник из-за какого-либо препятствия. Это может быть вызвано физическими причинами (механическая непроходимость — обструкция, связанная с изгибами кишок, спаеками, желчными камнями) или патологическими процессами, такими как воспаление, нарушения обмена веществ или кровообращения.
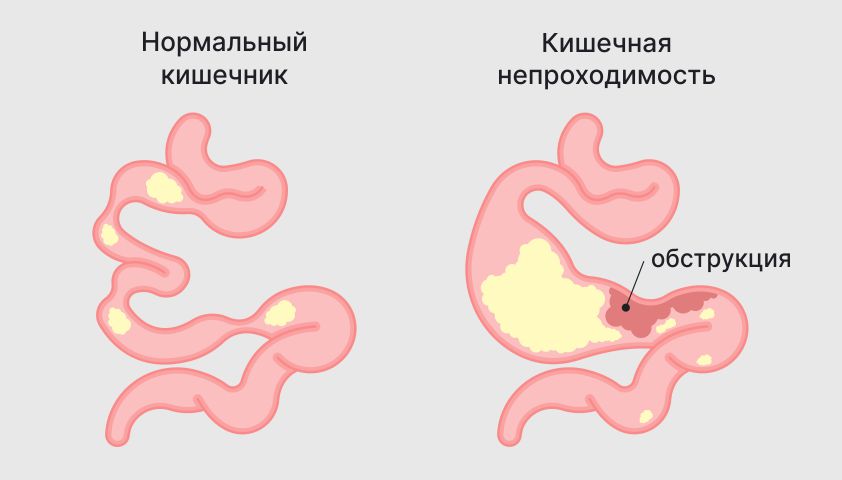
Непроходимость кишечника
Признаки острой кишечной непроходимости:
- отсутствие дефекации,
- вздутие живота из-за задержки газов в кишечнике,
- интенсивная волнообразная боль в области живота,
- ускоренное сердцебиение,
- частая тошнота.
Отверстие при язве желудка или двенадцатиперстной кишки — другими словами, это появление отверстия на месте повреждения слизистой оболочки, через которое содержимое желудка, кишечника и бактерии, обитающие в них, могут попасть в брюшную полость, вызывая сильное воспаление и, также, заражение крови и распространение бактерий по всему организму.
Признаки перфорации язвы желудка и двенадцатиперстной кишки:
- резкая («кинжальная») боль в эпигастральной области или справа под ребрами. Появляется внезапно и быстро распространяется по всему животу;
- слабость, иногда до потери сознания;
- холодный пот;
- сухость во рту.
Разрыв органа брюшной полости в большинстве случаев происходит из-за получения тупой или острой травмы живота. Подобные повреждения могут возникнуть в печени, селезёнке, поджелудочной железе, брыжейке, а также в полых органах, таких как желудок и кишечник.
Признаки разрыва органов брюшной полости:
- Сильная боль в области поражённого органа;
- Вздутие живота;
- Возможное появление крови в моче или стуле;
- Постепенная слабость, могущая привести к потере сознания;
- Экхимоз, или синяк, появляющийся при подкожном кровоизлиянии.
Ишемия кишечника — нарушение кровообращения в артериях брыжейки, поставляющих кровь в кишечник. Это состояние возникает при блокировке просвета артерии атеросклеротическим бляшкой, тромбом или спазмом сосудов. Это может привести к некрозу участка ЖКТ, который остается без кровоснабжения, а также к перитониту и сепсису — распространению бактерий из кишечника по всему организму.
Признаки ишемии кишечника:
- интенсивная коликообразная боль в эпигастральной, правой или левой подвздошной области;
- потребность в дефекации;
- тошнота, рвота без облегчения;
- вздутие живота;
- повышение температуры тела.
Камни в почках — это появление твердых образований из солей в почках или мочевом пузыре, которые могут вызвать сильную боль при их движении по канальцам, мочеточникам и мочеиспускательному каналу.
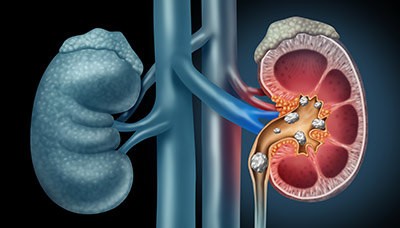
При мочекаменной болезни движение камней может вызвать сильную боль
Признаки мочекаменной болезни:
- острая боль в области поясницы, нижнего отдела живота и половых органов;
- учащённые позывы к мочеиспусканию;
- боль при мочеиспускании;
- изменение цвета мочи на более темный — коричневый или красный;
- вздутие живота;
- повышение температуры до 38°C.
Апоплексия яичника — это кровоизлияние в яичник с нарушением целостности его ткани, что приводит к внутрибрюшному кровотечению. Причиной апоплексии могут быть различные травмы брюшной полости и заболевания яичников, такие как кисты или патологии кровеносных сосудов. Также избыточная физическая нагрузка, которая повышает давление в брюшной полости, может стать фактором риска — чаще всего это связано с подъемом тяжестей.
Признаки разрыва яичника:
- интенсивная боль в гипогастрии, справа или слева в подвздошной области;
- повышение температуры до 37-38 °C;
- повышенное напряжение мышц живота;
- головокружение;
- слабость, потеря сознания;
- бледность кожи.
Эктопическая беременность — это аномалия, при которой оплодотворенная яйцеклетка присоединяется к слизистым оболочкам вне маточной полости. Чаще всего оплодотворенное яйцо присоединяется к фаллопиевым (маточным) трубам (98-99%), но также возможно присоединение яйцеклетки к яичнику, шейке матки или брюшной полости.
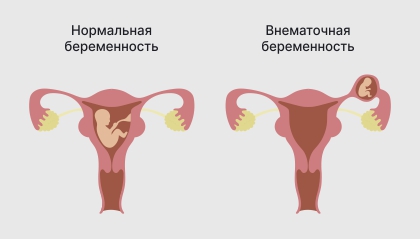
Эктопическая беременность
Причиной эктопической беременности может быть нарушение проходимости маточных труб, вызванное половыми инфекциями или определенными гинекологическими процедурами, а также использование внутриматочной контрацепции и другие медицинские вмешательства. Риск развития этой патологии увеличивается у женщин старше 35 лет, у курильщиц и у тех, кто принимает комбинированные оральные контрацептивы.
Признаки эктопической беременности:
- резкая и резкая боль внизу живота, в области под животом, а также в области поясницы. Иногда боль сосредотачивается в правой или левой подвздошной области. Болевой синдром чаще всего возникает из-за задержки менструации;
- небольшие кровянистые выделения из влагалища;
- головокружение, потеря сознания, тошнота и рвота (иногда).
Другие причины острой боли в животе
Иногда боль в верхней части живота (область эпигастрия) может быть совершенно не связана с органами брюшной полости и таза. Например, заболевания сердца могут проявляться болевыми ощущениями в эпигастральной области или левом подреберье.
Существует форма проявления инфаркта миокарда — некроза сердечной мышцы, вызванного нарушением кровоснабжения, которая называется абдоминальной (брюшной). Это заболевание чрезвычайно опасно: без своевременной медицинской помощи оно может привести к остановке сердца или его разрыву (трансмуральный инфаркт миокарда с гемоперикардом).
Основные признаки инфаркта:
- ощущение острой, неугасимой боли в середине грудной клетки с иррадиацией в левую лопатку, челюсть, шею, левую руку, плечо или спину;
- зубная боль в форме приступов, дискомфорт в левой стороне челюсти, левом плече, локте или ноге (продолжительность приступов 10-15 минут, затем проходят);
- появление холодного липкого пота, бледность кожи;
- постоянный страх перед смертью (особенно во время приступов), нехарактерная тревожность, иногда — паническое состояние;
- ощущение давления или жжения в области сердца (слева в груди) или пищевода;
- симптомы, сходные с проявлением пищевого отравления: изжога, боли в животе, тошнота и рвота;
- признаки, напоминающие приступ астмы: сильная слабость, головокружение, одышка, чувство нехватки воздуха;
- внезапное необоснованное повышение температуры до 38,5 °C.
Также дискомфорт в животе может быть вызван плевритом — воспалением оболочки, окружающей лёгкие. Причиной этого заболевания могут быть инфекции, инфаркт миокарда, раковые опухоли и заболевания соединительной ткани (например, системная красная волчанка).
Признаки плеврита:
- боль в боковой части грудной клетки, распространяющаяся в эпигастральную область живота, правое или левое подреберье;
- кашель;
- поверхностное дыхание;
- повышение температуры, озноб, потливость;
- потеря аппетита;
- слабость.
Заболевания с умеренным болевым синдромом в животе
Среди менее опасных заболеваний, которые могут вызвать боль в животе, в первую очередь стоит отметить патологии желудочно-кишечного тракта — гастрит (воспаление желудка), энтерит (воспаление кишечника), а также их сочетание — гастроэнтерит.
Пищевое отравление — одна из наиболее распространенных причин гастроэнтерита и боли в животе. Это может быть вызвано высокой концентрацией токсических веществ в пище или инфекцией. Обычно симптомы возникают внезапно и сохраняются несколько дней.
Симптомы пищевого отравления:
- неприятное ощущение в животе, частая рвота;
- потеря аппетита и желания есть;
- частый жидкий стул более 3 раз в день;
- температура тела повышается до 37–38 °C;
- интенсивная боль в животе, часто с приступами спазмов;
- ложные и часто болезненные позывы к дефекации;
- общее недомогание и слабость.
Также к болям в животе могут привести инфекции кишечника — вирусные (например, ротавирус) или бактериальные.
Ротавирусная инфекция — одна из наиболее распространенных причин диареи и болей в животе у детей. При заражении вирус проникает в кишечник, поражает его слизистую оболочку и вызывает её воспаление.
Симптомы ротавирусной инфекции:
- повторяющаяся боль в животе — часто в области эпигастральной зоны, пупка, на левом боку или в левой подвздошной области;
- резкое повышение температуры тела;
- частая тошнота;
- пролив с характерными стулами серого или желтого оттенка;
- насморк, боль в горле при глотании;
- потеря аппетита;
- дегидратация.
Бактериальная кишечная инфекция — развивается, когда в кишечник попадают патогенные бактерии. Например, сальмонеллы, шигеллы или стафилококки.
Чаще всего заражение происходит при употреблении зараженных бактериями продуктов или воды из открытых водоемов.
Симптомы бактериальной кишечной инфекции:
- спазмы в животе;
- неприятное ощущение во рту, частая рвота;
- постоянное жидкое обезболивание неxa0менее 3xa0раз в день;
- повышение температуры доxa037–38 xa0C;
- утрата аппетита.
Пищевая аллергия, непереносимость веществ (лактозы, глютена)xa0— нарушения, которые связаны сxa0неправильной реакцией организма наxa0определенные вещества или сxa0неспособностью ЖКТ расщепитьxa0их. Оба процесса приводят кxa0раздражению слизистых оболочек кишечника неусваиваемыми продуктами или аллергенами. Чаще всего поражается тонкий кишечникxa0— подвздошная, тощая иxa0двенадцатиперстная кишка.
Признаки пищевой аллергии:
- высыпания на коже;
- отечность лица, шеи, губ и языка;
- ощущение жжения в горле;
- умеренные боли в животе, в том числе в эпигастральной области, около пупка, внизу живота (чаще всего слева или справа в области подвздошья);
- проблемы с пищеварением, такие как понос;
- запоры;
- тошнота, рвота.
Признаки непереносимости определенных веществ:
- вздутие живота;
- боли в различных областях живота (эпигастрий, околопупочная и подвздошные области);
- проблемы с пищеварением, такие как понос;
- рвота (в редких случаях).
Цистит – это воспаление мочевого пузыря, обычно вызываемое бактериями. Чаще всего это заболевание встречается у женщин, но также может наблюдаться и у мужчин.
Признаки цистита:
- частые появления потребности в мочеиспускании;
- выделение мочи небольшими порциями;
- ощущение жжения при мочеиспускании;
- обнаружение крови в моче (гематурия);
- замутненность и резкий запах мочи;
- давление и боль в нижней части живота;
- незначительное повышение температуры.
Менструальные боли (дисменорея) – возникают у женщин в первые 2 дня менструального цикла. Они могут быть не связаны с какими-либо патологиями органов репродуктивной системы.

При дисменорее чувство боли сосредоточено в нижней части живота
Причина дисменореи не до конца выяснена. Одна из гипотез заключается в том, что вещества, образующиеся из-за отторжения слизистой оболочки матки (который и порождает менструальное кровотечение), увеличивают сократительную способность матки и гладкой мускулатуры живота, что приводит к спазмам.
Симптомы дисменореи:
- тянущая схваткообразная боль внизу живота (в области гипогастрия, над лобковой костью);
- вздутие нижней части живота;
- учащенный стул;
- слабость;
- головная боль;
- тошнота, потеря аппетита;
- эмоциональные нарушения из-за «гормонального скачка»;
- обмороки (редко).
Дифференциальная диагностика боли в животе
Как уже упоминалось, возможны различные источники боли в животе: органы пищеварительной системы, печень, селезенка, поджелудочная железа, органы мочеполовой системы.
Иногда боль в эпигастральной области с тошнотой и рвотой, например при абдоминальной форме инфаркта миокарда, не связана с органами брюшной полости. Эти симптомы могут ввести в заблуждение как пациента, так и врача. Поэтому диагностика боли в животе всегда требует дифференциального подхода. Главная задача специалиста заключается в том, чтобы различить одну патологию от другой и точно поставить диагноз.
В первую очередь врач задаст пациенту вопросы о местонахождении, характере и длительности боли, а также о других симптомах: есть ли нарушения стула, рвота, аллергические реакции или непереносимость определенных продуктов.
После этого специалист выполнит пальпацию — ощупывание живота. Он спросит, возникают ли боли при нажатии на ту или иную область. Этот этап особенно важен, например, при диагностике аппендицита. Также врач может прослушать живот: шумы, урчание и бульканье вместе с обозначенными пациентом симптомами помогут дополнить картину заболевания.
Ощупывание живота
Для проверки общего состояния организма, выявления воспаления и оценки биохимических показателей врач может назначить лабораторные исследования. При подозрении на патологию какого-либо органа проводят точечный анализ.
Дополнительно врач может поручить проведение специальных исследований: ультразвуковое сканирование органов брюшной полости и полости таза (УЗИ), компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), а также рентгенографию или гастроскопию (осмотр желудка изнутри с помощью специального инструмента — эндоскопа, напоминающего тонкий шланг).
При внезапной боли неопределенного происхождения перед хирургическим вмешательством врач-хирург может выполнить диагностическую лапароскопию — осмотр органов брюшной полости проводится с помощью камеры на зонде (лапароскопом), который вводится через небольшое отверстие в животе.
Лечение боли в животе
При возникновении боли в животе важно определить причину ее появления. Лечение назначается врачом только после установления точного диагноза.
Острые боли, вызванные аппендицитом, перитонитом и другими экстренными состояниями (например, разрывом органа), поддаются хирургической коррекции, а также терапии антибиотиками.
Лечение кишечных инфекций также включает антибактериальную терапию, введение растворов, восстанавливающих водно-солевой баланс и предотвращающих обезвоживание. В некоторых случаях применяют средства, препятствующие появлению диареи.
Патологии внутренних органов (печени, желчного пузыря, поджелудочной железы) часто требуют комплексного подхода: камни в желчных протоках удаляют хирургическим способом, желчный пузырь часто удаляется полностью. После операции назначается комплекс лекарств и диета для пациента.
Если причина боли в животе связана с гинекологическими проблемами, то могут применяться медикаменты или различные хирургические вмешательства (например, при внематочной беременности).
К какому врачу обращаться при боли в животе
При выраженной боль важно вызвать скорую помощь. Дежурный врач проведет первичный осмотр, обезболит, назначит лекарства и посоветует вызвать участкового врача или предложит госпитализацию в случае подозрения на серьезные заболевания.
При симптомах отравления — умеренной боль в животе, рвоте, поносе — можно обратиться к терапевту или вызвать участкового врача на дом. Однако при ухудшении состояния, появлении интенсивной боли или признаков обезвоживания лучше вызвать скорую помощь.
Прогноз и профилактика боли в животе
Прогноз развития заболевания, вызвавшего боль в животе, может дать только врач после тщательного обследования.
В любом случае прогноз будет более благоприятным, если обратиться за медицинской помощью сразу после появления симптомов.
Не существует специальной профилактики боли в животе, так как это симптом различных заболеваний. Однако, чтобы уменьшить риск заболеваний в органах брюшной полости, нужно придерживаться правил личной гигиены (мыть руки перед едой), избегать употребления продуктов с истекшим сроком годности, а также сырого мяса и рыбы — в них могут содержаться бактерии или яйца гельминтов (глистов).
Кроме того, важно вести здоровый образ жизни, правильно питаться, регулярно проходить медицинские обследования и сдавать анализы. Это позволит выявить нарушения вовремя и начать лечение, избегая осложнений.
Источники
- Гастрит и дуоденит: клинические рекомендации / Российская гастроэнтерологическая ассоциация, ассоциация «Эндоскопическое общество „РЭндО“». 2021.
- Неотложная хирургия груди и живота: руководство для врачей / под ред. Л. Н. Бисенкова, П. Н. Зубарева. СПб., 2006.
- Острый аппендицит у взрослых: клинические рекомендации / Минздрав РФ. 2020.
- Острый холецистит: клинические рекомендации / Минздрав РФ. 2020. 2021.
- Острый панкреатит: клинические рекомендации / Минздрав РФ. 2020. 2021.
Видео по теме:
Вопрос-ответ:
Чем может быть вызвана боль в животе?
Боль в животе может быть вызвана множеством причин, таких как гастрит, язвенная болезнь, колики, инфекции, запоры, воспаления органов брюшной полости, пищевое отравление и другие. Важно обратиться к врачу для точного определения причины.
Какие симптомы сопровождают боль в животе?
Симптомы, которые могут сопровождать боль в животе, включают тошноту, рвоту, диарею, вздутие живота, лихорадку, обильное испражнение, кровотечение из желудка и ухудшение общего состояния организма. Необходимо обратить внимание на дополнительные симптомы для более точного диагноза.
Что делать, если появляется резкая боль в животе?
При появлении резкой боли в животе, особенно если ее сопровождают рвота, лихорадка, кровотечение или другие симптомы, необходимо срочно обратиться к врачу или скорой помощи. Отсрочка в таких случаях может быть опасной для здоровья.
Могут ли психологические причины быть причиной боли в животе?
Да, психологические причины, такие как стресс, депрессия, тревожность, могут быть причиной боли в животе. Нарушение психического здоровья может проявляться в физических симптомах, в том числе в боли в животе. Важно обратиться к психологу или психиатру для консультации и помощи.
Какие методы диагностики используются для выявления причин боли в животе?
Для выявления причин боли в животе могут быть использованы различные методы диагностики, такие как анализы крови и мочи, ультразвуковое исследование органов брюшной полости, компьютерная томография, эндоскопия и другие. Лечащий врач выберет необходимые методы исследования в зависимости от симптомов и предполагаемого диагноза.
Что может быть причиной боли в животе?
Боль в животе может быть вызвана различными причинами, включая пищевое отравление, гастрит, язву желудка, аппендицит, кишечную инфекцию, камни в желчном пузыре, панкреатит и другие заболевания. Поэтому важно обратиться к врачу для точного диагноза и назначения лечения.
Как правильно оценить серьезность боли в животе?
Для оценки серьезности боли в животе важно учитывать ее интенсивность, характер (режущая, колющая, тупая и т. д.), местоположение, длительность, наличие дополнительных симптомов (тошнота, рвота, лихорадка и др.). Если боли сопровождаются ухудшением общего состояния, высокой температурой, кровотечением или другими опасными признаками, необходимо немедленно обратиться к врачу или вызвать скорую помощь.



