Согласно статистике, рак кожи занимает до 12% всех случаев злокачественных заболеваний в России, и этот показатель постоянно возрастает.
Чаще всего он возникает у пожилых людей, в одинаковой степени у мужчин и женщин. Особенно подвержены риску светлокожие люди (1-й и 2-й фототипы по шкале Фицпатрика) и те, кто проживает в условиях повышенной инсоляции — южные и высокогорные районы.
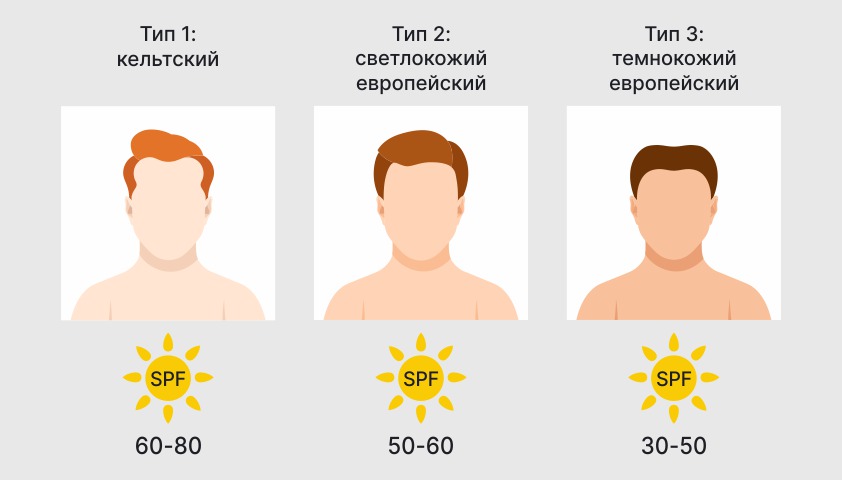
6 фототипов по шкале Фицпатрика отличаются по цвету кожи и чувствительности к ультрафиолетовым лучам: 1-й тип — наиболее чувствительный, 6-й — наименее
6 фототипов по шкале Фицпатрика отличаются по цвету кожи и чувствительности к ультрафиолетовым лучам: 1-й тип — наиболее чувствительный, 6-й — наименее


Обычно клетки кожи постоянно обновляются. Однако иногда, под воздействием ультрафиолетового излучения, генетических отклонений или случайных мутаций, они изменяются. Это приводит к нарушению естественного жизненного цикла клеток кожи, и они начинают неуправляемо размножаться, со временем образуя злокачественную опухоль.
Если злокачественные клетки попадают в кровеносную или лимфатическую систему, они могут закрепиться в новом месте и образовать новые очаги болезни — метастазы.
Типы рака кожи
В зависимости от типа клеток, из которых развивается опухоль, специалисты выделяют два основных вида рака кожи — меланому и так называемые немеланомные опухоли.
Меланом
Меланома (по-гречески меланос — «чёрный») — злокачественная опухоль, которая возникает из клеток кожи, производящих пигмент меланин. В медицине такие клетки называют меланоцитами.
Чаще всего меланома появляется на коже. Реже опухоль обнаруживается на сетчатке глаза, слизистых оболочках полости рта, прямой кишке, а также на оболочках головного и спинного мозга.
Основная причина развития меланомы — чрезмерное воздействие ультрафиолетовых лучей на кожу.
Факторы риска развития меланомы:
- светлая кожа, склонная к солнечным ожогам (1-й и 2-й типы по шкале Фицпатрика);
- большое количество диспластических невусов — родинок — на теле;
- наследственные предпосылки — случаи меланомы у ближайших родственников;
- солнечные ожоги.
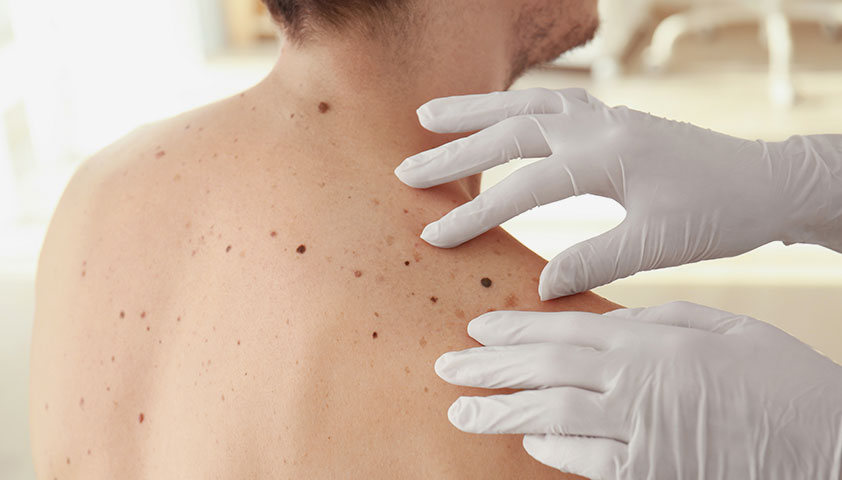
Большое количество диспластических невусов на коже существенно увеличивает вероятность возникновения меланомы
В медицине выделяют несколько типов меланомы. Самыми распространенными видами являются поверхностно-распространяющаяся, нодулярная, акральная, ахроматическая и лентиго-меланома.
Поверхностно-распространяющаяся меланома является наиболее частым типом, приходящимся на до 70% всех случаев заболевания.
Как правило, такая опухоль развивается из диспластического невуса, однако может возникнуть и на здоровой коже. На ранних стадиях опухоль выглядит как коричневое пятно неправильной формы с четкими границами, выступающее над уровнем кожи. Окраска пятна обычно неоднородная, видны черные или серо-розовые включения, а вокруг пятна может наблюдаться красноватый край.
Спустя время роста опухоли, пятно приобретает черный оттенок, становится более плотным и блестящим. Поверхность очага становится неровной, бугристой, легко подверженной травмам, возможно появление узлов. В центре появляются очаги некроза (отмершие ткани), начинает идти кровотечение, на поверхности образуются корки.
Узловая меланома — второй по распространенности тип (15-30% случаев). Опухоль в большинстве случаев образуется из незменившейся кожи (без родинок), чаще всего располагается на наиболее подверженных воздействию солнечного излучения участках — на голове и шее, на голенях у женщин. Реже такой вид меланомы возникает на туловище.
Внешне узловая меланома представляет собой темно-синий, темно-коричневый или черный узел с язвой в центре.
Этот опухоль не разрастается по поверхности кожи, а растет сразу вглубь, захватывая подкожно-жировую клетчатку и быстро давая метастазы в лимфоузлы.
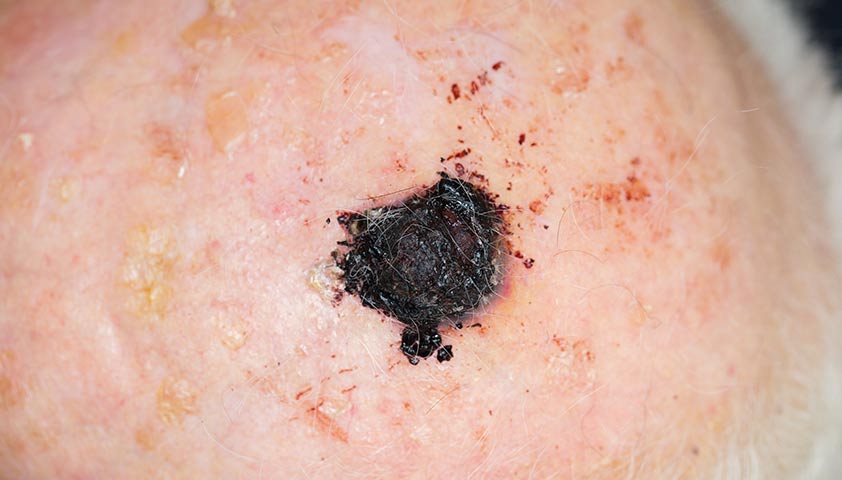
Нажмите, чтобы увидеть.
Узловая меланома с изъязвлением
Лентиго-меланома (лентигинозная) составляет 5–10% от общего количества выявленных меланом.
Опухоль чаще развивается на открытых участках тела — на лице, ушах, шее, волосистой части головы, а также на тыльной стороне рук.
Лентиго-меланома обычно возникает в течение нескольких лет, иногда даже десятилетий, из злокачественной лентиго, похожей на веснушку или плоское пигментное пятно с желтоватым, розовым или коричневым оттенком. С увеличением размеров опухоли ее окраска становится все более разнообразной. Контур размывается, цвет становится темнее, появляются отдельные узелки или узлы на поверхности пятна. Поверхность новообразования начинает трескаться и кровоточить.
Акральная (подногтевая) меланома — это опухоль, которая чаще всего встречается у представителей монголоидной и негроидной расы. У них опухоль образуется на ногтях, ладонях и подошвах.
Основная специфика акральной меланомы заключается в том, что для её развития необходимо не только ультрафиолетовое излучение, но и травмы кожи, ожоги, обморожения, а также воздействие агрессивных химических веществ (кислот, щелочей).
Акральная меланома проявляется в виде полос тёмно-коричневого или чёрного цвета, которые могут распространяться на ногтевой валик, кожу фаланги пальца.
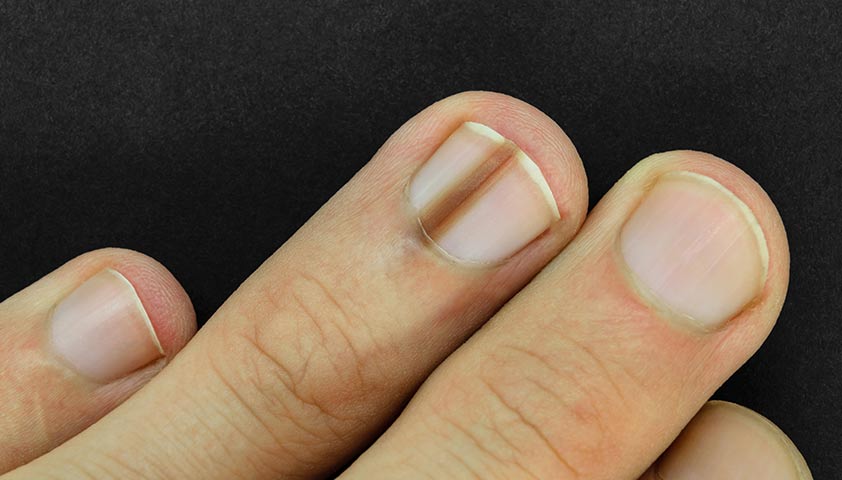
Акральная меланома (начальная стадия)
Со временем ноготь начинает трескаться, на его месте появляются кровоточащие ткани тёмного цвета.
Опухоль без пигмента — довольно редкий вид опухоли. Обнаружить ее сложнее из-за того, что новообразование выглядит как маленький бледно-розовый или красновато-синий плотный узел, шероховатый на ощупь. При разрушении образования образуется язва с твердыми приподнятыми краями. Расположение может быть любым, но чаще всего на пальцах и подошвенной поверхности.
Немеланомный рак кожи
Немеланомный рак кожи — группа злокачественных новообразований, которые не развиваются из меланоцитов.
Самые распространенные виды немеланомного рака кожи — базалиома (базальноклеточная карцинома) и плоскоклеточный рак.
Базалиома
Базалиома — это новообразование, возникающее из клеток базального слоя кожи. Эти клетки находятся в глубоких слоях и постоянно делятся, затем нормально поднимаются от нижнего слоя к поверхности кожи, где они ороговевают и постепенно отшелушиваются.
Внешне базалиома обычно представляет собой небольшой красный узелок, который иногда может кровоточить и покрываться коркой. Из-за своего «незначительного» вида многие ошибочно считают это новообразование обычной раной или «проблемой».
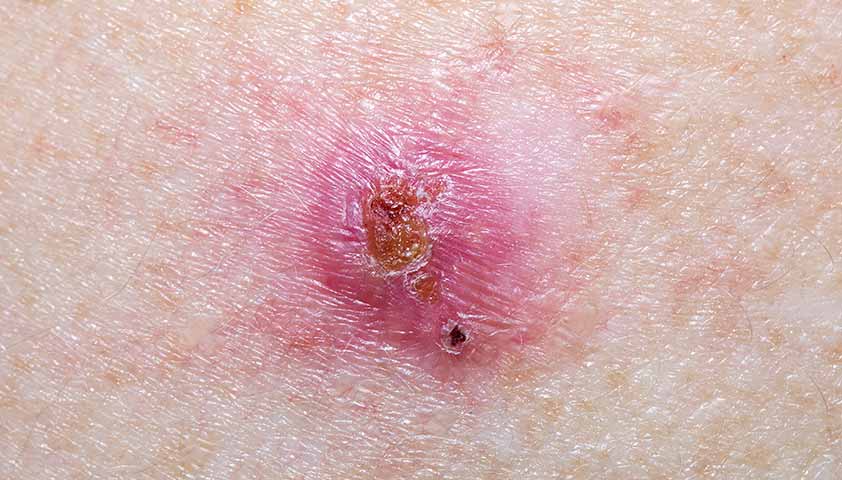
Внешне базалиома напоминает обычную ранку, которая, по мнению многих, «сама собой пройдет со временем».
Точные причины развития опухоли пока не установлены, однако известны факторы, которые значительно повышают риск развития рака кожи из базальных клеток.
Причины появления базалиомы:
- Постоянное воздействие ультрафиолета на кожу — как от солнечных лучей, так и от искусственного освещения в солярии;
- Светлая кожа — люди с первым и вторым фототипами по шкале Фицпатрика;
- Ослабленный иммунитет;
- Возраст — чем старше человек, тем выше вероятность появления базалиомы;
- Воздействие канцерогенных веществ — например, мышьяка или нефтепродуктов;
- Генетическая предрасположенность — случаи базалиомы у членов семьи.
В медицине выделяют несколько клинических форм базалиомы — в зависимости от внешнего вида опухоли.
Большой, или очаговый, базалиома обычно возникает на лице и шее, иногда — на туловище. Опухоль выглядит как небольшой блестящий узел или крупный узел, почти прозрачного или розового цвета с жемчужным оттенком, на поверхности которого могут быть заметны сосудистые звездочки.
Срединка узла зачастую покрыта тонкой, не плотно прилегающей чешуйчатой корочкой, под которой скрывается язва, при этом край образования может быть утолщенным. Без лечения опухоль может прорасти глубоко в ткани и повредить подкожную клетчатку и мышцы. При этом степень язвления на коже будет незначительной.
Действие возмущений выглядит как небольшой узелок светло-розового или красноватого цвета, который медленно начинает увеличиваться в размерах. Постепенно его поверхность становится неровной, появляются крошечные капилляры. В центре появляются язвы, покрытые корками, а по краям — плотный возвышенный круг с мелкими выпуклостями цвета жемчуга.

Нажмите, чтобы увидеть.
Язвенный вид возмущений
Поверхностная форма базалиомы встречается чаще у людей, находящихся в молодом возрасте. На коже (обычно на теле, руках или ногах) возникают красные или розовые пятна с четкими границами и мелким шелушением. Рост опухоли происходит очень медленно, этот процесс может занимать много лет.
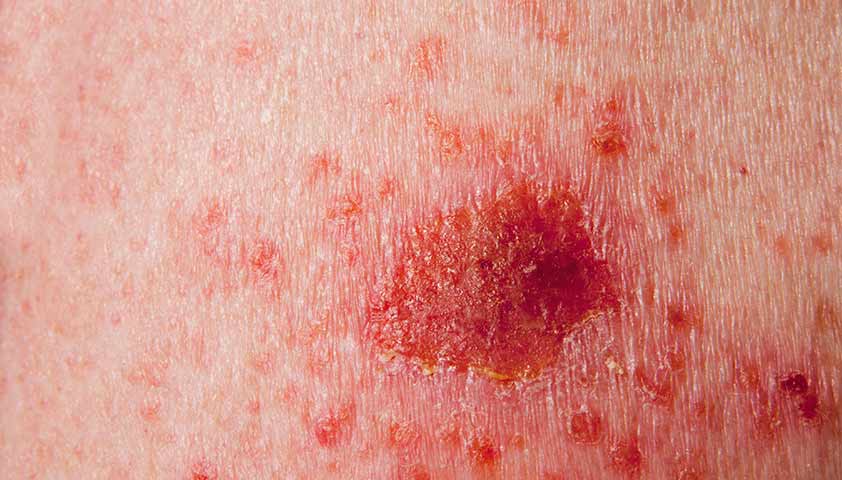
Поверхностная базалиома
Пигментированная форма базалиомы — это редкий вид заболевания, характеризующийся большим количеством меланоцитов — клеток кожи, содержащих пигмент меланин. Обычно проявляется черными, пигментированными областями внутри очага поражения, что внешне напоминает меланому. Этот тип опухоли чаще встречается у людей с 3-м и 4-м фототипом.
Редкая форма базальноклеточного рака кожи, известная как склеродермоподобная базалиома, хоть и встречается реже, но при этом является более агрессивной по сравнению с другими формами. Она обычно появляется на коже головы и шеи и выглядит как плотные бляшки цвета телесного или светло-красного с желтоватым оттенком, с размытыми краями, похожие на рубцовую ткань. Иногда можно заметить зону активного роста по периферии образования.
Склеродермоподобная базалиома редко кровоточит или изъязвляется (это обычно происходит на более поздних стадиях), но может развиваться параллельно с узловой формой базальноклеточного рака кожи.
Фиброэпителиальная форма, иначе известная как фиброэпителиома Пинкуса, представляет собой очень редкую и необычную разновидность базалиомы, которая чаще всего возникает на пояснице. По своему виду это похоже на розовый плотный узелок на ножке, который редко изъязвляется.
Некоторые исследователи признают фиброэпителиом Пинкуса отдельным заболеванием.
Карцинома плоских клеток кожи
Карцинома плоских клеток кожи (плоскоклеточная карцинома) — злокачественная опухоль, происходящая от кератиноцитов (основные клетки кожи) и клеток волосяных фолликулов.
Этот вид рака может возникнуть в любой части тела, но чаще всего развивается на коже головы, лица, ног и кистей рук.
Точные причины возникновения карциномы плоских клеток кожи пока неизвестны. Однако известны факторы, которые могут увеличить риск заболевания.
Факторы, увеличивающие риск развития карциномы плоских клеток кожи:
- долгосрочное воздействие ультрафиолета на кожу — как солнечных лучей, так и искусственного света в солярии;
- светлая кожа — 1-й и 2-й фототипы по шкале Фицпатрика;
- ослабленный иммунитет;
- возраст — чем старше человек, тем выше вероятность образования плоскоклеточного рака кожи;
- воздействие канцерогенных веществ — мышьяка, нефтепродуктов;
- генетическая предрасположенность — случаи плоскоклеточного рака кожи у родственников;
- хронические заболевания кожи;
- заражение вирусом папилломы человека 16, 18, 31, 33, 35 и 45-го типов;
- альбинизм — врожденное отсутствие пигмента меланина в волосах, коже и глазах.
Определительные формы плоскоклеточного рака кожи — экзофитный (опухолевый) и эндофитный (язвенный).
Опухоль экзофитной формы обычно представляет собой утолщение или диск, тесно соединенные с окружающими тканями. Выступающая над кожей опухоль покрыта корками или роговыми чешуйками. Иногда на ее поверхности появляются наросты, напоминающие цветную капусту.
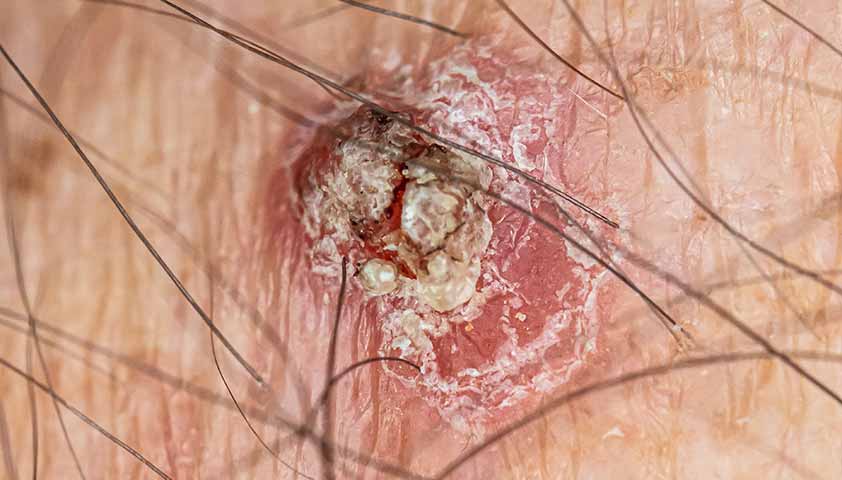
Щелкните, чтобы просмотреть.
Экзофитная форма рака кожи
Если опухоль не будет обнаружена вовремя и не будет немедленно начато лечение, она может превратиться в эндофитную форму. Этот тип опухоли быстро прорастает в соседние ткани, разрушая их. Внешне это похоже на язву с неровным дном, покрытое желтоватой пленкой, которое может легко кровоточить и покрываться коркой.
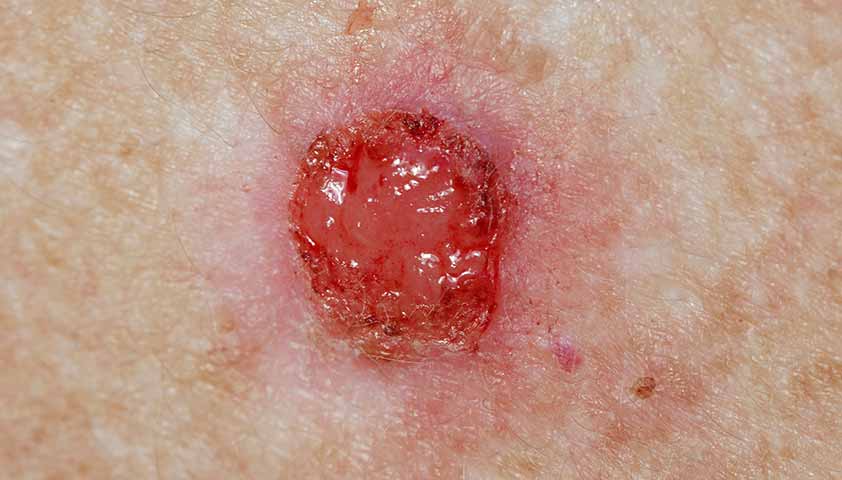
Нажмите, чтобы просмотреть.
Эндофитная форма плоскоклеточного рака кожи
Этапы рака кожи
В процессе развития рака кожи без пигментации выделяют пять этапов, каждый из которых определяет размер опухоли, ее распространение в окружающие ткани, наличие метастазов.
Этапы развития рака кожи без пигментации:
- 0-я стадия: заболевание ограничено верхним слоем кожи, в ближайших лимфоузлах и других органах нет опухолевых клеток;
- I стадия: размер опухоли не превышает 2 см, без метастазов, но есть один фактор высокого риска;
- II стадия: диаметр опухоли более 2 см, есть отдаленные метастазы, два фактора высокого риска;
- III стадия: рак распространился в окружающую костную ткань, метастазов может не быть или они могут быть в ближайших лимфоузлах диаметром до 3 см. Количество факторов риска может быть разным;
- IV стадия: 1) рак распространяется в костные структуры (ребра, позвоночник); 2) размер пораженного лимфоузла более 3 см; 3) поражены несколько лимфоузлов; 4) есть отдаленные метастазы в других органах.
Факторы высокого риска:
- если толщина опухоли превышает 5 см;
- если опухоль распространилась в подкожную клетчатку и глубже;
- если в опухолевый процесс вовлечены нервные волокна;
- если образование локализуется на лице (на губе, ушной раковине);
- если опухоль состоит из низкодифференцированных клеток (которые сильно отличаются от здоровых и делаются крайне быстро).
Для более точного определения стадии болезни специалисты применяют классификацию TNM. Она включает в себя три основные характеристики опухоли:
- T (лат. tumor — «опухоль») — степень распространенности первичной опухоли;
- N (лат. nodus — «узел») — поражение ближайших лимфатических узлов;
- M (лат. metastasis — «метастазы») — наличие отдаленных метастазов.
Первичная опухоль — T:
- Tx — недостаточно информации для оценки размеров первичной опухоли;
- T0 — первичная опухоль не обнаруживается;
- Tis (in situ) — опухоль не проникает в соседние ткани;
- T1, T2, T3, T4 — различные размеры опухоли.
Для стадий T1 — T4 используются дополнительные буквенные обозначения: а — опухоль без язвы, b — опухоль с язвой.
Поражение ближайших лимфатических узлов — N:
- Nx — невозможно оценить метастазы в соседних лимфоузлах;
- N0 — отсутствие признаков поражения соседних лимфатических узлов;
- N1 — обнаружены метастазы в одном лимфоузле;
- N2 — метастазы в 2-3 лимфоузлах;
- N3 — метастазы есть в 4 и более лимфоузлах или образование соседних и отдаленных метастазов.
Также имеется буквенное обозначение для N1 — N2:
- N1/N2а — обнаруживаются лишь микроскопические метастазы;
- N1/N2 b — макроскопические метастазы обнаруживаются (клинически);
- N2c — имеются отдаленные метастазы (при этом близких очагов опухоли нет).
Отдаленные метастазы — M:
- M0 — отдаленные метастазы отсутствуют;
- M1 — имеются отдаленные метастазы.
Буквенное обозначение для M:
- M1a — метастазы в коже, подкожной жировой клетчатке или нерегионарных лимфоузлах. Уровень ЛДГ (лактатдегидрогеназы) в норме;
- M1b — метастазы в легких. Уровень ЛДГ в норме;
- M1c — метастазы в других органах или очаги опухоли любой локализации с повышением уровня ЛДГ в крови.
Пример назначения: T2аN0M0 — когда рак кожи находится на второй стадии и не имеет язв. Ближайшие лимфоузлы не заражены злокачественными клетками, далеких метастазов нет.
Признаки рака кожи
На первых этапах рак кожи часто путают с другими кожными заболеваниями или игнорируют первые симптомы. Из-за этого многие обращаются к врачу только в случае, если опухоль уже распространилась в окружающие ткани и произошли метастазы.
Общие симптомы рака кожи, характерные для начальной стадии болезни:
- образование на коже, которое быстро меняет форму, размер или цвет;
- шелушение, зуд, трещины, кровоточивость образования;
- покраснение или отёчность вокруг образования на коже.
Особого внимания требуют родинки неправильной формы и неравномерной окраски (с примесями черного или коричневого, а также иногда розового, красного, белого или синего цвета), которые быстро увеличиваются.
Слева — обычная родинка, справа — рак кожи на ранней стадии
При появлении таких признаков необходимо немедленно обратиться к дерматологу.
Признаки меланомы
Один из первых симптомов меланомы — увеличение родинки (невуса). При этом ее границы становятся нечеткими и несимметричными. Может измениться цвет родинки, а в ее центре иногда появляются светлые пятна.
Если не обнаружить болезнь вовремя и не начать лечение, то меланома будет продолжать развиваться. Опухоль станет плотнее, темнее (иногда черной), с блестящей поверхностью, а в центре появится язвенная поверхность. Со временем увеличатся регионарные лимфатические узлы, а у человека возникнут признаки болезни: ухудшится аппетит, появится необоснованная усталость, начнет снижаться вес.
Признаки базалиомы
Сначала на коже образуется маленький узел бледно-розового или телесного цвета, который постепенно увеличится в размерах. Постепенно в центре этого узелка появится сероватая корочка, а вокруг него — плотный валик, состоящий из отдельных мелкоузелковых утолщений светло-серого цвета.
По мере развития заболевания появляются новые узлы, которые затем начинают объединяться друг с другом. На поверхности такого образования возникает сеть кровеносных сосудов, а в его центре формируется язва, которая долго не заживает и кровоточит.
Опухоль становится тверже и без лечения может распространиться в окружающие ткани, включая костные структуры, что сопровождается сильной болью.
Признаки плоскоклеточного рака кожи
Плоскоклеточный рак кожи может проявиться как плотное красное пятно на коже, которое начинает кровоточить при любом, даже незначительном воздействии, а затем покрывается коркой. Также плоскоклеточная карцинома может напоминать узел с вдавленным центром, открытую не заживающую язву. При ороговевающей форме образование покрыто плотными роговыми чешуйками.
Диагностика рака кожи
Осуществление самодиагностики является важным способом выявления рака кожи на ранней стадии и началом своевременного лечения.
Рекомендуется проводить самодиагностику не менее 10 раз в год. Особенно важно делать это летом, когда солнце особенно активно, а также в начале осени.
Во время самодиагностики следует внимательно осматривать все участки тела, включая кожу под волосами. Для этого пригодится небольшая расческа. Необходимо аккуратно отводить в стороны пряди волос и проверять кожу, скрытую под ними.
Признаки рака кожи по системе АККОРД:
- А — асимметрия (неодинаковые края родинки);
- К — краев (размытость контуров, зубчатость, неровности);
- К — кровоточивость (капли крови на поверхности новообразования, корки, жжение);
- О — оттенки (вкрапления чёрного, тёмно-коричневого, светло-розового и других цветов);
- Р — размер (новообразование более 6 мм в диаметре);
- Д — динамические изменения (новообразование быстро увеличивается в размерах).
При появлении таких признаков нужно обратиться к дерматологу.
При посещении врача вам нужно будет уточнить, когда именно появилось новообразование на коже, насколько быстро оно растёт. Затем врач исследует образование с помощью дерматоскопа — специального инструмента, который состоит из лупы, прозрачной пластины и источника света. С его помощью можно предварительно определить характер новообразования — доброкачественное оно или злокачественное.

При помощи дерматоскопии увеличивается изображение в 10–20 раз
Если обследование показывает наличие подозрительных признаков рака кожи, врач назначит пациенту биопсию. Это позволит выявить злокачественные изменения в тканях.
Также, при подозрении на рак кожи, специалист может порекомендовать провести анализ на ЛДГ — лактатдегидрогеназу. Этот фермент реагирует на патологические процессы и обнаруживается в крови при разрушении клеток тканей.
Для выявления стадии заболевания врач может направить пациента на общий и биохимический анализ крови, общий анализ мочи, УЗИ или пункцию лимфатических узлов в близлежащих областях.
Методы лечения рака кожи
Методика лечения зависит от вида опухоли, её распространённости, местоположения, а также от возраста и состояния здоровья пациента.
Хирургическое вмешательство
Одним из ключевых методов борьбы с раком кожи является хирургическое удаление опухоли.
Врачи удаляют не только саму опухоль, но и окружающие её ткани (на глубину примерно 5 мм). Это позволяет уменьшить вероятность рецидива.
Если лимфатические узлы также оказываются засклерозированы, их удаляют также.
Основные способы удаления опухоли:
- стандартное удаление с помощью скальпеля: опухоль удаляется вместе с окружающими тканями, рану подшивают, и образцы опухоли идут в лабораторию. При возможных дефектах проводится одномоментная пластика;
- лазерное удаление: на поверхность опухоли наносится специальный состав, затем оказывается воздействие лазером. Постепенно ткани новообразования начинают гибнуть. Процедура достаточно долгая (до 40 минут), но безболезненная;
- микрографическая операция (техника Моса): опухоль удаляется в слоях, не задевая здоровые ткани. Каждый слой отправляется на анализ в лабораторию;
- скобленный кюретаж + коагуляция: опухольные ткани удаляются с помощью кюретки, затем рану обжигают электрокоагулятором. После заживления шов практически не виден. Применяется главным образом при поверхностном базально-клеточном раке;
- криодеструкция: ткани обрабатываются жидким азотом, в результате они постепенно отмирают.
Инструмент под названием кюретка используется в хирургии для соскабливания, удаления или взятия образцов тканей и слизистых оболочек.
Хороший метод — химиотерапия
Химиотерапия может быть назначена как самостоятельный метод лечения или в сочетании с хирургическим вмешательством.
Основная цель химиотерапии — уничтожить раковые клетки или хотя бы уменьшить опухоль. Этот подход широко применяется при наличии метастазов.
Лучевая терапия в борьбе с раком
Лучевая терапия может применяться вместе с хирургическим лечением или в качестве замены операции — если хирургическое вмешательство невозможно по каким-либо причинам.
Принцип лучевой терапии заключается во воздействии ионизирующего излучения на раковые клетки.
Лечение с помощью препаратов
При неоперабельном раке кожи или при метастазах опухоли, как правило, применяют лекарственные препараты.
Выбор лекарств зависит от типа рака. При плоскоклеточном раке и меланоме обычно применяют средства, которые активируют иммунную систему. Для базальноклеточной карциномы используют висмодегиб — это вещество препятствует не контролируемому росту и делению опухолевых клеток.
Также врач может назначить пациенту с плоскоклеточным раком кожи цитостатические препараты — они уничтожают все быстро делящиеся клетки в организме, в первую очередь раковые.
Прогноз рака кожи
Прогноз зависит от типа рака кожи, его стадии и степени распространения опухолевого процесса.
Прогноз для базалиомы в целом благоприятный: опухоль растет очень медленно, поэтому в большинстве случаев ее удается обнаружить на ранней стадии и своевременно начать лечение.
Шансы на выздоровление от плоскоклеточного рака кожи зависят от размера опухоли. Если диаметр опухоли небольшой (менее 2 см), то пятилетняя выживаемость может достигать 90%. В случае крупной опухоли (2 см и более), показатель выживаемости уменьшается почти в два раза, до 50%.
Прогноз по меланоме напрямую зависит от стадии опухолевого процесса. На ранней стадии пятилетняя выживаемость достигает 90%. На второй стадии — 80-87%, на третьей — 15-50% (в зависимости от количества пораженных лимфоузлов), на четвертой — 5%.
Меры профилактики рака кожи
Основное положение профилактики рака кожи заключается в защите от ультрафиолетового излучения.
Рекомендуется минимизировать нахождение на улице во время пика солнечной активности, использовать средства с высоким УФ-фактором и обновлять их каждые два часа, отказаться от посещения солярия для искусственного загара.
Также важно регулярно проверять кожу на наличие новых образований — самостоятельно или с помощью картирования родинок.
Картирование родинок представляет собой фотографирование и компьютерный анализ всех родинок на теле. Этот метод позволяет оценить размеры и рост новообразований и обнаружить злокачественный процесс на самом раннем этапе.
Процедура совершенно безопасная и занимает около часа. Рекомендуется проходить такое исследование хотя бы раз в год.
Посетить медицинское учреждение в День диагностики меланомы (который обычно проходит в конце мая) — отличная возможность пройти проверку родинок. Бесплатное обследование проводится в этот день для всех желающих.
Источники
- Kim J.Y.S. Kozlow J.H., Mittal B., и др. Рекомендации по уходу за пациентами с плоскоклеточным раком кожи // J Am Acad Dermatol. 2018. Т. 78(3). С. 560-578. doi:10.1016/j.jaad.2017.10.007
- Гилязутдинов И.Н., Хасанов Р.Н., Сафин И.С., Моисеев В.А. Злокачественные опухоли мягких тканей и меланома кожи. М., 2010.
- Зайцев В.Ф., Жидков С.А., Корик В.Е. Рак кожи: Методические рекомендации. Минск, 2007.
- Меланома кожи и слизистых оболочек : клинические рекомендации / Минздрав РФ. 2022.
Видео по теме:
Вопрос-ответ:
Чем вызван рак кожи?
Рак кожи вызывается воздействием ультрафиолетовых лучей от солнца или солнечных ламп на кожу. Это может происходить как при длительном нахождении на открытом солнце, так и при посещении солярия.
Какие симптомы рака кожи нужно обратить внимание?
Симптомы рака кожи могут включать изменение размера, цвета или формы родинок, язвы, кровотечения, зуд и покраснение кожи. При обнаружении подобных признаков, необходимо обратиться к врачу для диагностики и лечения.
Какие методы лечения рака кожи существуют?
Лечение рака кожи может включать хирургическое удаление опухоли, облучение или химиотерапию. Иногда применяются такие методы, как криотерапия, лазерное удаление или лекарственные препараты.
Можно ли предотвратить рак кожи?
Да, рак кожи можно предотвратить, соблюдая меры защиты от ультрафиолетовых лучей: использование солнцезащитного крема, ношение защитной одежды, избегание солярия и ограничение пребывания на солнце во время пиковой активности.