Заболевание сердца из-за ухудшения кровоснабжения ИБС — это нарушение, которое может возникнуть как в острой, так и в хронической форме. Обычно причиной ее развития становится атеросклероз, при котором образуются холестериновые отложения на внутренней стенке сосудов.
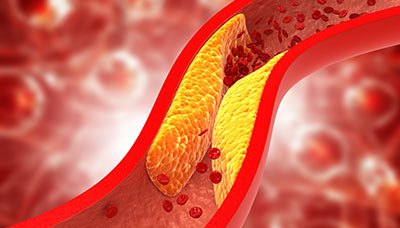
Атеросклероз — это долгосрочное заболевание, которое приводит к образованию холестериновых бляшек на стенках сосудов и нарушению нормального кровотока.
ИБС является одной из основных причин смертности людей в мире. В возрасте до 70 лет она чаще диагностируется у мужчин, в то время как после 70 лет заболевание одинаково часто выявляется как у мужчин, так и у женщин.
В Международной классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра (МКБ-10) ишемической болезни сердца присвоен код I25.
Прогрессирование ИБС
Миокард — это сердечная мышца, которая обеспечивает кровоснабжение всего тела. Благодаря ее функционированию кровь, насыщенная кислородом, поступает из легких к органам и тканям. Важно помнить, что самому сердцу также необходимо «дышать» — ведь оно каждый день выполняет огромную работу.
Кислород вместе с кровью поступает к сердцу через две коронарные артерии, которые отходят от аорты. Если не хватает кислорода, то работа сердца нарушается.
Коронарные артерии — это сосуды, которые обеспечивают сердце кислородом
Во первую очередь дефицит кислорода проявляется лишь во время сильных физических усилий, таких как бег или подъем тяжестей. В этот момент у человека возникают боли в груди. По мере нарастания заболевания неприятные ощущения становятся заметны и в покое. К этому присоединяются и другие симптомы — отёки, одышка.
Если не среагировать на болезнь вовремя и не начать лечение, артерии сердца могут быть полностью заблокированы. Последствия очень серьёзные — инфаркт миокарда, остановка сердца, смерть.
Виды ишемической болезни сердца
В зависимости от симптомов ученые выделяют несколько видов ишемической болезни сердца.
Основные виды ИБС:
- стенокардия. Характерный симптом — ощущение жгучей, давящей боли в груди, которая сначала возникает только при физической нагрузке, а с развитием болезни появляется даже в покое. Приступы боли могут длиться от нескольких минут до полутора часов;
- сердечная недостаточность. Симптомы: повышенная усталость, одышка даже после небольших физических нагрузок;
- аритмия — нарушение сердечного ритма и проводимости. Симптомы: ощущение перебоев в работе сердца, чувство замирания сердца, учащенное сердцебиение, головокружение вплоть до потери сознания;
- безболевая (немая) ишемия миокарда. В большинстве случаев протекает скрыто и выявляется во время обследований по поводу других заболеваний;
- инфаркт миокарда. Развивается из-за продолжительного нарушения кровоснабжения сердца или полной остановки кровотока. В результате ткани сердечной мышцы начинают отмирать. Во время инфаркта человек чувствует резкую, сильную боль в сердце, беспокойство, чувство обреченности. Иногда боль необычная — отдает в область желудка или в левую руку;
- постинфарктный кардиосклероз. После перенесенного инфаркта миокарда ткани сердца постепенно замещаются соединительной тканью. В результате у пациента появляются признаки сердечно-сосудистой недостаточности и нарушения сердечного ритма, сердце начинает работать с перебоями. Симптомы: боли в области сердца, отёки, одышка, периодическое чувство, что сердце остановилось, головокружения, беспокойство, тахикардия, обмороки;
- внезапная сердечная смерть. Опасное состояние, требующее неотложной медицинской помощи. Симптомы: слабость, головокружение, учащенное и шумное дыхание, потеря сознания, затем остановка сердца.
Инфаркт — состояние, которое чрезвычайно опасно для жизни. Чем раньше начнется лечение, тем выше вероятность выздоровления.
Самой распространенной формой ишемической болезни сердца является стенокардия. Именно она чаще всего встречается в практике врачей.
Существует четыре вида стенокардии — стабильная, нестабильная, вазоспастическая и микрососудистая. Все они отличаются по характеру течения и рискам осложнений для пациентов.
Стабильная стенокардия — наиболее распространенная форма болезни. Обычно она сопровождается тупой болью в груди, которая появляется при физической нагрузке и уменьшается в покое.
В зависимости от тяжести стабильную стенокардию делят на четыре функциональных класса:
- Первый уровень стенокардии: человек испытывает лёгкое давление во время привычных нагрузок (например, тренировки в зале или подъема по лестнице на определенный этаж), но при повышенной активности появляется приступ;
- Второй уровень стенокардии: признаки начинают проявляться при умеренной физической активности — после быстрой ходьбы, приема пищи, выхода на улицу в холод или ветер, во время стресса, подъема в гору или по лестнице на более чем один этаж;
- Третий уровень стенокардии: физическая нагрузка значительно снижается. Болевые ощущения могут возникать даже при медленной ходьбе или во время простых домашних дел;
- Четвертый уровень стенокардии: человек лишается способности выдерживать любую, даже минимальную, активность из-за стенокардии. Приступы могут возникать в покое, а при легкой нагрузке становятся более сильными.
Стенокардия нестабильного характера может указывать на переход от хронической формы ишемической болезни сердца к острой стадии. Основной причиной нестабильной стенокардии является разрыв холестериновых отложений и образование тромба. В случае продолжения этих процессов, нестабильная стенокардия может прогрессировать до инфаркта миокарда.
Вазоспастическая стенокардия, или как её также называют, стенокардия Принцметала, является очень редким видом заболевания. Она не связана с образованием холестериновых бляшек или тромбов, а возникает из-за спазма артерии, отвечающей за питание сердца.
Болевой приступ обычно очень интенсивный и локализуется в области груди. Часто приступы происходят ночью или рано утром, а также при воздействии холода на открытые участки тела.
Микрососудистая стенокардия (синдром X) — это сужение или нарушение работы капилляров сердца. При этом виде стенокардии боль в груди появляется через некоторое время после физической нагрузки или эмоционального напряжения в покое.
Симптомы ишемической болезни сердца
Характерный симптом ИБС — давящая боль в груди или в области сердца, которая может отдавать в левое плечо, спину, шею, нижнюю челюсть.
Основные симптомы ишемической болезни сердца:
- жгучая боль в области сердца или в груди;
- чувство тяжести в груди;
- ощущение, что сердце словно замирает;
- одышка;
- головокружение;
- тошнота;
- обмороки.
При появлении симптомов ИБС следует записаться на прием к кардиологу.
Если острая боль в сердце не проходит в течение 10 минут, необходимо немедленно вызвать скорую помощь.
Признаки стенокардии
Характерная черта стенокардии — сдавливающая, жгучая или пронзающая боль в груди, которая иррадиирует в левую руку, плечо, под левую лопатку или в нижнюю челюсть. Чаще всего боль обостряется во время физической активности, но иногда возникает и в состоянии покоя, например, ночью.
Приступ длится от нескольких минут до полутора часов. Во время него человек чувствует недостаток воздуха, руки и ноги становятся холодными, лицо побелеет.
Признаки сердечной недостаточности
При острой сердечной недостаточности человек испытывает одышку. У него появляется кашель с трудно отходящей мокротой, липкий холодный пот, слабость. Сердце начинает биться очень быстро и словно выскакивает из груди.
При несвоевременном принятии мер возникает отек легких. Основные симптомы: отхождение пенистой мокроты розового цвета, шумное дыхание с хрипами, опухание вен шеи, нитевидный пульс Это пульс, который едва ощутим. Это состояние может развиться при значительной потере крови, шоке..
Характерные признаки хронической сердечной недостаточности — одышка, приступы удушья, синюшность кожи, сухой кашель (иногда с кровохарканьем), учащенное сердцебиение.
Признаки аритмии
Аритмия характеризуется учащенным сердцебиением или, наоборот, ощущением замирания сердца. Человек в это время может почувствовать головокружение вплоть до обмороков, слабость, удушье.
Симптомы бессимптомной ишемии миокарда
В большинстве случаев бесболезненная ишемия миокарда не проявляется симптомами. Врач может подозревать заболевание, если у пациента уже имеется диагноз ишемической болезни сердца или инфаркта миокарда. В других случаях диагноз подтверждается непосредственно в ходе кардиограммы.
Признаки инфаркта миокарда
Характерный симптом инфаркта миокарда — невыносимая боль в груди, которая отдается в левое плечо, шею, нижнюю челюсть, зубы, левое ухо или ключицу.
Приступ может длиться от получаса до нескольких часов, а иногда и суток. Боль во время приступа то затихает, то снова усиливается. Человек при этом ощущает страх. Его кожа становится бледной и покрывается холодным липким потом. Артериальное давление снижается, сердце бьется очень часто.
После приступа у пациента может развиться лихорадка, вызванная процессами отмирания тканей сердца.
Симптомы постинфарктного кардиосклероза
После пережитого инфаркта у человека возможно развитие послеинфарктного кардиосклероза — замена функциональной ткани сердца соединительной. Его характерные симптомы: одышка, учащенный пульс, головокружение, беспокойство, обмороки.
Признаки внезапной сердечной смерти
Примерно за 40-60 минут до остановки сердца у человека может произойти обморок продолжительностью до 1 минуты. Возникает сильное головокружение, нарушается координация движений. Появляется боль в груди, которую люди описывают как «сжатие сердца в кулаке».
Иногда симптомов может и не быть — человек просто внезапно падает во время работы или умирает во сне.
Причины ишемической болезни сердца
Чаще всего атеросклероз становится причиной ишемической болезни сердца — патологии, при которой в сосудах образуются холестериновые отложения.
Эти отложения сужают или полностью блокируют просвет коронарных артерий, через которые поступает кислородно насыщенная кровь к сердцу. Это приводит к нарушению кровоснабжения органа и развитию гипоксии.
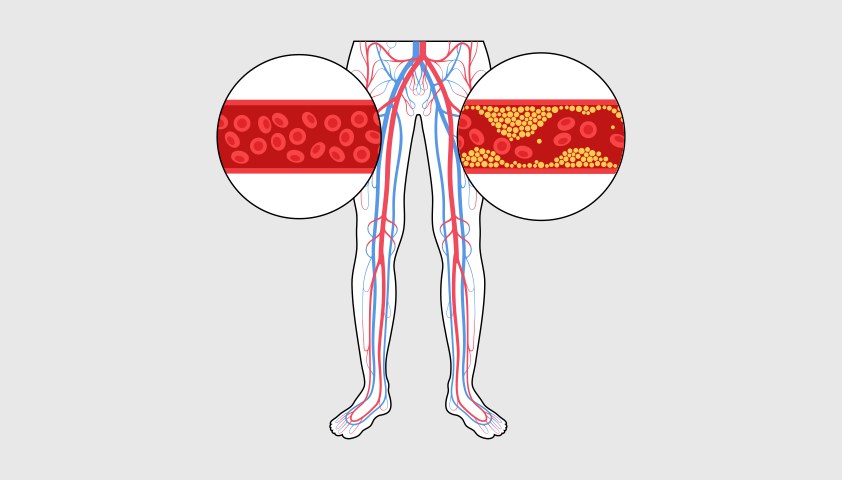
При атеросклерозе коронарные артерии забиваются холестериновыми отложениями
К редким причинам ишемической болезни сердца (менее 5% случаев) относятся врожденные аномалии коронарных артерий, синдромы Марфана, Элерса, расслоение корня аорты, коронарные васкулиты при заболеваниях соединительной ткани, инфекционный эндокардит.
Помимо главных причин, существуют также факторы, которые увеличивают риск развития ишемической болезни сердца. Их можно условно разделить на три категории: немодифицируемые (которые невозможно изменить, изменив образ жизни или принимая лекарственные препараты), модифицируемые (которые можно устранить частично или полностью) и социальные.
Немодифицируемые факторы риска развития ИБС:
- возраст: чем старше человек, тем выше вероятность заболеть;
- пол: вероятность развития ИБС выше у мужчин старше 40 лет, а также у женщин после наступления менопаузы;
- генетические предпосылки: болезнь чаще возникает у людей, чьи родственники также страдали от ИБС.
Модифицируемые факторы риска развития ИБС:
- артериальная гипертензия (повышенное кровяное давление): сосудистое сопротивление возрастает и сердцу требуется больше усилий, чтобы перекачивать кровь. Из-за повышенной нагрузки на сердце увеличивается и его потребность в кислороде. А при его недостатке развивается ишемическая болезнь сердца;
- дислипопротеидемия — нарушение физиологичного соотношения жиров в крови;
- ожирение;
- сахарный диабет;
- тревога, эмоциональные стрессы;
- курение: смолы и никотин, которые содержатся в сигаретах, плохо влияют на состояние сосудов;
- злоупотребление спиртными напитками: под действием алкоголя сосуды сначала сужаются, а потом расширяются, что отрицательно влияет на целостность сосудистых стенок;
- несбалансированный рацион: избыток жирной пищи приводит к повышению уровня холестерина в крови;
- малоподвижный образ жизни: из-за недостаточной физической активности у человека может развиться атеросклероз, ожирение, сахарный диабет;
- чрезмерные физические нагрузки, которые не соответствуют возрасту и состоянию здоровья человека.

Потребление сигарет и алкоголя — основные причины развития ишемической болезни сердца
Наличие факторов риска не означает, что у человека обязательно произойдет развитие ишемической болезни сердца. Тем не менее врачи рекомендуют не полагаться на удачу и по возможности уменьшить устранимые рисковые факторы до минимума.
Осложнения ишемической болезни сердца
Осложнения ИБС связаны с нарушениями работы сердечной мышцы, что приводит к ослаблению и недостаточной перекачке крови, обеспечивающей органы и ткани кислородом.
Основные осложнения ишемической болезни сердца:
- Дефицит клапанов сердца — это нарушение, которое происходит, когда клапаны не могут закрыть отверстие между предсердиями и желудочками или желудочками и аортой. В результате кровь начинает двигаться в обратном направлении;
- Разрыв миокарда — это нарушение целостности сердечной мышцы (иногда это состояние называют «разрывом сердца»);
- Аневризма сердца — это истончение и выступание стенки миокарда, что приводит к снижению объема крови, который сердце может перекачать;
- Перикардит — это воспаление внешней оболочки сердца (перикарда);
- Синдром Дресслера (поздний перикардит) — это автоиммунное осложнение, при котором одновременно воспаляется внешняя оболочка сердца, развивается плеврит (воспаление оболочки легких) и артрит (воспаление суставов).
Диагностика ишемической болезни сердца
Если у вас подозрение на ишемическую болезнь сердца, следует обратиться к терапевту или кардиологу — специалисту по сердечно-сосудистым заболеваниям. При необходимости он направит вас к другим специалистам — нефрологу, неврологу, эндокринологу.
Диагностика ИБС начинается с сбора жалоб — врач выясняет, что вас беспокоит, как давно начались симптомы болезни, в какие моменты они усиливаются или наоборот, уменьшаются. Также специалист узнает о наличии хронических заболеваний, таких как артериальная гипертензия, сахарный диабет, атеросклероз, а также о вредных привычках (курение, употребление алкоголя). Кроме того, для врача важно знать, какие заболевания были у ближайших родственников пациента.
После опроса пациента врач начинает процедуру осмотра: проверяет общее состояние, измеряет талию, давление и пульс для оценки работы сердечно-сосудистой системы.
На основании результатов осмотра назначаются лабораторные и инструментальные исследования.
Лабораторная диагностика ишемической болезни сердца
При подозрении на ИБС врач назначает базовые анализы: общий анализ крови (ОАК) и общий анализ мочи (ОАМ). Они помогают выявить нарушения в работе внутренних органов и оценить общее состояние здоровья пациента.
Также проводятся исследования, которые позволяют дать оценку жирового обмена. Нарушения в этом процессе могут привести к атеросклерозу и образованию холестериновых бляшек на стенках артерий.
Дополнительно, обычно назначают лабораторные исследования, которые помогают изучить состояние почек, а также проверить организм на наличие сахарного диабета и других заболеваний, способных вызвать ИБС.
Воздействие на состояние сердечно-сосудистой системы может оказывать нарушение работы щитовидной железы. Поэтому, если у пациента есть признаки дисфункции щитовидной железы, врач может назначить ему комплексное обследование, которое позволит оценить функционирование этого органа.
Пациентам с ишемической болезнью сердца и подозрением на сердечную недостаточность рекомендуется анализ на мозговой натрийуретический пептид — гормон, который вырабатывается в левом желудочке сердца. Такое исследование поможет отличить сердечную недостаточность от других заболеваний с похожими симптомами, например от некоторых расстройств лёгких.
Инструментальная диагностика ИБС
Определение наличия ишемической болезни сердца возможно благодаря специальным визуализирующим тестам, таким как: эхокардиография с физической или фармакологической нагрузкой, чреспищеводная стимуляция, сцинтиграфия миокарда с функциональными пробами, позитронно-эмиссионная томография миокарда, однофотонная эмиссионная компьютерная томография миокарда с функциональными пробами.
В случае, если пациент не может пройти визуализирующие тесты по медицинским показаниям, врач может назначить ЭКГ с нагрузкой, чтобы создать условия, схожие с ситуациями, способствующими развитию ишемической болезни сердца.
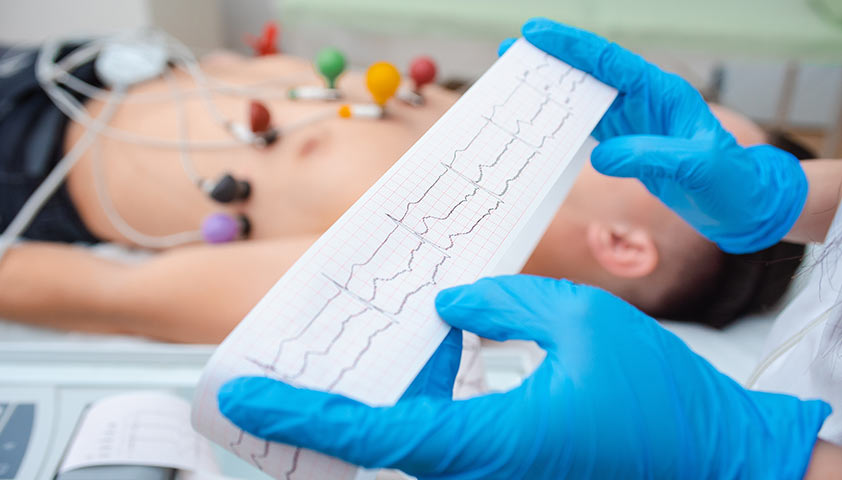
Исследование ЭКГ с нагрузкой проводится перед или после физических упражнений на беговой дорожке или велотренажере.
Основные противопоказания для проведения ЭКГ с нагрузкой:
- острый инфаркт миокарда;
- высокое артериальное давление;
- аневризма сосудов (выпячивание их стенок);
- быстропрогрессирующая стенокардия;
- острый тромбофлебит (закупорка вен сгустками крови);
- тяжелая дыхательная недостаточность;
- острые инфекционные заболевания.
Если есть подозрение на нарушения сердечного ритма или проводимости, то проводят холтеровское (суточное) мониторирование — у пациента устанавливают датчики и миниатюрный аппарат ЭКГ на 24 часа. Эта процедура предоставляет более точные результаты, так как пациент продолжает вести свой обычный образ жизни, а данные записываются при различных условиях: в покое, во время физической активности, во сне.
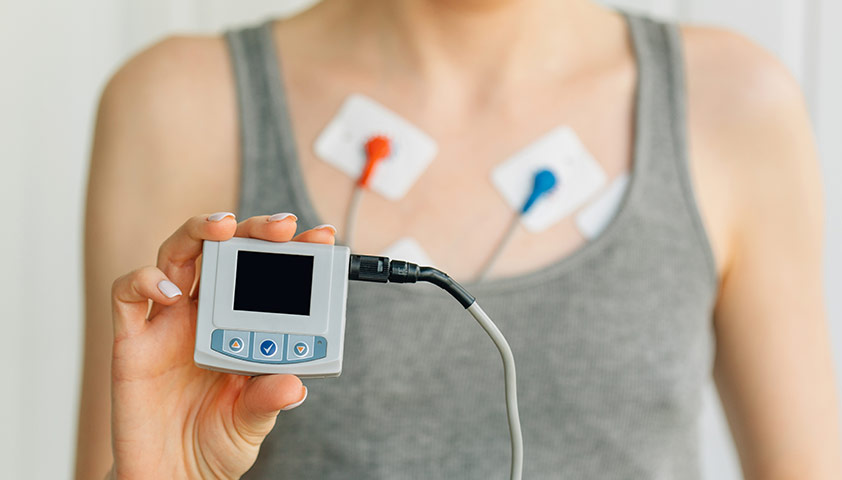
Во время процедуры холтеровского мониторирования электрическая активность сердца регистрируется непрерывно и сохраняется на внутренний носитель.
Также всем пациентам с подозрением на ишемическое заболевание сердца назначают трансторакальное ультразвуковое исследование сердца (ЭхоКГ) в состоянии покоя с использованием допплеровской техники. Это обследование поможет исключить другие причины болей в груди, выявить дисфункцию левого желудочка сердца и обнаружить патологии в работе клапанов.
Еще одним методом исследования, который применяется при подозрении на ИБС, является коронарография. Это рентгенологическое исследование сосудов с использованием радиоконтрастного вещества.
Подробный анализ коронарографии позволяет выявить патологии сосудов сердца и обнаружить места их закупорки.
Лечение ишемической болезни сердца
Приступы ишемической болезни сердца часто проходят самостоятельно или после приема лекарств, однако, не стоит оставлять это заболевание без внимания. Процессы, вызывающие ИБС (как правило, это атеросклероз) со временем развиваются и могут привести к опасным осложнениям для жизни.
Для лечения ИБС используют немедикаментозные, лекарственные и хирургические методы.
Немедикаментозное лечение ИБС
Состояние сердечно-сосудистой системы сильно зависит от образа жизни человека. Физическая форма, состояние сосудов и обменные процессы во многом зависят от того, как человек питается, спит и двигается. Изменение образа жизни включает в себя пересмотр диеты, восстановление нормальной физической активности, улучшение сна и работу с эмоциональным стрессом.
Взаимодействие с пищей нацелено на нормализацию жирового обмена, укрепление сосудов и поддержание здорового веса.
При заболеваниях сосудов рекомендуется употреблять больше свежих овощей и фруктов (норма рекомендуемого приема — 300-400 г в день). Они стимулируют обмен веществ и содержат полезные микроэлементы, обязательные для здоровья сердца и сосудов (кальций, калий).
Рыба (не реже двух раз в неделю), орехи, растительные масла содержат важные жиры и необходимы для укрепления сосудов.
Нежирные молочные продукты содержат магний — элемент, который стабилизирует работу сердца.
При повышенном уровне холестерина рекомендуется ограничить потребление животных жиров (включая жирное мясо).
Для поддержания здоровья рекомендуется уменьшить потребление продуктов, способствующих набору веса, таких как сахар и выпечка. Также следует ограничить потребление поваренной соли до 5 г в день.
Физическая активность должна быть регулярной и не изнурительной. Утренняя зарядка, ежедневные прогулки с постепенным увеличением количества шагов в день и темпа ходьбы помогут нежно тренировать сердце и сосуды, чтобы они оставались в хорошей форме. Существует разное мнение относительно оптимальной продолжительности занятий. Одни эксперты считают, что здоровый минимум для кардионагрузок – это 30-40 минут три раза в неделю. Другие рекомендуют ходить или заниматься хотя бы по полчаса в день.

Для того чтобы прогулка принесла максимум пользы для сосудов, рекомендуется идти без остановок 30-40 минут
Отказ от курения и употребления спиртных напитков является важным этапом в лечении заболеваний сердечно-сосудистой системы. Эти привычки вызывают судороги, ухудшают качество сосудистой ткани, ускоряют образование атеросклеротических бляшек и делают кровь более плотной и вязкой, что затрудняет работу сердца и увеличивает риск серьезных осложнений.
Лечение ИБС медикаментами
Лечение ишемической болезни сердца с помощью лекарств направлено на облегчение болевого синдрома, предотвращение новых приступов в будущем, замедление развития сосудистых патологий, вызывающих ее, а также уменьшение вероятности развития опасных сердечно-сосудистых осложнений.
Основные группы лекарств, которые применяются при ИБС:
- Нитраты, полученные из органических соединений, способствуют расширению сосудов и уменьшению потока крови к сердечной мышце. Это снижает нагрузку на сердце и потребность в кислороде;
- Препараты из группы бета-адреноблокаторов и блокаторы медленных кальциевых каналов помогают снизить артериальное давление и частоту сердечных сокращений, что уменьшает потребность миокарда в кислороде;
- Применение антикоагулянтов и антиагрегантов помогает предотвратить образование тромбов, которые могут привести к закупорке сосудов;
- Препараты, снижающие уровень липидов в крови, способствуют нормализации уровня холестерина;
- Препараты, понижающие частоту сердечных сокращений, уменьшают потребность миокарда в кислороде;
- Препараты-антигипоксанты повышают устойчивость сердечной мышцы к дефициту кислорода.
Хирургическое лечение ишемической болезни сердца
Если медикаментозная терапия не эффективна и риск развития сердечно-сосудистых осложнений слишком велик, врач может принять решение о хирургическом лечении — реваскуляризации сосудов. Это операция по восстановлению кровоснабжения в артериях, питающих сердечную мышцу.
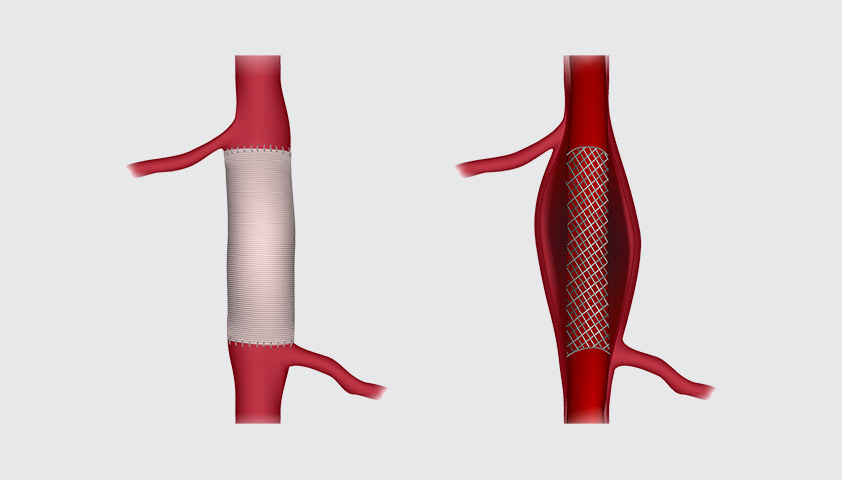
Методы реваскуляризации артерий: баллонная ангиопластика, стентирование коронарных артерий, коронарное шунтирование.
Стентирование — расширение стенозированного участка сосуда при помощи структуры из металлической сетки — позволяет восстановить кровоток в существующей артерии. Эта процедура выполняется в сочетании с баллонной ангиопластикой.

Производится введение стента в артерию — это тонкая металлическая трубка с баллонным катетером внутри

Баллон надувается, стент разглаживается и расширяет стенки сосуда
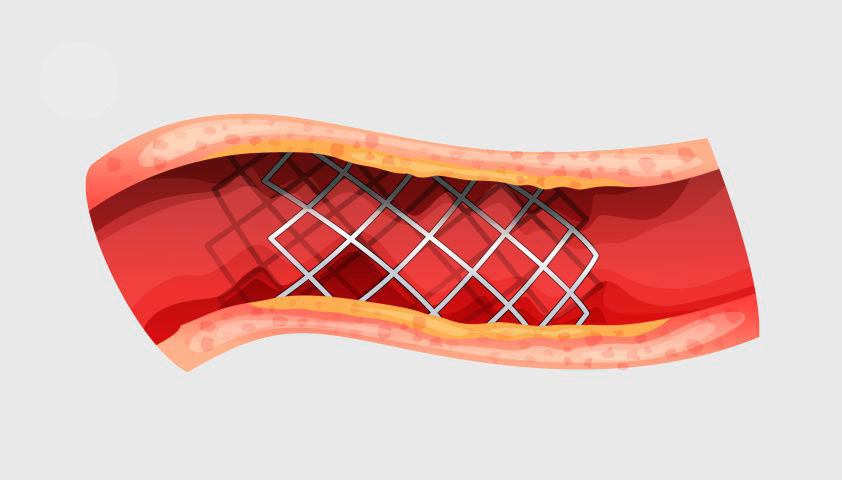
После извлечения баллона стент остается внутри артерии, поддерживая ее стенки



Пройдя мимо места поражения аорты при помощи сосудистого трансплантата (шунта), проводят шунтирование, если восстановление кровотока в поврежденной артерии невозможно. Для этого создают дополнительный сосуд, который обходит заблокированный участок артерии и позволяет тканям получить необходимое питание. Шунт составляют из собственных сосудов пациента (обычно это небольшой участок грудной или лучевой артерии Лучевая артерияАртерия, расположенная в предплечье. или вены ноги).
Врач выбирает метод лечения исходя из анатомических особенностей пораженных артерий, степени повреждения сосудов, общего состояния пациента.
Предотвращение ишемической болезни сердца
В течение последних трех десятилетий смертность от ишемической болезни сердца в развитых странах уменьшилась на половину. Научные исследования показали, что это связано с улучшением образа жизни и повышением качества лечения.
Для снижения риска негативных последствий ИБС важно следовать рекомендациям врача по лечению и образу жизни.
Превентивные меры для предотвращения сердечно-сосудистых осложнений при стенокардии:
- Важно своевременно начинать лечение заболевания, которое приводит к ИБС: даже если приступы беспокоят пациента иногда, необходимо принимать поддерживающую терапию, чтобы избежать серьезных осложнений;
- Необходимо изменить образ жизни — прежде всего следить за весом, заниматься физическими упражнениями, отказаться от вредных привычек и правильно питаться;
- Важно посещать кардиолога или терапевта регулярно: так как большинство заболеваний, вызывающих стенокардию, со временем прогрессируют, пациентам нужно постоянное наблюдение;
- Нужно регулярно контролировать артериальное давление и пульс;
- Важно регулярно проверять уровень холестерина в крови (не реже одного раза в 6 месяцев).
Источники
Видео по теме:
Вопрос-ответ:
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца — это состояние, при котором сердечные артерии становятся узкими или забиваются, что приводит к недостаточному кровоснабжению сердечной мышцы. Это может вызвать стенокардию (боль в груди) или инфаркт миокарда (происходит, когда кровоснабжение сердца полностью прекращается).
Каковы основные причины ишемической болезни сердца?
Основные причины ишемической болезни сердца включают неправильное питание (переедание жиров и сахаров), курение, физическая неактивность, артериальная гипертония, сахарный диабет, лишний вес и наследственность. Факторы риска могут влиять как по отдельности, так и в совокупности.
Какие симптомы могут свидетельствовать о ишемической болезни сердца?
Симптомы ишемической болезни сердца могут варьироваться от чувства тяжести и давления в груди до одышки, потери сознания, усталости, тошноты и болей в области шеи, спины, челюсти или руки. Важно обратить внимание на любые необычные симптомы и незамедлительно обратиться к врачу.
Как можно предотвратить ишемическую болезнь сердца?
Для предотвращения ишемической болезни сердца важно вести здоровый образ жизни, включающий в себя сбалансированное питание, регулярные физические нагрузки, отказ от курения, контроль над артериальным давлением, уровнем холестерина и уровнем глюкозы в крови. Регулярные медицинские обследования и консультации также могут помочь выявить риск развития данного заболевания вовремя.




