Эпикондилит (Epicondylitis) – это повреждение сухожилий в области локтевого сустава, проявляющееся болью при работе с локтем. Сгибание и разгибание руки становятся ограниченными, а подвижность кисти снижается.

Эпикондилит
Заболевание относится к тендинопатиям (тендинитам, тендинозам) – повреждениям сухожилий, характеризующимся болью, отёком и нарушением подвижности сустава.
Ранее эпикондилит считался воспалительным заболеванием, но современные исследования показывают, что его основа – дегенерация ткани. Поэтому некоторые авторы предлагают использовать термин «эпикондилёз». Также болезнь может называться тендинитом (тендинозом) локтевого сустава.
Если сухожилие повреждено снаружи локтевого сустава, то это называется латеральный эпикондилит или «локоть теннисиста». При повреждении сухожилия с внутренней стороны говорят о медиальном эпикондилите или «локоть гольфиста».

Латеральный и медиальный эпикондилит
Распространённость эпикондилита
Заболевание встречается у 1–3 % населения в возрасте 30–50 лет. Причём латеральный эпикондилит встречается чаще (1–2 %) по сравнению с медиальным (менее 1 %). Мужчины и женщины подвержены риску одинаково часто.
Основными группами риска являются спортсмены, играющие в гольф, теннис, бейсбол, а также занимающиеся плаванием и фехтованием.
Причины эпикондилита
Считается, что главной причиной эпикондилита является хроническое перенапряжение мышц предплечья из-за повторяющейся нагрузки. Однако иногда заболевание развивается в результате травмы в области локтевого сустава.
Латеральный эпикондилит может возникать при частом разгибании предплечья и его супинации (т.е. вращении наружу) и сильном, резком разгибании в локтевом суставе.
Медиальный эпикондилит возникает в результате постоянного сгибания запястья и пронации предплечья (т.е. вращения внутрь). Такие движения характерны для игроков в гольф, плотников, мясников, а также для людей, занимающихся рубкой дров или работой с вибрирующими инструментами, так как это требует значительного повторяющегося напряжения мышц рук.
Факторами риска развития латерального и медиального эпикондилита считаются ожирение и курение.

Медиальный эпикондилит («локоть гольфиста») [2]
Если вам знакомы подобные признаки, рекомендуем обратиться к врацу. Участвовать в самостоятельной терапии — опасно для вашего физического состояния!
Симптомы эпикондилита
С эпикондилитом возникают такие проявления, как ощущение боли или жгучести в области локтевого сустава. Медиальный эпикондилит вызывает боль со стороны внутренней части локтя, а латеральный — с внешней стороны. К тому же, наблюдается уменьшение мощности сжатия и затруднение в сгибании и разгибании сустава.
Симптомы усиливаются при нажиме на сустав или при нагрузке на предплечье: при подъеме тяжестей, занятиях спортом, работе за компьютером и других действиях.

Признаки эпикондилита
Патогенез эпикондилита
Анатомия и функции локтевого сустава и предплечья
Локтевой сустав состоит из трех костей: плечевой, лучевой и локтевой. Эти кости образуют плечелоктевой, плечелучевой и проксимальный лучелоктевой суставы, которые находятся в одной капсуле . Нижний конец плечевой кости имеет два выступа — медиальный и латеральный надмыщелок.

Кости плеча и предплечья
К медиальному надмыщелку плеча крепятся следующие мышцы: локтевой сгибатель запястья, длинная ладонная мышца, лучевой сгибатель запястья, поверхностный сгибатель пальцев и круглый пронатор. К латеральному надмыщелку крепятся локтевой разгибатель запястья, разгибатель мизинца, разгибатель пальцев, короткий и длинный разгибатели запястья.
Локтевой, лучевой и срединный нервы обеспечивают иннервацию сустава (снабжение нервами) .
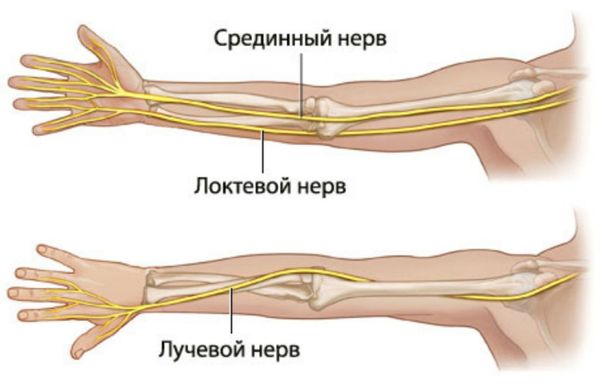
Основные нервы, проходящие через локтевой сустав
Функции локтевого сустава включают сгибание, разгибание, вращение кисти внутрь и наружу (пронация и супинация).
Развитие эпикондилита
При повторной однотипной нагрузке на мышцы, которые соединяются с надмыщелками, сухожилие в области локтевого сустава повреждается, возникают микротравмы. Если сухожилие не может зажить после таких повреждений, то возникает эпикондилит.Это сопровождается реконструкцией ткани сухожилия: образованием фиброзной ткани в месте прикрепления сухожилия и дегенерацией коллагена, что приводит к уменьшению прочности сухожилия. В результате возникает боль и ограничение подвижности локтевого сустава и суставов кисти.
Гистологические изменения включают грануляционную ткань, фиброваскулярную ткань и фиброзно-хрящевую ткань, микроразрывы сухожилий, кальцификацию и некроз (отмирание). Гистологический термин для таких изменений называется ангиобластный тендиноз .
При травме в области локтевого сустава возникает воспалительная реакция в виде покраснения, повышения температуры, острой боли и отека. На этой стадии изменения обратимы и могут быть полностью вылечены при адекватной терапии. Если не получить лечение, процесс становится хроническим, т. е. развивается эпикондилит. Однако воспалительная реакция реже встречается, чем дегенерация.
Классификация и стадии развития эпикондилита
Эпикондилит имеет две формы в зависимости от привязки сухожилий к плечевой кости — медиальный (внутренний) и латеральный (наружный).
Процессы развития эпикондилита:
- Ранний воспалительный ответ — сигнал организма на повреждение сухожилия, направленный на его восстановление и сохранение.
- Ангиофибробластная дегенерация — замена нормальной ткани сухожилия грубой фиброзной (рубцовой) тканью.
- Структурная недостаточность — нарушение функционирования локтевого сустава из-за фиброзной ткани.
- Фиброз или кальцификация — превращение фиброзной ткани в хрящевую и отложение кальция в ней.
Первая стадия продолжается от нескольких часов до нескольких дней, остальные — от нескольких недель до нескольких лет.
Осложнения эпикондилита
Осложнение медиального эпикондилита связано с возникновением неврита локтевого нерва. Это возникает из-за сдавливания локтевого нерва в медиальной надмыщелковой борозде или вокруг нее. В результате этого появляются неврологические симптомы, такие как жжение, онемение и покалывание в кисти.

Неврит локтевого нерва
Медиальный эпикондилит приводит к трудностям с сгибанием и разгибанием руки, что может привести к атрофии мышц.
Также в результате заболевания может произойти разрыв сухожилия, что проявляется болевыми ощущениями, отеком и слабостью при сгибании локтя и повороте предплечья.
Диагностика эпикондилита
Сбор информации о жалобах и анамнезе
Для установления диагноза врач будет задавать следующие вопросы:
- Что вас беспокоит? Наличие боли в области наружной или внутренней поверхности локтевого сустава может указывать на эпикондилит. Также могут быть жалобы на жжение, ограничение движений в кисти и слабость хвата.
- Как долго длится данная симптоматика?
- Какая у вас профессия и какой рукой вы чаще работаете? Каковы условия вашего труда?
- Есть ли у вас хобби или как вы развлекаетесь в свободное время?
- Были ли у вас прежде случаи эпикондилита? Если да, то какие методы лечения были применены?
- Имеются ли у вас вредные привычки, такие как курение ?
Обследование при осмотре
При осмотре врач обратит внимание на следующие характерные признаки:
- болезненность при пальпации (прощупывании) в области наружного или внутреннего надмыщелка плечевой кости в месте прикрепления сухожилий;
- ослабление силы хвата на поражённой конечности .
Затем будут проведены специальные тесты. Для выявления латерального эпикондилита выполняются:
- Тест со стулом. Врач попросит вас поднять стул, выпрямленной рукой и развёрнутым вниз предплечьем и кистью.
- Тест Боудена. Вам нужно сильно сжать рукой манжетку тонометра, которую раздули до 30 мм рт. ст., или сжать её, удерживая давление, на одном уровне, который определит врач.
- Тест Томсона. Вы сжимаете кисть в кулак, далее разгибаете руку и кисть. Врач захватывает кулак одной рукой, а другой фиксирует запястье. Затем просит вас разогнуть запястье с кулаком, при этом врач оказывает сопротивление.
Для выявления медиального эпикондилита проверяются:
- Симптом «локтя игрока в гольф». Вы сгибаете руку в локте и запястье, а врач одной рукой фиксирует ваше плечо, другой держит кисть. Затем врач просит вас, преодолевая сопротивление, разогнуть руку в локтевом суставе.
- Тест разгибания предплечья. Вы в положении сидя сгибаете руку в локте и удерживаете предплечье в супинированном положении (ладонью вверх). Врач держит предплечье ближе к кисти, а вы пытаетесь разогнуть руку в локтевом суставе, преодолевая сопротивление врача.
При появлении боли или других симптомов тесты считаются положительными, что подтверждает наличие заболевания.
Инструментальная диагностика
При подозрении на эпикондилит врач может назначить рентгенографию, УЗИ или МРТ.
Рентгенография локтевого сустава может показать кальцификаты (отложения солей кальция) в области прикрепления сухожилий к надмыщелкам, а также исключить отрывные переломы надмыщелков плечевой кости. Однако на начальных стадиях без кальцификата данный метод не является информативным .
УЗИ в области надмыщелков может выявить утолщение сухожилия, наличие жидкости в области прикрепления сухожилий, кальцификаты, разрушение нормальной структуры сухожилия. То есть ультразвуковое исследование является информативным и точным для выявления эпикондилита.
МРТ локтевого сустава позволяет не только подтвердить диагноз, но и исключить другие патологии, такие как рассекающий остеохондрит, повреждение коллатеральных связок и компрессия локтевого нерва.
Дифференциальная диагностика
Боль в области локтя может возникать не только при эпикондилите, но и при других заболеваниях, таких как:
- Заднелатеральная нестабильность локтевого сустава. Отличить это состояние от эпикондилита можно с помощью специальных тестов (заднелатерального ротаторного теста на поворот-сдвиг, варусного и вальгусного стресс-тестов), а также МРТ.
- Злокачественные новообразования в области локтя. Кроме боли в локтевом суставе, они могут сопровождаться припухлостью, а также общими признаками: снижением веса, тошнотой, изменением вкуса пищи, периодическим повышением температуры тела. В биохимическом анализе крови определяется увеличение кальция. Для уточнения диагноза выполняют цитологическое и гистологическое исследование, рентгенографию или КТ.
- Шейная радикулопатия (С6 или С7). Возникает при раздражении нервных корешков в шейном отделе позвоночника. При этом состоянии болит вся рука, а не только область локтя, конечность становится слабой и возникает покалывание в кисти. Могут возникать боли при движении шеей. Выявить это заболевание можно с помощью рентгенографии, но самым информативным методом считается МРТ шейного отдела позвоночника.
- Компрессия (сдавление) заднего межкостного нерва в области аркады. Выявляется по симптомам вовлечения мышц задней поверхности предплечья: становится сложно разогнуть пальцы, отвести первый палец при нормальном разгибании запястья, предплечье поворачивается ладонью вверх. Диагностировать это состояние можно с помощью УЗИ. МРТ в этом случае мало информативно из-за особенностей анатомии хода нерва. Иногда проводится ЭНМГ, это исследование позволяет выявить прерывание хода импульса в месте компрессии.

Расположение заднего межкостного нерва и аркады [16]
- Локтевой бурсит. Это воспаление синовиальной сумки (бурсы) локтевого сустава. Может сопровождаться болью, покраснением и припухлостью в задней поверхности локтевого сустава. В большинстве случаев протекает безболезненно, движения в суставе не ограничены. Для диагностики проводится пункция и определяется состав жидкости в полости бурсы, если она есть. Инструментальное подтверждение проводится с помощью МРТ.
- Артрит (воспаление) локтевого сустава. Это острое заболевание сопровождается покраснением, отёком, повышением температуры в области локтя и нарушением движений в суставе. Для подтверждения диагноза применяется рентгенография, а МРТ исключает другие патологии.
- Сгибательно-пронаторная деформация. Встречается у детей с ДЦП. При этом состоянии невозможно разогнуть руку в локтевом суставе (он согнут), предплечье поворачивается кистью вниз, нарушается хват.
- Синдром круглого пронатора. Боль и жжение появляются примерно на 5 см ниже локтевого сустава по передней поверхности предплечья. Боль распространяется в ладонь и на 1, 2 и 3 пальцы. Для диагностики проводятся УЗИ, МРТ и ЭНМГ.
- Травмы опорно-двигательного аппарата локтевого сустава. Обращает на себя внимание сам факт травмы и сопутствующие симптомы: резкая боль при движениях, отёк, покраснение, возможно костная крепитация (треск) и патологическая подвижность в месте перелома. Диагноз подтверждается рентгенографией, МРТ или КТ .
Лечение эпикондилита
Альтернативное лечение
- Местное применение холода — эффективный способ уменьшения боли и отёка, особенно после острого приступа эпикондилита. Длительность применения составляет 5-10 минут, 3-4 раза в день. Важно не превышать рекомендованное время, чтобы избежать гипотермии и обморожения 1-й степени. При коротковременном прогревании кожа краснеет и может шелушиться.
- Обеспечение покоя сустава — это достигается применением косыночной повязки или ортеза, ограничивающего движения сухожилий. Ортез носится в течение 6 недель.
- НПВС (нестероидные противовоспалительные препараты) — уменьшают болевой синдром в сочетании с другими методами лечения. Однако, длительное применение этих препаратов может негативно сказаться на пищеварительной системе.
- Физиотерапия, включая ударно-волновую терапию (УВТ) — эта процедура эффективна в уменьшении боли, хотя на первых сеансах может произойти их усиление. УВТ имеет ряд противопоказаний, таких как острые инфекционные заболевания, гнойные воспаления, кардиостимуляторы на расстоянии 40 см, тромбоз вен на ногах, операции на сосудах ног и другие.
- ЛФК для укрепления сухожилий — одним из положительных методов является эксцентричная тренировка мышц, которая позволяет растягивать мышцы под нагрузкой. Рекомендуется проводить одно из таких упражнений, при котором рука согнута в локтевом суставе под углом 40-50°, ладонь находится вниз, затем медленно поворачивается ладонью вверх. Длительность упражнения составляет 10-15 минут. Врач-терапевт руководит занятиями ЛФК.
- Эргономика — деятельность, направленная на улучшение условий работы и отдыха. Включает обучение безопасным и эффективным методам работы, чтобы минимизировать риск повторных травм.
- Иглоукалывание — может доставить краткосрочное облегчение, но доказательства его эффективности на данный момент ограничены.
- Инъекции кортикостероидов в сухожилие — снимают симптомы, однако эффект может быть временным. Существует риск некроза сухожилия, если процедура проводится без контроля ультразвуком.
- Инъекции аутологической цельной крови — считается, что они способствуют заживлению сухожилий за счет воспалительного процесса в месте инъекции. Однако на данный момент этот метод не широко применяется из-за его низкой эффективности.
- Инъекции обогащенной тромбоцитами плазмы крови (Р-PRP) — стимулируют образование факторов роста, что способствует естественному заживлению и восстановлению сухожилий.
- Инъекции гиалуроновой кислоты — помогают устранить симптомы, положительный результат можно заметить через 3 месяца.
- Введение полидоканола — при использовании этого метода происходит склерозирование сосудов. Однако данному методу присуща низкая эффективность, поэтому он не применяется.
- Инъекции ботулотоксина — временно уменьшают симптомы (около 4-8 недель).
- Введение аспирата костного мозга (BMAC) — перспективный метод лечения, некоторые исследования показывают уменьшение боли, однако пока недостаточно доказательств эффективности, поэтому данный метод не применяется.
- Инъекции теноцитов (ATI) — теноциты извлекают из связки надколенника, выращивают и вводят в поврежденное сухожилие. Метод показывает как краткосрочный, так и долгосрочный положительный эффект, однако на тему проведения исследований на данный момент существует ограниченная информация.
- Введение аллогенных мезенхимальных стволовых клеток жировой ткани — исследования показывают улучшение работоспособности, снижение боли и уменьшение дефекта сухожилия при использовании этого метода. Однако на данный момент он применяется только в рамках исследований.
Наиболее часто при эпикондилите применяется комплексная терапия, включающая нефармацевтические и фармацевтические методы в сочетании с инъекциями кортикостероидов и Р-PRP.
Хирургическое лечение
Хирургическая интервенция применяется в случае, если консервативное лечение не принесло эффекта в течение 6-12 месяцев. Такие операции могут включать:
- Чрескожную тенотомию — освобождение сухожилия от его начала в месте прикрепления к надмыщелку. После операции происходит уменьшение боли, однако пациенты с медиальным эпикондилитом могут не суметь вернуться к спортивной деятельности. Существует риск повреждения локтевого нерва при таком вмешательстве.
- Артроскопию локтевого сустава — эффективна при латеральном эпикондилите. Во время операции удаляется патологическая ткань, что приводит к уменьшению симптомов. При медиальном эпикондилите не используется, так как может вызвать повреждение локтевого нерва.
Прогноз. Профилактика
Прогноз заболевания относительно благоприятный, однако время лечения зависит от степени повреждения и может составлять от 1 до 12 месяцев.
Для предотвращения эпикондилита рекомендуется следующее:
- На производстве: улучшение условий на рабочем месте, соблюдение режима труда и отдыха, исключение постоянных повторяющихся нагрузок или сокращение их времени с помощью частых перерывов;
- При занятиях спортом: грамотный подбор тренировок, определение нагрузок и времени занятий, разминка перед тренировками, проведение перерывов между упражнениями.
Список литературы
- Buchanan B. K., Varacallo M. Стеноза локтевого сустава // Издательство StatPearls. — 2023.ссылка
- DeLuca M. K., Cage E., Stokey P. J., Ebraheim N. A. Текущая диагностика и методы лечения медиальной эпикондилита // Журнал ортопедических отчетов. — 2023. — Том 2, № 3.
- Reece C. L., Susmarski A. J. Медиальная эпикондилита // Издательство StatPearls. — 2023.ссылка
- Karanasios S., Korakakis V., Moutzouri M. и др. Точность диагностических методов обследования при боковом тендинопатии локтевого сустава (LET) — систематический обзор // Журнал лечения рук. — 2022. — Том 35, № 4. — С. 541–551.ссылка
- Descatha A., Leclerc A., Chastang J. F., Roquelaure Y. Группа исследования повторной работы. Медиальная эпикондилита в профессиональной среде: распространенность, инцидентность и связанные факторы риска // Журнал профессиональной медицины. — 2003. — Том 45, № 9. — С. 993–1001. ссылка
- Shiri R., Viikari-Juntura E., Varonen H., Heliovaara M. Распространенность и факторы, определяющие боковую и медиальную эпикондилита: популяционное исследование // Am J Epidemiol. — 2006. — Том 164, № 11. — С. 1065–1074.ссылка
- McHardy A., Pollard H., Luo K. Исследование годичной продолжительности травм гольфа у аматорских гольфистов Австралии // Am J Sports Med. — 2007. — Том 35, № 8. — С. 1354–1360. ссылка
- Ritz B. R. Медиальная эпикондилита среди работников газа и водоочистных установок // Scand J Work Environ Health. — 1995. — Том 21, № 6. — С. 478–486. ссылка
- Ono Y., Nakamura R., Shimaoka M. и др. Эпикондилита среди поваров в детских садах // Occup Environ Med. — 1998. — Том 55, № 3. — С. 172–179.ссылка
- Connell D., Datir A., Alyas F., Curtis M. Лечение боковой эпикондилита с использованием клеток, похожих на теноциты кожи // Br J Sports Med. — 2009. — Том 43, № 4. — С. 293–298.ссылка
- Ikpe S., Lesniak B. Биологические и клеточные методы лечения повреждений верхней конечности // Opracuj Technike Ortop. — 2016. — Том 26, № 3. — С. 177–181.
- Whaley A. L., Baker C. L. Боковая эпикондилита // Клиническая спортивная медицина. — 2004. — Том 23, № 4. — С. 677–691.ссылка
- Van Rijn R. M., Huisstede B. M., Koes B. W., Burdorf A. Связь между факторами, связанными с работой, и конкретными расстройствами локтя: систематический обзор литературы // Ревматология (Оксфорд). — 2009. — Том 48, № 5. — С. 528–536.ссылка
- Taylor S. A., Hannafin J. A. Оценка и лечение тендинопатии локтя // Spовтс здоровье. — 2012. — Том 4, № 5. — С. 384–393.ссылка
- Kraushaar B. S., Nirschl R. P. Тендиноз локтя (локтевой эпикондилит): клинические особенности и результаты гистологических, иммуногистохимических и электронномикроскопических исследований // J Bone Joint Surg AM. — 1999. — Том 81, № 2. — С. 259–278.ссылка
- Skalski M. Радиальное нервное анатомия (иллюстрации) // Радиопедия. — 2016.
- Zonno A., Manuel J., Merrell G. и др. Артроскопическая техника при медиальной эпикондилита: технический и безопасности анализ // Артроскопия. — 2010. — Том 26, № 5. — С. 610–616.ссылка
- De Carli A., Pulcinelli F., Rose G. D., Pitino D., Ferretti A. Кальцифицирующий тендинит плеча // Соединения. — 2014. — № 2. — С. 130–136.ссылка
- Plancher K. D., Halbrecht J., Lourie G. M. Медиальная и боковая эпикондилита у спортсменов // Clin Sports Med. — 1996. — Том 15, № 2. — С. 283–305.ссылка
- Dorf E. R., Chhabra A. B., Golish S. R. и др. Эффект положения локтя на силу схвата при оценке бокового эпикондилита // J Hand Surg AM. — 2007. — Том 32, № 6. — С. 882–886.ссылка
- Букуп К., Букуп Й. Клиническое исследование костей, суставов и мышц. — 3-е изд. / пер. с англ. Б. И. Чернина, П. В. Красенкова. — М.: Медицинская литература, 2021. — С. 147–152.
- Park G. Y., Lee S. M., Lee M. Y. Диагностическая ценность ультразвукового исследования для клинической медиальной эпикондилита // Arch Phys Med Rehabil. — 2008. — Том 89, № 4. — С. 738–742.ссылка
- Banks K. P., Ly J. Q., Beall D. P. и др. Травмы повторяющегося травматизма верхней конечности у спортсмена: результаты магнитно-резонансной томографии, связанные с повторяющимся травматизмом // Curr Probl Diagn Radiol. — 2005. — Том 34, № 4. — С. 127–142.ссылка
- Gibbs S. J. Физическая медицина и реабилитация при эпикондилита // Medscape. — 2023.
- Peerbooms J. C., Sluimer J., Bruijn D. J., Gosens T. Положительный эффект аутологичного концентрата тромбоцитов при боковом эпикондилите в двойной слепой рандомизированной контролируемой исследовании: плазма богатая тромбоцитами против внутрисуставных инъекций кортикостероидов с годичным клиническим наблюдением // Am J Sports Med. — 2010. — Том 38, № 2. — С. 255–262. ссылка
- Croisier J. L., Foidart-Dessalle M., Tinant F., Crielaard J. M., Forthomme B. Изокинетическая эксцентрическая программа для лечения хронического латерального эпикондилита // Br J Sports Med. — 2007. — Том 41, № 4. — С. 269–275.ссылка
- Martinez-Silvestrini J. A., Newcomer K. L., Gay R. E. и др. Хронический латеральный эпикондилит: сравнительная эффективность домашней системы упражнений, включающей только растяжку, и растяжку, дополненную эксцентрическим или концентрическим у
Причины и лечение тянущего боли в ахилловых… Причины, симптомы и лечение тягости и боли в обоих ахилловых сухожилиях. Советы по уходу и профилактике травмы. Боль в ахилловых сухожилиях, расположенных на задней стороне голеностопного сустава, может быть неприятным и ограничивающим явлением. Она может возникнуть из-за различных причин, включая переутомление, травмы или воспаление. Причины боли в ахилловых сухожилиях на обеих ногах могут быть связаны с активным образом жизни, спортивными нагрузками или неправильной обувью. Одной из наиболее распространенных причин боли в ахилловых сухожилиях на обеих ногах является ахиллит - воспаление ахиллового сухожилия. Это состояние часто возникает у спортсменов, которые занимаются интенсивными тренировками, особенно при использовании неподходящей обуви или при увеличении…
Как лечить эпикондилит локтевого сустава лечение Лечение эпикондилита локтевого сустава - как вернуть сустав функциональность и излечить заболевание Эпикондилит локтевого сустава, также известный как "локтевой теннисист" или "локтевой эпикондилит", является распространенным заболеванием, которое причиняет множество неудобств людям, чей образ жизни связан с интенсивными физическими нагрузками на руки. Хотя это повреждение обычно происходит у теннисистов, название его связано с известным спортом, эпикондилит локтевого сустава может возникнуть у любого, кто повторяет однотипные движения руками, например, во время работы. Но не отчаивайтесь: в этой статье вы узнаете о наиболее эффективных методах лечения этого неприятного состояния и получите полезные советы, которые помогут вам справиться с эпикондилитом локтевого сустава. Главным симптомом…
Болезнь де Кервена: причины, симптомы и лечение Болезнь де Кервена - симптомы и лечение Болезнь де Кервена (Де Кервена теносиновит) - это воспаление сухожилий большого пальца, которое проявляется болью в области запястья .Болезнь де КервенаЗаболевание впервые описал швейцарский хирург Фриц де Кервен в 1895 году - он провел операцию по освобождению сухожилий кисти .Распространенность болезни де Кервена составляет 2,8 и 0,6 случаев на 1000 женщин и мужчин соответственно .Причины болезни де КервенаЗаболевание развивается из-за длительных нагрузок на кисть и большой палец при повторяющихся движениях запястья. Сильная боль в области лучезапястного сустава может возникать, например, при использовании мобильного телефона, удержании чайника или маленького ребенка одной рукой.Синдром часто развивается…
Боль в коленях у женщин и мужчин - причины и лечение Боль в коленном суставе Коленный сустав является наиболее крупным и сложно устроенным суставом в организме человека. В его окрестностях находится значительное количество связок и сухожилий, которые отвечают за его устойчивость и подвижность. Сустав колена связывает бедренную и большую берцовую кости. Большеберцовую кость и малоберцовую кость вместе также называют голенью.Связки обеспечивают устойчивость сустава.Сухожилия соединяют кости, образующие коленный сустав, с мышцами ноги и обеспечивают движения в суставе. Каждый день коленный сустав испытывает огромную нагрузку, даже если человек не занимается профессиональным спортом и не поднимает штангу в зале. Внутри коленного сустава располагаются мениски - два C-образных хряща, которые смягчают движенияКоленные сумки, заполненные жидкостью…
Привычный вывих: причины, симптомы и лечение Привычный вывих - симптомы и лечение Привычный вывих – это случай, когда суставные поверхности регулярно разделяются в одном и том же суставе. Это происходит без какой-либо травмы, так как для его появления достаточно минимальная нагрузка – тряска или взмах конечности. Отличие привычного вывиха от обычного травматического вывиха заключается в том, что последний происходит после сильного травмирования сустава, например, удар по разгибнутому пальцу тяжелым мячом или падение с переносом веса тела на прямую руку.Вывих плечевого суставаПривычный вывих чаще всего является следствием травматического вывиха. Иногда его можно назвать "хронизацией" такой травмы, если ее не полечить или не лечить вовсе.Другая причина привычного вывиха…
Растяжение связок: причины, симптомы и лечение Растяжение связок - симптомы и лечение Растяжение связок(Sprain) представляет собой повреждение структур, которые поддерживают суставы стабильными. Это часто происходит из-за резких движений, превышающих нормальный диапазон движения в суставе. Симптомы могут включать ограничение или, наоборот, избыточную подвижность сустава, отёк, синяк и боль при движении или приложении давления на поврежденную область.Растяжение связокВ повседневной жизни боль в области суставов, возникающая после падения или неудачного движения, обычно называется "растяжением сухожилий", "растяжением связок" или "растяжением мышц", но эти термины не совсем идентичны.Связки - это структуры соединительной ткани, которые связывают кости и обеспечивают стабильность сустава, независимо от того, движется ли человек или находится в покое. Они содержат…




