Внутрипротоковая папиллома молочной железы – это доброкачественная опухоль, которая формируется в протоке молочной железы. Другие названия для этого заболевания – болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.

Внутрипротоковая папиллома молочной железы
Папиллома может появиться в протоках на удаленных участках, но, как правило, она развивается под ареолой возле соска. При этом проток расширяется и превращается в кисту. Встречается цистоаденопапиллома в 1% случаев среди прочих доброкачественных опухолей.
Диагностическая процедура может производиться в любом возрасте. Она выявляется как у подростков, так и у женщин после климакса. Однако, в зависимости от возраста, опухоль различается по структуре и риску развития злокачественных форм.
Внутрипротоковые папилломы относятся к формам мастопатии. Грудная железа – это высокочувствительный орган, который может отреагировать на любые внешние или внутренние воздействия на эндокринную систему. Основные причины развития опухоли:
- нарушение работы яичников – сбой менструального цикла вследствие дисфункции яичников приводит к нарушению гормонального баланса и постоянному влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) возникают вследствие избытка эстрогенов или являются его последствием и способствуют развитию патологической секреции гормонов;
- воспалительные процессы в яичниках – при хроническом инфекционном поражении яичников нарушается их гормональная функция, что повышает риск развития новообразований в молочной железе;
- многократные искусственные аборты – прерывания беременности нарушают ритмическую секрецию гормонов, вызывают нарушения в работе гипоталамо-гипофизарной системы и способствуют развитию гиперпластических процессов;
- отсутствие грудного вскармливания, беременностей, окончившихся родами, период лактации короче 1 месяца или длительнее 1 года – недостаточная лактация увеличивает вероятность развития пролиферативных заболеваний связанных с избыточным разрастанием тканей молочной железы;
- синдром поликистозных яичников – при этой патологии яйцеклетки не созревают, происходит хроническая ановуляция, что приводит к дефициту прогестерона в организме.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах приводит к сжатию протоков, их расширению, а нарушение работы гормональной системы способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
- сахарный диабет, заболевания щитовидной железы;
- раннее начало менструации, поздний климакс;
- ожирение или избыточный вес;
- неправильное использование гормональной контрацепции.
Если вы заметите аналогичные признаки, обратитесь к медику. Самостоятельное лечение может быть опасным для вашего организма!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольших размеров могут длительное время не быть обнаружеными. Они находятся под ареолой или соском достаточно поверхностно, но не связаны с соском. Поэтому женщина замечает первые признаки после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но нет болезненных ощущений.
Симптомы новообразования можно обнаружить при самообследовании молочных желез. Наилучшее время для диагностики — первые дни после окончания менструации. В это время грудь не подвержена влиянию гормонов, поэтому остается мягкой и упругой. Если производить пальпацию во второй фазе цикла, можно принять небольшую отечность за новообразование.
При осмотре груди может ощущаться тяжесть (представляется как натянутые плотные волокна, тяжь ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет находиться очаговое уплотнение. Но в большинстве случаев при самообследовании можно обнаружить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел диаметром до 1 см. Его сдавление может сопровождаться болью. Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови.

Кровь из сосков
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то происходит кровотечение из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии в молочной железе схож с другими гиперпластическими процессами. Концентрация половых гормонов, особенно эстрогенов, оказывает основное влияние на грудь. Во время полового созревания эстрогены активируют пролиферативные процессы в первой фазе менструального цикла. Вторая фаза, после овуляции, уравновешивается прогестероном. У женщин с нарушением менструального цикла, этот баланс не достигается.
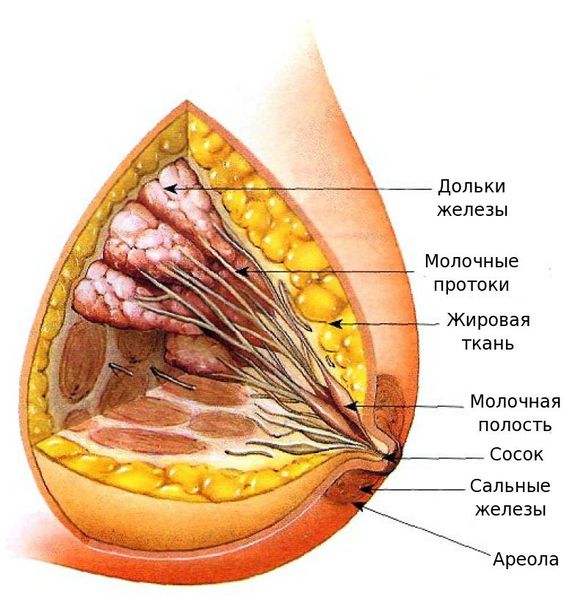
Строение молочной железы
Под влиянием нескомпенсированных эстрогенов, в тканях груди происходят следующие процессы:
- деление эпителиальных клеток усиливается;
- выработка факторов роста увеличивается;
- активность фибробластов усиливается;
- протоонкогены вырабатываются.
Однако внутрипротоковая папиллома развивается не у всех женщин с гормональными нарушениями. Необходимо, чтобы иммунные механизмы были нарушены и апоптоз — программируемая гибель клеток, снизился. Патологические клетки могут начать делиться, что ведет к образованию атипичных структур в очаге.
Иммуногистохимические анализы подтверждают зависимость от эстрогенов. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов для эстрогенов.
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы подразделяются на разные типы в зависимости от их количества:
- Одиночные — это одно новообразование, которое обычно находится в конечных отделах протоков и часто встречается у женщин в период климакса;
- Множественные — они не имеют определенного местоположения и могут обнаруживаться в разных отделах молочной железы, как в глубине тканей, так и поверхностно, часто встречаются у женщин репродуктивного возраста.
Также существует отдельный тип внутрипротоковых папиллом, которые образуются в подростковом возрасте.
Существует гистологическая классификация новообразований, которая выделяет два типа папиллом:
- Типичная протоковая гиперплазия — это доброкачественное разрастание эпителия протоков, которое характеризуется увеличением количества клеточных слоев, иногда до полной заслонки просвета.
- Атипичная протоковая гиперплазия — в этом случае также наблюдается увеличение количества клеточных слоев, но они отличаются атипической цитологией.
- Папиллярная, или слабо выраженная форма;
- Фестончатая (криброзная) форма, которая имеет многочисленные выросты или умеренное увеличение клеточных слоев;
- Солидная, или выраженная форма.

Классификация опухолей протоков молочных желез
Типичная протоковая гиперплазия может иметь несколько вариантов:
Типичная гиперплазия содержит гетерогенную популяцию клеток. Клетки имеют разную форму и размеры и ориентированы беспорядочно. Пространство между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что новообразование имеет много рецепторов к эстрогенам.
Атипическая протоковая гиперплазия представляет собой мономорфную популяцию клеток. Они имеют одинаковый размер и форму, с ядрами округлой формы и четкими границами. Такой тип клеток называется люминальными атипическими клетками.
Если папиллома с типичной гиперплазией развивается, то чаще всего поражается одна молочная железа. В случае атипической гиперплазии у женщин поражение может быть двусторонним в 50% случаев.
Осложнения внутрипротоковой папилломы молочной железы
Одна из главных опасностей, связанных с внутрипротоковой папилломой молочной железы, заключается в возможности ее превращения в злокачественную опухоль. Этот риск зависит от нескольких факторов. У женщин старше 45 лет папиллома, вследствие гормональных особенностей, может перерождаться в рак. К этому способствуют ановуляторные циклы, когда не происходит созревание яйцеклеток и не образуется желтое тело, выделяющее прогестерон. У молодых женщин вероятность злокачественного перерождения ниже.
Если гистологическим исследованием обнаружена характерная протоковая гиперплазия, риск рака повышается в 2 раза по сравнению с другими доброкачественными пролиферативными процессами, например, мастопатией . При атипической гиперплазии риски возрастают в 3-5 раз .

Рак груди
Врач может подозревать риск на ранней стадии диагностики. У женщин старше 45-50 лет, у которых папиллома отчетливо ощущается при пальпации и есть явные выделения из сосков, должна присутствовать подозрительность на онкологический процесс. УЗИ обнаруживает кальцинаты — плотные структуры с осаждением солей кальция в новообразованиях, склонных к злокачественному переходу. На маммографии такие доброкачественные опухоли хорошо видны.
После хирургического удаления множественных внутрипротоковых папиллом молочных желез часто возникает рецидив .
Диагностика внутрипротоковой папилломы молочной железы
Для выявления проблем в грудной железе, женщина должна обратиться на консультацию к специалисту-маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач определяет сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, а также отмечает время появления симптомов.
Осмотр проводится в двух положениях: стоя с опущенными руками, где маммолог оценивает симметричность груди, наличие локальных изменений и пальпирует грудь, а также лежа с заведенными за голову руками, где производится прощупывание глубокого слоя тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берет отпечаток для цитологического исследования, по результатам которого можно сделать первые выводы о характере новообразований.
На начальном этапе диагностики, в качестве скринингового метода, может применяться радиотермометрия и электроимпедансная маммография. При радиотермометрии специальным датчиком измеряется электромагнитное излучение тканей груди через кожу и строится температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти методы эффективно выявляют пролиферативные процессы и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
УЗИ молочной железы проводится для поиска объемных образований, но при внутрипротоковой папилломе этот метод не всегда достаточно эффективен. Косвенными признаками патологии являются эктазия протоков, мягкотканное образование недалеко от соска, гипоэхогенный характер образования и четкие контуры опухоли.
Для выявления локализации патологического процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Дуктография назначается при патологических выделениях из грудных желез. Она не требует специальной подготовки, но женщину нужно предупредить о том, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает примерно 30 минут.
Чтобы подтвердить или опровергнуть злокачественный процесс, используются морфологические методы, такие как трепан-биопсия и вакуумная аспирационная биопсия. Трепан-биопсия выполняется с помощью специальной иглы, которая берет фрагмент тканей из патологического очага. Вакуумная аспирационная биопсия позволяет взять более крупный фрагмент тканей для определения характера процесса.
Лечение внутрипротоковой папилломы молочной железы
Лечение внутрипротоковой папилломы нельзя произвести без операции. Основной метод — это хирургическое удаление, для которого используются различные подходы.
Молодым женщинам и подросткам с типичной протоковой гиперплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, подходит выжидательная тактика. Однако большинство исследователей считают, что необходимо удалять папилломы, особенно если их много.
У женщин после 45 лет операция проводится обязательно, даже если процесс является доброкачественным. Исследователи предлагают следующий подход: если вакуумная биопсия подтверждает типичную гиперплазию, опухоль можно удалить с помощью вакуума, используя зонд G8-11.
При атипичной протоковой гиперплазии независимо от возраста проводится секторальная резекция молочной железы. Техника операции отличается от фиброаденомы. Хирургическое вмешательство проводят под наркозом. Сначала вводят красящее вещество в проток для точной локализации новообразования.

Cекторальная резекция молочной железы
Разрез делают по краю ареолы. В ране за соском находят прокрашенный проток, который аккуратно изолируют от окружающих тканей и пересекают. Молочную железу зашивают внутрикожными швами и налагают стерильную повязку.
Ткани, полученные в результате операции, отправляют на гистологическое исследование для подтверждения типа новообразования. В 15% случаев послеоперационная диагностика показывает, что в очаге не гиперплазия, а инвазивный рак.
Прогноз. Профилактика
Планы похваляющихся при своевременном определении единичной внутрипротоковой папилломы и ее радостном лечении. Чем моложе женщина, тем меньше вероятность, что у нее проявится злобное образование. Но у множественных папиллом существует риск повторного появления после секториальной резекции.
Превенция внутренней протоковой папилломы осуществляется путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребенка грудью не менее 1 месяца. Лактация, сохраняющаяся более года, может иметь неблагоприятные последствия .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их постоянном использовании в течение года и дольше. Лечение антагонистами эстрогенов тамоксифеном и подобными препаратами, наоборот, увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасными являются миома, эндометриоз, кисты яичников, хронические воспалительные процессы .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, вызывают гормональный сбой и увеличивают риски образования молочных желез. Поэтому женщинам, не планирующим беременность, необходимо выбрать эффективный метод контрацепции.
Но основной метод профилактики — постоянное посещение врача и самообследование после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди нужно приходить на осмотр 1-2 раза в год, чтобы во время обнаружить повторное заболевание.
Список литературы
- Особенности диагностики внутрипротоковой патологии молочной железы с использованием современных методов были рассмотрены в работе Варнаковой Е.С. и Гурьевы В.А. в журнале «Современные проблемы науки и образования», опубликованной в 2012 году под номером 4.
- В статье Веселковой И.Л. в «Медицинском вестнике», выпуск 82 от 2017 года, были рассмотрены заболевания молочной железы.
- Клинические рекомендации Российского общества онкомаммологов по профилактике рака молочной железы, дифференциальной диагностике, лечению предопухолевых и доброкачественных заболеваний молочных желез были описаны в работе Высоцкой И.В. и соавторов в журнале «Маммология», выходящем под номером 3 тома 12 в 2016 году.
- Доброкачественные новообразования молочной железы рассмотрены в клиническом протоколе.
- Мастопатия и гинекомастия описаны в книге Зайцева В.Ф., Баньковой Е.М. и Моисеенко В.В. под названием «Мастопатия и гинекомастия», выпущенной издательством «Четыре четверти» в 2016 году.
- Основы клинической маммологии изложены в учебно-методическом пособии Иванова О.А., Акишкина В.Г. и коллектива авторов, изданном в Астрахани в 2008 году.
- Заболевания молочной железы описаны в учебно-методическом пособии Козырева М.А. и Марковской И.М., выпущенном в Минске в 2007 году.
- Морфологические предикторы развития рака молочной железы были представлены на научно-практической конференции «Рак молочной железы-2017» в докладе Кометовой В.В.
- В статье Левченко К.Ф. и Баранова А.И. в журнале «Медицина в Кузбассе», выпуск 3 тома 17 в 2018 году, была описана вакуумная аспирационная биопсия при диагностике и малоинвазивном лечении внутрипротоковых папиллом молочных желез.
- Обновленное стандартное заявление 1985 года от Комитета по раку колледжа американских патологов указывает на связь доброкачественных изменений в молочной железе с риском развития рака. Ссылка на эту работу можно найти в статье Fitzgibbons PL, Henson DE, Hutter RV, опубликованной в журнале «Arch Pathol Lab Med» в 1998 году.
- Молекулярные особенности и пути прогрессирования предраковых изменений молочной железы были рассмотрены в статье Lopez-Garcia MA, Geyer FC, Lacroix-Triki M, Marchio C, Reis-Filho JS, опубликованной в журнале «Histopathology» в 2010 году. Ссылка на эту работу доступна по ссылке.
- В обзорной статье Reynolds HE рассмотрены особенности проведения пункционной биопсии при вызывающих затруднение доброкачественных изменениях молочных желез. Ссылка на работу можно найти в журнале «AJR Am J Roentgenol» в 2000 году.
Фиброма молочной железы: причины, симптомы и лечение Фиброма молочной железы - симптомы и лечение Фиброма молочной железы (Вreast fibroma) — это неопухоль, которая образуется из волокнистой соединительной ткани (стромы) молочной железы. Она развивается медленно и обычно не сопровождается симптомами.Фиброма молочной железыФиброма возникает из-за нескольких факторов риска, таких как травмы и гормональные нарушения, включая гиперэстрогению, недостаток прогестерона и эндокринные заболевания щитовидной железы и надпочечников, которые воздействуют на выработку гормонов.Фиброма не является настоящей опухолью, ее рассматривают как избыточное разрастание соединительной ткани. Она может быть поверхностной или глубокой.Поверхностные фибромыПоверхностная, или кожная, фиброма молочной железы представляет собой плотный узел в форме шара или дольки, который возникает из-за активности клеток соединительной ткани.Как…
Новообразование молочной железы: причины, симптомы и лечение Новообразование молочной железы - симптомы и лечение Патологические процессы в груди бывают характеризуются либо доброкачественным, либо злокачественным характером.Доброкачественные патологические процессы, в отличие от злокачественных опухолей:не сопровождаются неконтролируемым распространением и локальным агрессивным ростом;не захватывают другие органы и ткани.Доброкачественные патологические процессы могут встречаться как у женщин, так и у мужчин. Существует множество разновидностей доброкачественных патологических процессов в молочной железе. Часто простоят диагноз заболевания является фиброаденома, который включает в себя группу доброкачественных патологических процессов молочной железы.Патологический процесс в молочной железеДоброкачественные патологические процессы в молочной железе встречаются очень часто. Например, в России 9 из 10 женщин имеют доброкачественные изменения в ткани молочной железы.Точная причина…
Уплотнение возле пупка: причины, симптомы и лечение Уплотнение возле пупка может быть признаком различных заболеваний, таких как грыжа, опухоль или воспаление. Узнайте о причинах и симптомах уплотнения возле пупка и обратитесь к врачу для точного диагноза и лечения. Уплотнение возле пупка может быть признаком различных заболеваний и состояний. Оно может возникать из-за воспаления, травмы, грыжи или других причин. Важно обратить внимание на этот симптом и обратиться к врачу для диагностики и лечения. Причины уплотнения возле пупка: Воспаление: Острое воспаление брюшной полости или пупочной грыжи может привести к уплотнению возле пупка. Это может сопровождаться болью, отечностью и покраснением. Травма: Ушиб, удар или другая травма в области пупка может…
Покраснение соска у малыша: возможные причины и… Если у малыша покраснел сосок, это может быть признаком различных проблем. Важно обратить внимание на симптомы и незамедлительно обратиться к врачу для диагностики и лечения возможных серьезных причин покраснения. У малышей покраснение сосков может вызывать беспокойство у родителей. Возможные причины этого явления могут быть различными, и важно знать, когда следует обратиться к врачу и насколько серьезна ситуация. Одной из самых распространенных причин покраснения соска у малышей является трение от пеленок или одежды. Это может происходить из-за неправильного подбора размера или материала одежды. В таком случае родителям следует обратить внимание на качество и состав тканей, избегать синтетических материалов и предпочитать натуральные…
Что делать, если болит живот возле пупка: причины и… Узнайте причины болей возле пупка и как справиться с этим неприятным симптомом. Получите советы по диагностике и лечению животных болей возле пупка. Неожиданная боль в животе может быть очень неприятным и тревожным симптомом. Особенно если она возникает возле пупка. Боль в этой области может быть вызвана различными причинами, от незначительных до серьезных проблем. Поэтому важно понять, что может быть причиной боли и какие действия следует предпринять для облегчения симптомов и получения необходимой помощи. Если у вас возникла острая боль в животе возле пупка, это может быть вызвано неправильным пищеварением, избыточным газообразованием или коликами. Однако, боли в этой области также могут…
Доброкачественные новообразования кожи: причины,… Доброкачественные новообразования кожи - симптомы и лечение Доброкачественная опухоль кожи – это новообразование, которое медленно растет в коже, не повторяется после полного удаления и не опасно, так как не проникает в окружающие ткани и не дает метастазы.Доброкачественная и злокачественная опухольДоброкачественное новообразование, постепенно увеличиваясь, сдвигает и сжимает здоровые ткани, которые являются капсулой и не позволяют опухоли распространяться.Заболеваемость опухолями кожи с каждым годом растет. Доброкачественные новообразования возникают в 10 раз чаще, чем злокачественные, но под влиянием неблагоприятных внешних или внутренних факторов они могут превратиться в злокачественные .Причины опухолейВ большинстве случаев к появлению доброкачественных опухолей приводят следующие факторы:Генетические нарушения, нарушения развития плода и…




