Резус-фактор (Rh) — белок, расположенный на поверхности эритроцитов, ответственных за передачу кислорода в организме. Название он получил в честь макак резус, у которых его в первый раз обнаружили. Примерно 85% людей на планете обладают этим белком в крови, что делает их Rh+, в тоже время 15% не имеют его, и их резус-фактор отрицателен (Rh−).
Вxa0обычной жизни резус-фактор не влияет на здоровье человека. Однако его наличие необходимо проверять, например, перед хирургическими вмешательствами, когда требуется переливание крови.
Система защиты организма распознает иностранные белки и стремится уничтожить их. Поэтому, если у человека с отрицательным резусом попадает «положительная» кровь, его иммунная система начинает производить антитела, которые атакуют чужеродные белки вместе с эритроцитами. Этот опасный процесс называется трансфузионной гемолитической реакцией.
Резус-принадлежность формируется у ребенка примерно к 8-й неделе его внутриутробного развития и не меняется в течение жизни
Что такое резус-конфликт
Во время беременности у мамы может возникнуть ситуация, когда у нее резус-фактор отрицательный, а у плода — положительный, что означает наличие чужеродного белка в крови ребенка. Это известно как резус-несовместимость и может привести к резус-конфликту, при котором иммунная система матери начинает производить антитела, уничтожающие эритроциты в крови ребенка.
Во время первой беременности антитела появляются лишь у 1–1,5% резус-отрицательных женщин, однако после первых родов их доля увеличивается до 9–10%. Если иммунная реакция уже началась, остановить ее невозможно: антитела матери проникают через плаценту в кровеносную систему плода и разрушают его эритроциты.
Из-за нехватки эритроцитов, которые переносят кислород к органам и тканям, возникает гипоксия (дефицит кислорода). Это может привести к сердечной недостаточности и заболеваниям других важных органов. Кроме того, при активном разложении эритроцитов в организме образуется и накапливается билирубин (желтый пигмент). Гипоксия и избыток билирубина могут стать причиной гемолитической болезни плода.
Гемолитическая болезнь плода
В России это заболевание выявляется у 0,6–1% новорожденных. Наиболее часто оно проявляется в относительно легкой форме (желтушной) и успешно лечится.
Признаки желтушной формы гемолитической болезни:
- Появление желтушной окраски. У новорожденных детей сразу после рождения или в течение первых суток кожа и белки глаз приобретают желтоватый оттенок;
- Увеличение размеров печени и селезенки. Эти органы начинают активно выводить билирубин и производить эритроциты для компенсации дефицита. Из-за избыточной нагрузки органы увеличиваются в размерах;
- Слабость, сонливость, судороги. Под воздействием билирубиновой интоксикации страдает центральная нервная система. Впоследствии такие дети могут начать отставать в умственном развитии.
Даже легкая форма гемолитической болезни, перенесенная в детстве, может привести к тому, что у ребенка на протяжении всей жизни будет низкий уровень гемоглобина и высокий риск развития анемии.
Болезнь, вызванная несовместимостью резус-факторов, может проявиться в отёчной форме, которая является более редкой, но при этом более опасной. У ребенка наблюдается отёк подкожно-жировой клетчатки по всему телу вплоть до скопления жидкости в брюшной полости и околосердечной сумке сразу после рождения или непосредственно до него. В случае данного диагноза существует высокий риск внутриутробной гибели плода.
Причины возникновения резус-конфликта
Резус-конфликт во время первой беременности проявляется редко при нормальном ее протекании. Антитела против иностранного белка плода начинают производиться лишь при попадании крови ребенка в организм женщины. Вероятность этого в первом триместре составляет 5-7%, во втором — 15-16%, а в третьем — 29-30%. После этого иммунной системе женщины требуется время для формирования антител.

С каждым последующим появлением потомства вероятность конфликта из-за резус-фактора увеличивается
Сперва организм матери вырабатывает иммуноглобулины класса M (IgM-антитела) против иностранных белков, которые слишком крупные, чтобы проникнуть через плаценту и повредить плода. Только после этого начинают производиться иммуноглобулины класса G (IgG-антитела), которые могут попасть в кровь плода и повредить его эритроциты. То есть при первой беременности полноценный иммунный ответ часто просто не успевает выработаться.
Во время процесса родов кровь ребенка и матери смешивается, и иммунная система женщины «запоминает» встречу с иностранным белком. То же самое происходит при искусственном или самопроизвольном прерывании беременности.
При последующих беременностях вероятность возникновения резус-конфликта резко увеличивается. Небольшое количество эритроцитов плода, которые могут попасть в кровь матери уже на ранних сроках, вызывает у матери образование IgG-антител, направленных на атаку чужеродных белков плода, что приводит к серьезным проявлениям гемолитической болезни, дефектам развития плода и осложнениям во время беременности.
Однако даже во время первой беременности резус-конфликт не исключается. Его могут вызвать травмы или хирургические вмешательства.
Факторы риска возникновения резус-конфликта во время первой беременности:
- кровотечение из матки;
- повреждение живота у женщины;
- проведение инвазивных процедур, при которых из брюшной полости матери забираются клетки или жидкость из амниотического мешка — оболочки эмбриона с околоплодными водами;
- вмешательства с плодом — например, поворот ребенка в утробе матери, который выполняется при тазовом предлежании плода;
- трансфузия крови или ее компонентов, проводимая без учета резус-принадлежности.
Методы выявления резус-конфликта
Для того чтобы подтвердить или исключить возможность резус-несовместимости, нужно выяснить резус-фактор отца. Если он отрицательный, то можно не беспокоиться о несовместимости. Также в платных лабораториях и клиниках проводится специальное исследование, которое позволяет установить резус-фактор плода уже с 10-й недели беременности. Для этого берется венозная кровь у матери, из нее выделяется ДНК плода и по ней определяется нужный показатель.
Однако примерно у 3-5% резус-отрицательных европейцев обнаруживается гибридный RhD-ген. Если у резус-отрицательной матери такой ген, то невозможно точно установить резус-принадлежность ребенка с помощью неинвазивного теста. В таком случае считается, что ребенок имеет резус-положительный фактор, и беременность ведется с необходимыми мерами предосторожности.
Влияние резус-конфликта на самочувствие будущей мамы незаметно. Его наличие можно определить лишь по наличию антител в крови женщины. Всем беременным с отрицательным резус-фактором назначается анализ на антитела. Первый раз его проводят при постановке на учет по беременности, а затем на 18-й и 28-й неделе беременности. Это обследование можно выполнить как в государственных, так и в частных клиниках.
Способы лечения резус-конфликта
Существует специфическое лечение резус-конфликта. Если антитела уже проникли в организм ребенка, процесс разрушения эритроцитов не остановить. Именно поэтому настолько важно предпринять все возможные меры для предотвращения иммунного ответа со стороны организма матери.
В случае возникновения резус-конфликта необходимо тщательно наблюдать за состоянием малыша, чтобы избежать осложнений, связанных с гемолитической болезнью плода. С помощью ультразвукового исследования врач контролирует толщину плаценты, количество околоплодных вод, размеры печени и селезенки, а также показатели кровотока.
Полученные данные анализируются в сравнении с нормативными показателями. На основе этой информации устанавливается диагноз гемолитической болезни плода и определяется ее степень тяжести. При выявлении анемии угрожающей здоровью и жизни ребенка, ему проводится внутриутробное переливание ЭМОЛ — специальной эритроцитной массы, лишенной лейкоцитов и тромбоцитов, через пуповинную вену.
При тяжелой анемии, отеках из-за гемолитической болезни и после внутриутробного переливания крови, часто рекомендуется проведение кесарева сечения, чтобы снизить риск травм и гипоксии у ребенка.
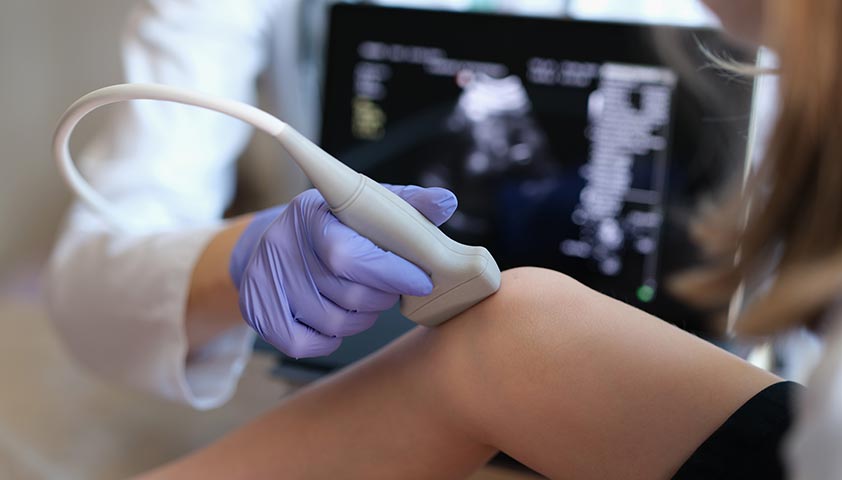
Использование УЗИ является самым точным методом для диагностики отёчной формы гемолитической болезни плода
Предотвращение резус-конфликта
Современные методы медицины позволяют предотвратить развитие резус-конфликта и гемолитической болезни плода. Для этого женщинам и будущим мамам рекомендуется соблюдать определенные правила.
Первый триместр
Рекомендуется определить резус-принадлежность матери и отца на этапе планирования беременности и обязательно при записи в женскую консультацию. Если мама с отрицательным резусом, а папа с положительным, первый анализ на антитела в крови матери проводится. На 10-12 неделе желательно провести исследование для определения резус-фактора плода. Это исследование не включено в государственную программу здравоохранения, но его можно сделать в частных клиниках и лабораториях.
Во втором триместре
На 18-й неделе проводится второй анализ крови на наличие антител. Если антитела обнаружены, врач назначает УЗИ и доплерометрию (изучение интенсивности и особенностей кровообращения) ребенка, чтобы своевременно выявить гемолитическую болезнь плода.
В третьем триместре
На двадцать восьмой неделе беременности проводится третий анализ крови на наличие антител. После этого, даже если антитела не были обнаружены, для профилактики резус-конфликта женщине делают внутримышечную инъекцию антирезусного иммуноглобулина. Этот препарат связывает эритроциты ребёнка, попадающие в кровоток матери, до того, как её организм успевает сформировать иммунный ответ. Однако если неинвазивное исследование показало, что резус-фактор плода отрицательный, введение иммуноглобулина не проводится.
После родов
После родов определяют резус-фактор ребёнка, если этого не делали ранее. Если он положительный, маме в течение 2–72 часов после родов вводят иммуноглобулин для предупреждения резус-конфликта при последующих беременностях. Аналогичную процедуру проводят при искусственном или самопроизвольном прерывании беременности.
Источники
- Резус-изоиммунизация. Гемолитическая болезнь плода: клинические рекомендации / Российское общество акушеров-гинекологов. 2020.
- Володин Н.Н. и др. Гемолитическая болезнь плода и новорождённого: диагностика, лечение, профилактика: учебное пособие. М., 2020.
- Гинекология. Национальное руководство. Краткое издание / под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. М., 2013.
Видео по теме:
Вопрос-ответ:
Что такое резус-конфликт и каковы его последствия?
Резус-конфликт — это состояние, при котором кровь беременной женщины содержит антитела против резус-фактора, который отсутствует у плода. Это может привести к гемолитической болезни новорожденных, приводящей к разрушению эритроцитов и серьезным осложнениям для ребенка.
Как происходит диагностика резус-конфликта?
Для диагностики резус-конфликта проводится анализ крови на антитела к резус-фактору у беременной женщины. Также проводится анализ крови плода для определения его резус-состояния.
Как можно предотвратить резус-конфликт?
Резус-конфликт можно предотвратить с помощью профилактического введения препарата анти-D-иммуноглобулина женщинам с отрицательным резус-фактором после осложненных родов или аборта.
Каковы методы лечения резус-конфликта?
В случае развития резус-конфликта лечение может включать трансфузию крови плода, обменную трансфузию, фототерапию и другие методы медицинской помощи, направленные на снижение риска осложнений для ребенка.
Каковы причины возникновения резус-конфликта?
Резус-конфликт может возникнуть, когда кровь беременной женщины с резус-отрицательным фактором контактирует с кровью плода с резус-положительным фактором, что стимулирует образование антител у матери против плодовых эритроцитов.